Les «traits traitables» ont fait leur arrivée dans la pratique clinique quotidienne
Compte-rendu:
Reno Barth
Journaliste médical
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Dans la prise en charge de la BPCO, le concept de «traits traitables» présenté il y a quelques années s’est désormais largement imposé. Des données d’études montrent qu’il permet un traitement individualisé, lequel peut aussi contribuer spécifiquement à l’amélioration de la qualité de vie.
Le concept de traits traitables présenté il y a quelques années, qui ne considère plus la BPCO comme une entité physiopathologique, mais interroge, dans une démarche pragmatique, les aspects traitables de la maladie,1 trouve de plus en plus sa place dans la pratique clinique. Le PD Timm Greulich, de l’UKGM Giessen/Marbourg, cite les traits suivants comme pertinents: déficit en alpha-1-antitrypsine (DAAT), bronchectasie, emphysème, bronchite chronique, colonisation bactérienne, éosinophilie, insuffisance respiratoire et constriction du muscle lisse des voies aériennes. Ceux-ci peuvent être présents à des degrés divers chez différents patients et nécessitent des ajustements spécifiques du traitement. Il s’agit de traiter les patients atteints de BPCO comme des individus, selon T. Greulich.
Un cas particulier dans ce contexte est le déficit en alpha-1-antitrypsine (DAAT), phénomène rare. Le DAAT est une maladie génétique qui présente des symptômes de BPCO progressive et peut être traitée par traitement d’augmentation avec un inhibiteur de l’alpha-1-protéinase humaine. La condition préalable, bien évidemment, est que le DAAT soit identifié et différencié d’une BPCO classique par diagnostic différentiel. En général, il s’agit de patients relativement jeunes présentant une altération sévère de la fonction pulmonaire et un emphysème prononcé, souvent des non-fumeurs ou, en tout état de cause, des patients chez qui les antécédents tabagiques ne correspondent pas à la maladie pulmonaire. T. Greulich fait référence à une série de cas irlandais montrant qu’après l’arrêt d’un traitement d’augmentation, le taux d’exacerbations chez ces patients augmente de façon spectaculaire.2
Corticostéroïdes inhalés en cas de taux d’éosinophiles élevé
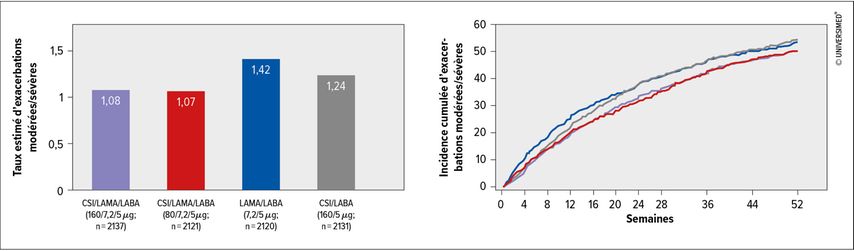
L’éosinophilie est un autre trait traitable susceptible d’avoir des conséquences thérapeutiques. Dans ce contexte, T. Greulich attire l’attention sur l’étude ETHOS, présentée récemment, qui a comparé le traitement associé LAMA/LABA avec CSI/LABA et CSI/LAMA/LABA auprès d’un collectif de patients gravement malades présentant des exacerbations fréquentes. Le résultat a été une réduction des exacerbations dans le cadre de la triple association (Fig. 1), les patients ayant un taux d’éosinophiles élevé en bénéficiant le plus.3 Selon T. Greulich, cet effet, désormais connu grâce à plusieurs études, pourrait également affecter la mortalité. Cet effet était indépendant du fait que les patients qui utilisaient déjà des CSI au moment de leur inclusion dans ETHOS étaient en moyenne plus malades que le reste du collectif. Le fait que le taux d’exacerbations sous CSI ne tend pas vers zéro et que les patients sans éosinophilie connaissent également des exacerbations est probablement dû au fait que les exacerbations éosinophiles sont une forme particulière d’exacerbation et que les exacerbations bactériennes ou virales ne sont pas réduites par les CSI.4 On peut donc définir des groupes de patients qui bénéficient d’un traitement par CSI, à savoir les patients avec un taux élevé d’éosinophiles ainsi que les patients présentant une certaine réversibilité de l’obstruction des voies aériennes après l’administration d’un bronchodilatateur.
Fig. 1: Étude ETHOS: réduction des exacerbations dans le cadre de la triple association (modifié d’après Rabe et al. 2020)3
En cas d’exacerbation, tenir également compte des comorbidités
T. Greulich souligne également que l’augmentation des symptômes au cours d’une exacerbation n’est pas forcément due à la BPCO elle-même. Au contraire, au cours de l’exacerbation de la BPCO, il peut également se produire une exacerbation de comorbidités, comme par exemple une maladie cardiovasculaire. D’autres maladies pulmonaires peuvent également s’ajouter à la BPCO et, dans certains cas, l’exacerber. Il s’agit notamment de maladies qui, à première vue, ne sont guère associées à la BPCO – comme par exemple l’embolie pulmonaire. Un travail récent a révélé une prévalence élevée d’embolie pulmonaire chez les patients atteints de BPCO admis à l’hôpital pour des symptômes respiratoires.5 Le message, selon T. Greulich, est que lors d’exacerbations de BPCO, il faut toujours se rappeler qu’une pathologie inattendue peut se cacher derrière les symptômes. La tomographie assistée par ordinateur peut souvent apporter des éclaircissements et doit être utilisée généreusement.
Dans le traitement des exacerbations, la protéine C-réactive (CRP) permet de répondre à la question de savoir s’il est judicieux d’administrer des antibiotiques. Une étude datant de 2019 a montré que l’indication guidée par la CRP améliore la qualité de vie des patients et réduit l’utilisation des antibiotiques, sans que cela se paie par une mortalité accrue. Une autre étude a montré que l’administration de corticostéroïdes par voie orale au cours d’une exacerbation peut être décidée en fonction du taux d’éosinophiles. Dans cette étude, une réduction des stéroïdes d’environ 50% a pu être obtenue sans accroissement de la mortalité.7 Globalement, ces données montrent, selon T. Greulich, que le traitement de l’exacerbation aiguë de la BPCO peut également être guidé par des biomarqueurs.
Les traits traitables dans la pratique
La Prof. Nurdan Köktürk, de la Gazi University School of Medicine à Ankara, souligne elle aussi la valeur des traits traitables dans la prise en charge pratique de la BPCO et fait remarquer qu’il existe également des mesures non médicamenteuses telles que la rééducation, l’oxygène ou les procédures interventionnelles qui peuvent être utilisées face à certains traits de la BPCO. En pratique, il faut également tenir compte du fait que plusieurs de ces traits peuvent survenir en parallèle chez un même patient. C’est le cas, par exemple, lorsqu’un emphysème et des «caractéristiques d’asthme», c’est-à-dire une certaine réversibilité de la bronchoconstriction, sont diagnostiqués. Il s’agit des patients qui étaient auparavant désignés comme présentant un syndrome de chevauchement asthme-BPCO (ACOS). Ces types de patients sont candidats à une trithérapie par LAMA/LABA/CSI et, en cas d’emphysème prononcé, à une réduction interventionnelle du volume pulmonaire. D’autres traits fréquents dans ce contexte, comme l’insuffisance pondérale, devraient être pris en compte.
Ce qui affecte la qualité de vie dans la BPCO
N. Köktürk cite une étude récente qui a examiné les traits traitables qui affectent particulièrement la qualité de vie des personnes atteintes de BPCO et les thérapies qui les soulagent le mieux. Parmi les 22 traits traitables étudiés, les infections fréquentes des voies aériennes, le rythme respiratoire perturbé, l’utilisation inadéquate de l’inhalateur, l’inflammation systémique (hsCRP >3mg/l) et la dépression étaient associés à une mauvaise qualité de vie. Un traitement adéquat des traits traitables respectifs a amélioré de manière significative et marquée la qualité de vie. Les améliorations les plus prononcées de la qualité de vie ont été obtenues en traitant l’inflammation systémique par un traitement aux statines et par des corticostéroïdes oraux contre l’inflammation éosinophilique des voies aériennes.8
Si des patients consultent pour une dyspnée, par exemple, d’autres causes doivent être envisagées, même si la BPCO est connue. Il peut s’agir d’une insuffisance cardiaque ou, dans des cas plus rares, d’une hypertension pulmonaire – qui peut à son tour masquer une hypertension pulmonaire thromboembolique chronique (HTP-TEC).
Évolution de la fonction pulmonaire au cours de la vie
Les traits traitables ont sensiblement amélioré les options thérapeutiques en cas de BPCO. Cependant, les possibilités d’intervention dans l’évolution de la maladie font encore défaut. Un phénomène qui peut également s’expliquer par le fait que la maladie ne se manifeste que longtemps après que les lésions décisives ont été causées. Dans ce contexte, la Dre Maria Rosa Faner Canet, de l’Hôpital universitaire Clínic de Barcelone, attire l’attention sur les nouveaux termes «BPCO précoce» et «pré-BPCO». Cependant, il faut également tenir compte des différentes évolutions de la fonction pulmonaire («lung function trajectories») tout au long de la vie (et probablement même in utero).9 Différentes substances nocives sont susceptibles de développer leurs effets dans des intervalles de temps très différents. Alors que les infections, par exemple, peuvent endommager les poumons de façon immédiate, certaines substances nocives environnementales sont même évoquées comme ayant des effets sur plusieurs générations. Aujourd’hui, on suppose que l’âge, le type de substance nocive et le bagage génétique de la personne concernée sont conjointement responsables du développement de la BPCO. Les mécanismes de réparation qui fonctionnent moins bien avec un certain bagage génétique ou à un âge plus élevé jouent un rôle important. Ce mécanisme complexe explique également les diverses présentations de la BPCO et le nombre élevé de traits traitables.
Actuellement, on tente de prédire l’incidence de la BPCO ainsi que l’évolution individuelle de la maladie et la mortalité sur la base de ces informations avec l’aide de l’intelligence artificielle. Les résultats sont évalués dans le cadre d’études longitudinales. M. R. Faner Canet souligne également que les personnes dont la fonction pulmonaire est inférieure à la normale tout au long de leur vie courent un risque accru de contracter d’autres maladies, telles qu’une coronaropathie ou des troubles du métabolisme.
Source:
Satellites virtuels de l’ERS, 2 mars 2021
Littérature:
1 Agusti A et al.: Eur Respir J 2016; 47: 410-19 2 McElvaney OJ et al. N Engl J Med 2020; 382: 1478-80 3 Rabe KF et al.: N Engl J Med 2020; 383: 35-48 4 Greulich T, Vogelmeier CF: Lancet Respir Med 2018; 6: e17 5 Couturaud F et al.: JAMA. 2021; 325: 59-68 6 Butler CC et al. N Engl J Med 2019; 381: 111-20 7 Sivapalan P et al.: Lancet Respir Med 2019; 7: 699-709 8 Hiles SA et al. J Allergy Clin Immunol Pract. 2021; 9: 1255-64 9 Agusti A, Faner R: Lancet Respir Med 2019; 7: 358-64
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...