Actualités de la recherche en médecine de premier recours
Compte-rendu:
Regina Scharf, MPH
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Top dans le traitement des infections urinaires, peut mieux faire dans le traitement de la BPCO: voilà comment on pourrait résumer brièvement la situation. Les contributions consacrées à la recherche en médecine de premier recours lors de la formation permanente médicale à Arosa ont mis en évidence les domaines dans lesquels les médecins de famille font du bon travail et ceux dans lesquels il y a un potentiel d’amélioration.
Les bénéfices de la recherche en médecine de premier recours pour la pratique ont été illustrés par le Dr méd. Stefan Markun de l’Institut de médecine de premier recours (Institut für Hausarzt(HA)-Medizin) de Zurich grâce à l’exemple du traitement de la BPCO. Un traitement de la BPCO conforme aux lignes directrices est une tâche considérable, qui plus est exigeante sur le plan organisationnel. Outre l’évaluation régulière du stade de la maladie et la mise en œuvre du traitement médicamenteux, elle comprend des interventions telles que la formation à la technique d’inhalation et à l’autogestion, des conseils pour l’arrêt du tabac, des vaccinations, etc.
«Diverses études montrent que le degré de mise en œuvre des lignes directrices sur la BPCO dans les cabinets de médecine de famille est faible», a déclaré S. Markun.1,2 Comme il a pu le montrer dans une étude d’observation, les patients bénéficient en moyenne de trois à quatre des neuf interventions recommandées.3 La pharmacothérapie en particulier a été bien mise en œuvre (>80% des patients). Chez environ 50% des patients, des mesures visant à favoriser la performance physique avaient été mises en place en plus des conseils de sevrage tabagique et de la vaccination contre la grippe. Le potentiel est particulièrement important dans les domaines de la formation des patients et de l’autogestion. Ces mesures avaient été appliquées chez uniquement 20% des patients.
Dans le but de simplifier la planification, la mise en œuvre et le suivi du traitement de la BPCO, les interventions recommandées ont été résumées sous forme d’un ensemble de soins figurant dans une check-list. Dans le cadre d’un essai randomisé, la check-list (groupe d’intervention) a été testée en comparaison avec le traitement standard (groupe de contrôle) chez 220 patients atteints de BPCO dans 35 cabinets de médecins de premier recours.3 Il en est ressorti que le nombre de mesures mises en œuvre était significativement plus élevé dans le groupe d’intervention que dans le groupe de contrôle. Avec le soutien de Lunge Zürich, un logiciel pour l’ensemble de soins a ensuite été rédigé et testé dans deux cabinets de médecins de premier recours. «La prochaine étape consisterait maintenant à mettre en œuvre le logiciel à grande échelle et à en évaluer les effets dans le cadre d’un essai randomisé», a déclaré S. Markun.
Laboratoire de cabinet: quelles sont les analyses en vogue?
Alors que, d’un côté, de plus en plus de personnes sont encouragées à se soumettre à des tests de laboratoire avec des tests ADN et des analyses du microbiome, des lignes directrices ou campagnes médicales telles que «Choosing wisely» appellent à une utilisation prudente ou à l’abandon de certains examens de laboratoire. Comme le montre le suivi de la liste des analyses de l’OFSP entre 2013 et 2015, la fréquence et donc aussi les coûts des analyses de laboratoire continuent d’augmenter. En utilisant la base de données FIRE («Family medicine ICPC Research using Electronic medical records»), la fréquence et l’hétérogénéité des analyses de laboratoire individuelles ainsi que les tendances dans le temps des prescriptions ont été examinées. À cette fin, plus de 6 millions de consultations de près de 575000 patients par environ 390 médecins de famille ont été analysées entre 2009 et 2018. Les 15 tests de laboratoire les plus courants ont été inclus dans l’analyse. Comme le montrent les résultats, la formule sanguine complète (FSC) et la CRP étaient les analyses de laboratoire les plus fréquemment effectuées. Une FSC a été prescrite lors d’un niveau médian de 15% de toutes les consultations. Dans l’ensemble, au moins un des 15 paramètres de laboratoire inclus a été examiné lors de 20% de toutes les consultations. La plus forte augmentation au cours de la période d’étude a été enregistrée dans les analyses de la vitamine D, de l’HbA1c et de la CRP, et la plus forte diminution au niveau de l’analyse d’urine, de la vitesse de sédimentation des érythrocytes et du Quick resp. INR. Certains de ces changements s’expliquent aisément: p.ex., la détermination moins fréquente du temps de Quick en raison du traitement de plus en plus fréquent par les anticoagulants oraux directs. «Pour d’autres paramètres de laboratoire, p.ex. l’augmentation des dosages de la vitamine D, de la vitamine B12 et de la ferritine, les changements sont moins faciles à comprendre», a déclaré Lévy Jäger, chercheur associé à l’nstitut für HA-Medizin de Zurich. Une hétérogénéité particulièrement importante a été constatée au niveau des prescriptions de CRP et de vitamine B12. L’interprétation des valeurs d’hétérogénéité est difficile en raison de l’absence de valeurs de référence. «Toutefois, l’augmentation ou la diminution de services tels que les analyses de laboratoire au cours d’une période de temps déterminée peut être une indication d’une offre excédentaire ou insuffisante», a-t-il déclaré.
Le traitement des infections urinaires non compliquées au cabinet du médecin de famille
L’utilisation d’antibiotiques favorise également le développement de résistances. «En conséquence, nous constatons, non seulement de façon générale, mais aussi dans le cadre des soins ambulatoires, une augmentation des germes résistants», a déclaré le Dr méd. Andreas Plate de l’Institut für HA-Medizin de Zurich. Il y a quelques années, une étude sur la résistance aux antibiotiques a montré où ce phénomène pouvait mener. Elle a estimé que si les résistances continuent à s’accroître, à partir de 2050, 10 millions de décès par an pourraient survenir dans le monde en raison d’infections impossibles à traiter. Cela représenterait plus de décès que ceux qui seraient causés par le cancer.
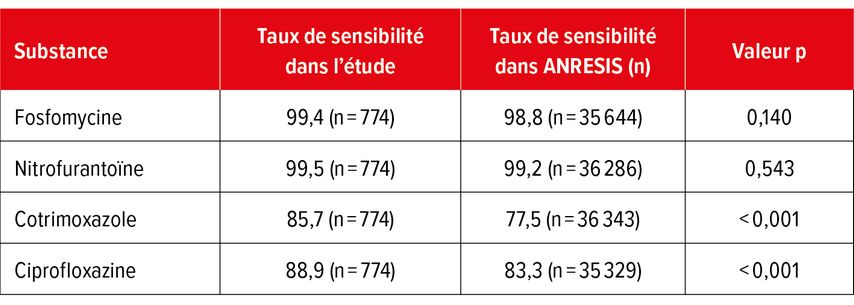
Les infections urinaires (IU) sont fréquentes et constituent, après les infections des voies respiratoires, le motif le plus courant de prescription d’antibiotiques dans la pratique. Le traitement empirique des IU non compliquées au niveau ambulatoire se concentre sur les bactéries uropathogènes E. coli. La surveillance des résistances aux antibiotiques en Suisse relève de la responsabilité du Centre suisse pour le contrôle de l’antibiorésistance (ANRESIS). Les données de résistance anonymisées d’une sélection représentative de laboratoires de microbiologie suisses y sont collectées et évaluées (surveillance passive). Il s’agit principalement des résultats microbiologiques des IU compliquées ou récidivantes, ou des IU après échec du traitement. Afin d’étudier l’apparition de la résistance aux antibiotiques en conditions réelles, une culture d’urine a été réalisée chez environ 1350 patients ayant consulté leur médecin de famille pour une cystite (surveillance active).4 Les femmes enceintes et les patients présentant un soupçon de pyélonéphrite ont été exclus de l’étude. La culture d’urine était positive chez 87% des patients examinés: dans 75% des cas, la bactérie E.coli était la cause. Comme le montre la comparaison des taux de sensibilité recueillis pendant la surveillance active et passive, la sensibilité des isolats d’E. coli aux antibiotiques standard recommandés, la fosfomycine et la nitrofurantoïne, reste très élevée et est comparable dans les deux évaluations. En revanche, les taux de sensibilité au cotrimoxazole et à la ciprofloxacine enregistrés pendant la surveillance active étaient significativement plus élevés que les taux de sensibilité rapportés par ANRESIS (Tab. 1). Un traitement des IU par cotrimoxazole n’est actuellement recommandé que lorsque les taux de résistance locale sont <20%. Les résultats de la présente étude indiquent désormais que les taux de sensibilité en Suisse sont supérieurs au seuil. «Avec le cotrimoxazole, la fosfomycine et la nitrofurantoïne, nous disposons d’antibiotiques adéquats pour le traitement empirique des infections urinaires non compliquées», a déclaré A.Plate.
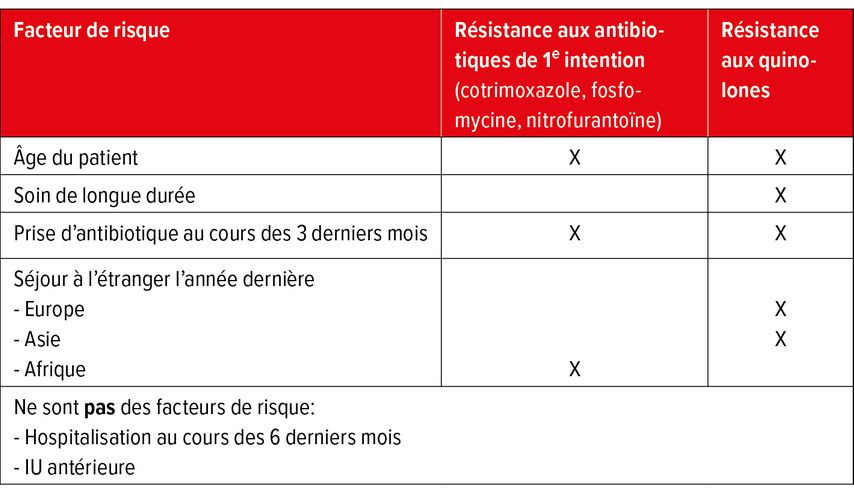
Les facteurs de risque de résistance aux antibiotiques de première ligne identifiés dans l’étude sont conformes à ceux rapportés dans la littérature (Tab. 2). Une hospitalisation au cours des six derniers mois et des antécédents d’IU n’étaient pas des facteurs de risque de résistance à E. coli.
En ce qui concerne le nombre de prescriptions d’antibiotiques dans le secteur ambulatoire, la Suisse fait très bonne figure par rapport aux autres pays européens. Il existe un potentiel d’amélioration de la qualité des prescriptions.5 Dans plus de 80% des cas, les patients ont reçu un antibiotique de première intention pour le traitement de l’IU, dans la plupart des cas la fosfomycine. Dans 14% des cas, une quinolone a été prescrite. «Toutefois, dans le traitement empirique des infections urinaires, les quinolones ne doivent être prescrites que dans des cas exceptionnels (<5%)», a précisé l’infectiologue. Ces substances sont associées à des effets secondaires nombreux et parfois sévères. Un autre motif de cette utilisation restrictive est que les quinolones sont nécessaires pour traiter les infections extra-urogénitales. «Cependant, en les utilisant pour une IU, on favorise non seulement le développement de la résistance des uropathogènes, mais aussi des pathogènes extra-urogénitaux», a déclaré A. Plate. Il faut empêcher cela à tout prix, a-t-il ajouté.
Il est encourageant de constater qu’aucun antibiotique n’a été prescrit dans 7,3% des cas. Cela montre que la possibilité mentionnée dans les lignes directrices de traiter une infection urinaires par des AINS a été bien reçue par les médecins de premier recours, a-t-il déclaré.
Source:
44e congrès médical d’Arosa, 25 et 26 mars 2021
Littérature:
1 Jochmann A et al.: Swiss Med Wkly 2010; 140: w13053 2 Steurer-Stey C et al.: Qual Prim Care 2012; 20: 365-73 3 Markun S et al.: Eur Respir J 2018; 51: 1701873 4 Plate A et al.: Infection 2019; 47: 1027-35 5 Plate A et al.: BMC Fam Pract 2020; 21: 125
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...