Physikalische Therapien bei Arthritis – notwendig und sinnvoll?
Autor:
Prof. Dr. med. Stefan Bachmann
Ärztlicher Direktor muskuloskelettale Rehabilitation
Kliniken Valens
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Behandlung entzündlich-rheumatischer Gelenkerkrankungen hat sich in den letzten zwei Jahrzehnten durch die Einführung innovativer Medikamente – etwa TNFα-Inhibitoren und Interleukin-Blocker (Biologika) oder Janus-Kinase-Hemmer (JAKi) – grundlegend verändert.1–3 Vor diesem Hintergrund stellt sich die Frage, welchen Stellenwert physiotherapeutische sowie physikalische Massnahmen in der modernen Therapie der Arthritiden noch einnehmen.
Keypoints
-
Die modernen Biologika und die darauf basierenden zielgerichteten Therapien haben die Behandlung entzündlich-rheumatischer Erkrankungen nachhaltig verbessert.
-
Trotz Remission oder niedriger Krankheitsaktivität besteht bei einem signifikanten Anteil der Patientinnen und Patienten dennoch ein relevantes Mass an Schmerzen und funktioneller Beeinträchtigung.
-
Physiotherapeutische und physikalische Massnahmen sind gemäss internationalen Empfehlungen auch im Zeitalter hochwirksamer Pharmakotherapien unverzichtbar.
-
Der Anteil der Betroffenen, der trotz klarer Indikation rehabilitative Massnahmen erhält, ist jedoch weiterhin klein.
-
Die physikalische und physiotherapeutische Behandlung bleibt ein essenzieller Bestandteil der ganzheitlichen Versorgung. Hausärzte und Rheumatologen sollten neben der Pharmakotherapie auch diese gezielt verordnen.
-
Nur durch die Kombination pharmakologischer und nichtpharmakologischer Massnahmen lässt sich die Krankheitslast bei den Betroffenen wirksam und nachhaltig reduzieren.
Mit der Verfügbarkeit moderner Basistherapeutika wurde die vollständige klinische und laborchemische Remission einer Arthritis, insbesondere der rheumatoiden Arthritis, zu einem realistischen, erreichbaren Behandlungsziel. Im Zuge dessen etablierte sich das sogenannte Treat-to-Target(T2T)-Konzept, das eine gezielte, zeitlich definierte Steuerung der Therapie verfolgt. Ziel ist es, eine neu aufgetretene Arthritis innerhalb von sechs Monaten entweder in ein Stadium niedriger Krankheitsaktivität (definiert als Disease Activity Score [DAS28] zwischen 2,6 und 3,2 Punkten) oder in eine Remission (DAS28 <2,6 Punkte) zu überführen. Gleichzeitig wird angestrebt, die zuvor häufig in hohen Dosierungen eingesetzten Glukokortikoide in der gleichen Zeitspanne auf ≤7,5mg Prednisonäquivalent pro Tag zu reduzieren.2
Ein weiteres zentrales Therapieziel ist die Verhinderung ossärer Gelenkdestruktionen. Da diese bei bis zu 75% der Betroffenen innerhalb der ersten drei Jahre nach Krankheitsbeginn radiologisch nachweisbar sind, sollte der Einsatz krankheitsmodifizierender Medikamente möglichst frühzeitig, idealerweise innerhalb von drei bis sechs Monaten nach Diagnosestellung, erfolgen.2
Zahlreiche Studien zeigten ab den frühen 2000er-Jahren, dass mit modernen Biologika bei etwa 30–40% der Patientinnen und Patienten innerhalb eines Jahres eine ACR-70-Response erreicht werden kann,4,5 was einer 70%igen Verbesserung der Krankheitssymptome entspricht. Eine niedrige Krankheitsaktivität oder Remission wird bei etwa einem Viertel der Betroffenen erreicht.6 Positiv prädiktiv für eine Remissionserreichung sind hochtitrig vorhandene Anti-CCP-Antikörper, während fortgeschrittenes Lebensalter, weibliches Geschlecht, Übergewicht, ein schlechter funktioneller Ausgangsstatus sowie hohe Ausgangswerte im DAS28 negativ mit der Remissionserreichung assoziiert sind.7
Laut Daten der Kerndokumentation der regionalen kooperativen Rheumazentren8 stieg die Remissionsrate von 32% im Jahr 2010 auf nahezu 50% im Jahr 2023. Mit der Reduktion der Entzündungsaktivität ging auch eine Normalisierung der körperlichen Funktionsfähigkeit einher: Unter Infliximab beispielsweise berichteten knapp 50% der Patientinnen und Patienten über eine vollständige Wiederherstellung der funktionellen Alltagskompetenz, weitere 25% über lediglich geringfügige Einschränkungen.9
Diese Verbesserung spiegelt sich auch in arbeitsbezogenen Parametern wider: Innerhalb von neun Monaten nach Therapiebeginn berichteten 40% der Patientinnen und Patienten über eine signifikante Reduktion der Arbeitsplatzbeeinträchtigung. Parallel dazu nahm die Teilhabeeinschränkung ab, und die Zahl vollständig arbeitsunfähiger Personen halbierte sich.10
Persistierende Beschwerden trotz Remission – die Kehrseite der Medaille
Trotz der dokumentierten Erfolge moderner Pharmakotherapien berichten etwa 15% der Patientinnen und Patienten weiterhin über starke Schmerzen, ein weiteres Drittel über moderate Schmerzen. Diese Zahlen haben sich zwischen 2010 und 2024 kaum verändert.8 Ebenso konstant blieben der Anteil der Betroffenen mit eingeschränkter funktioneller Kapazität (15–20%) sowie der Anteil mit schwerwiegenden funktionellen Defiziten (ca. 20%). Die mittlere Anzahl an Arbeitsunfähigkeitstagen stagnierte im Beobachtungszeitraum bei etwa 35 Tagen pro Jahr.8
Bemerkenswert ist laut der Kerndokumentation der regionalen kooperativen Rheumazentren, dass trotz der anhaltenden funktionellen Einschränkungen im Jahr 2023 lediglich 30% der Betroffenen ambulante Physiotherapie erhielten. Ergotherapie wurde nur in 8% der Fälle verordnet, und lediglich 4% nahmen an einem gezielten funktionellen Trainingsprogramm teil. Besonders ausgeprägt ist der Versorgungsrückstand bei männlichen Patienten mit schweren Einschränkungen, von denen nur 40% physiotherapeutisch betreut wurden.8,11
Empfehlungen der Fachgesellschaften
Internationale Leitlinien – insbesondere die Empfehlungen der EULAR – betonen trotz moderner Pharmakotherapie die hohe Relevanz nichtmedikamentöser Massnahmen im Management der rheumatoiden Arthritis. Bewegungstherapie und Ergotherapie zur Schmerzreduktion, zur Verbesserung der funktionellen Fähigkeiten und Lebensqualität werden mit Evidenzniveau 1a und Empfehlungsgrad A eingestuft. Dies gilt auch für ihren Nutzen hinsichtlich der Arbeitsfähigkeit und Reduktion krankheitsbedingter Fehlzeiten.12–14
Stellenwert physiotherapeutischer und physikalischer Massnahmen
Angesichts der Tatsache, dass trotz optimaler medikamentöser Behandlung weiterhin 25–30% der Patientinnen und Patienten an relevanten funktionellen Einschränkungen leiden und nichtmedikamentöse Massnahmen nur unzureichend zum Einsatz kommen, bleibt die physiotherapeutische und physikalische Therapie ein unverzichtbarer Bestandteil im Behandlungsspektrum.
Welche Massnahmen sind evidenzbasiert?
Basierend auf aktuellen Reviews15–18 sowie einer 2023 in Rheumatology publizierten Arbeit19 gelten Ausdauertraining, gelenkmobilisierende Physiotherapie und Ergotherapie als evidenzbasierte Interventionsformen bei rheumatoider Arthritis. Ergänzend sind Krafttraining und Gewichtsreduktion als hochwirksame Massnahmen zu nennen.20 Bei berufstätigen Personen mit arbeitsplatzbezogenen Einschränkungen stellen arbeitsplatzbezogene Interventionen eine besonders wirksame Behandlungsoption dar.
Auch bei aktiven Arthritiden können passive und aktive physiotherapeutische Massnahmen ohne negativen Einfluss auf die Grunderkrankung eingesetzt werden. Entzündungsreduktion durch Lagerungsschienen, Erhalt der Gelenkbeweglichkeit durch aktive und passive Mobilisation sowie manuelle Massnahmen wie Lymphdrainage und Weichteiltechniken sind etablierte Verfahren.21,22
Mit abnehmender Entzündungsaktivität sollten die passiven Massnahmen schrittweise durch ein strukturiertes, funktionsorientiertes Training ersetzt werden. Ziel sind die Wiederherstellung der funktionellen Kapazität und die Förderung der Selbstständigkeit. Ein schrittweise aufgebautes Krafttraining – beginnend mit Übungen gegen die Schwerkraft oder mit Therabändern, später an Geräten – unterstützt die Wiederherstellung der muskulären Leistungsfähigkeit und damit die Verbesserung der allgemeinen körperlichen Belastbarkeit.
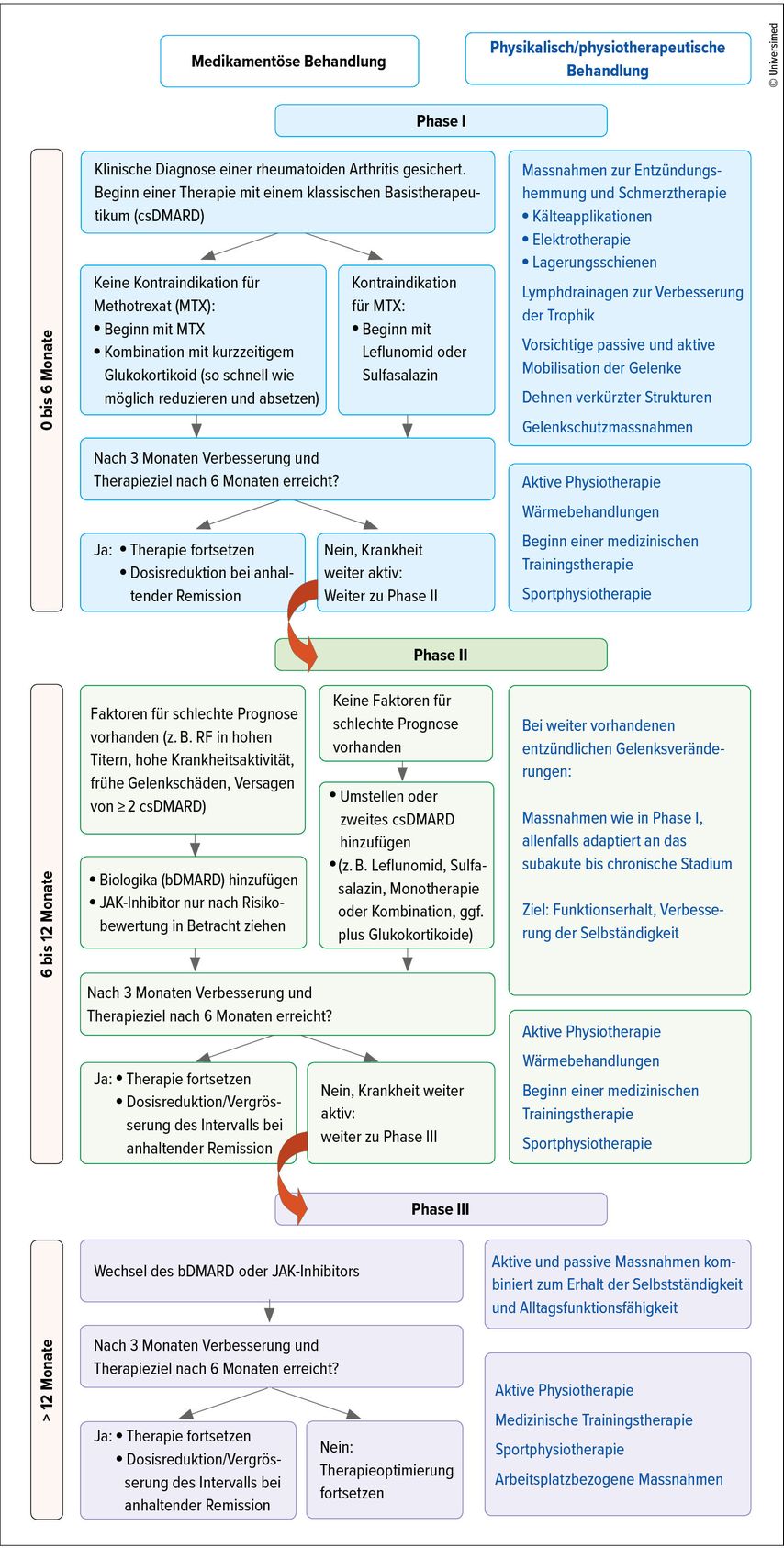
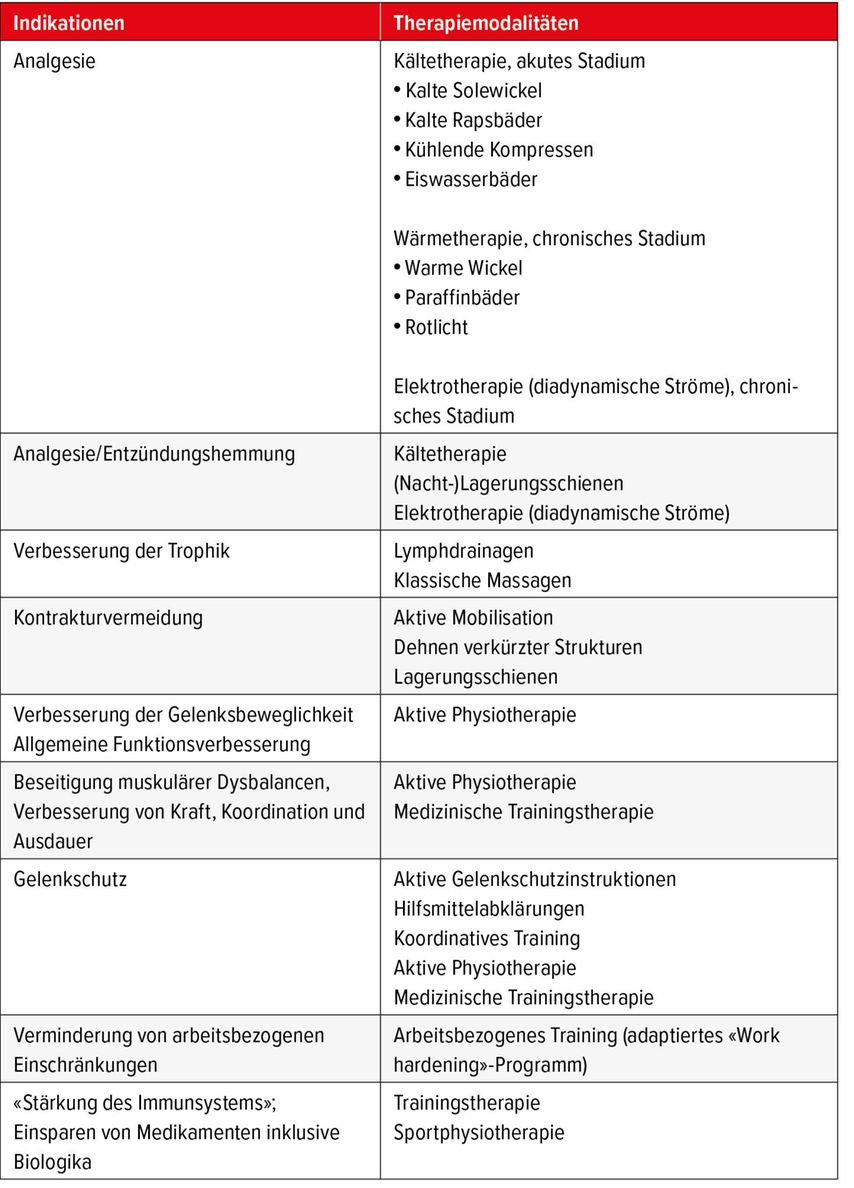
Abbildung 1 gibt basierend auf den aktuell gültigen Behandlungsempfehlungen der EULAR zur Therapie der rheumatoiden Arthritis2 Hinweise und Hilfestellung zum Einsatz der physikalischen und physiotherapeutischen Massnahmen entlang des empfohlenen Behandlungspfads. Tabelle 1 fasst die Indikationen und die Therapiemodalitäten zusammen.
Abb. 1: Therapiealgorithmus für die rheumatoide Arthritis: medikamentös (nach Smolen JS et al. 2023)2 und physikalisch/physiotherapeutisch
Tab. 1: Physikalische Massnahmen und Physiotherapie bei rheumatoider Arthritis (adaptiert und ergänzt nach Küçükdeveci AA 2019 und Lange U & Rehart S 2013)17,22
Literatur:
1 Burmester GR et al.: Nat Rev Rheumatol 2017; 13: 443-8 2 Smolen JS et al.: Ann Rheum Dis 2023; 82: 3-18 3 Castro CTD et al.: Front Pharmacol 2022; 13: 927179 4 Weisman MH et al.: Clin Ther 2003; 25: 1700-21 5 Takeuchi T et al.: Rheumatol 2011; 50: 1908-15 6 Singh JA et al.: Cochrane Database Syst Rev 2016; 11: CD012437 7 Khader Y et al.: Clin Rheumatol 2022; 41: 3615-27 8 Thiele K et al.: Kerndokumentation der regionalen kooperativen Rheumazentren – Versorgungstrends 2025. https://refubium.fu-berlin.de/handle/fub188/46502 ; zuletzt aufgerufen am 14.8.2025 9 Nagasawa H et al.: Clin Exp Rheumatol 2010; 28: 365-72 10 Radner H, Aletaha D: Wien Med Wochenschr 2015; 165: 3-9 11 Albrecht K et al.: Z Rheumatol 2022; 81: 360-8 12 Combe B et al.: Ann Rheum Dis 2017; 76: 948-59 13 Boonen A et al.: Ann Rheum Dis 2023; 82: 57-64 14 Gwinnutt JM et al.: Ann Rheum Dis 2023; 82: 48-56 15 Rausch Osthoff AK et al.: RMD Open 2018; 4: e000713 16 Santos EJF et al.: JBI Database System Rev Implement Rep 2019; 17: 1494-531 17 Küçükdeveci AA: Best Pract Res Clin Rheumatol 2019; 33: 101482 18 Majnik J et al.: Front Med 2022; 9: 991677 19 Conley B et al.: Clin Rheumatol 2023; 42: 2267-78 20 Hernández-Hernández MV, Díaz-González F: Reumatol Clín 2017; 13: 214-20 21 Lange U, Rehart S: Orthopädie 2018; 47: 928-34 22 Lange U, Rehart S: Orthopäde 2013; 42: 813-21
Das könnte Sie auch interessieren:
Polymyalgia rheumatica – Was suchen? Wie behandeln?
Die Polymyalgia rheumatica (PMR) gehört zu den häufigsten autoimmunen/entzündlichen rheumatischen Erkrankungen im Alter von >50 Jahren mit einer Inzidenz von 111/100000 Personen.1,2 ...
Kognitive und soziale Folgen eines Schlaganfalls
Jährlich erleiden in der Schweiz rund 249 von 100000 Menschen einen Schlaganfall, dessen Folgen weit über die akute medizinische Versorgung hinausreichen. Neben motorischen ...
Gesundheitsbelastungen und Gefährdungen durch Schicht- und Nachtarbeit
Schicht- und Nachtarbeit führen durch Schlafverlust und zirkadiane Desynchronisation zu einem erhöhten Risiko für vielfältige Gesundheitsprobleme. Dazu gehören verbreitete somatische ...