Hepatitis-C-Behandlung in der Hausarztpraxis
Bericht:
Dr. med. Sabina Ludin
Chefredaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei der Identifizierung von Patienten mit einer Hepatitis C spielen die Hausärztinnen und Hausärzte eine wichtige Rolle. Seit Beginn dieses Jahres können sie ihre Patienten auch selbst behandeln und müssen sie dafür nicht mehr an einen Spezialisten überweisen. Am WebUp Infektiologie erläuterte PD Dr. med. Dominique Braun, was dabei zu beachten ist.
Das Hepatitis-C-Virus (HCV) ist ein einzelsträngiges RNA-Virus aus der Familie der Flaviviren, dessen einziger Wirt der Mensch ist. Es gibt sechs HCV-Untertypen, deren Bestimmung bisher sehr entscheidend war für die Therapiewahl und -dauer. «Mit den neuen Therapien ist die Bestimmung des Genotyps etwas weniger wichtig geworden, es gibt aber immer noch genügend Gründe dafür, weshalb ich Ihnen empfehle, den Genotyp immer zu bestimmen, wenn Sie eine aktive HCV-Infektion diagnostizieren», so PD Dr. med. Dominique Braun, Oberarzt meV, Klinik für Infektionskrankheiten & Spitalhygiene, Universitätsspital Zürich. In der Schweiz kommen vorwiegend die Genotypen 1, 3 und 4 vor.
Risikobasiertes Screening ist essenziell
Das Heimtückische an einer HCV-Infektion ist, dass sie nur bei etwa 20% der Infizierten symptomatisch wird. Zudem sind die Symptome in der Regel unspezifisch und können mild sein. Man geht deshalb davon aus, dass die Infektion bei ungefähr der Hälfte der weltweit geschätzten 120–200 Millionen Menschen mit einer chronischen HCV-Infektion (noch) nicht diagnostiziert wurde. Ausserdem geht die akute HCV-Infektion, anders als die Hepatitis-B-Virus-Infektion, die nur in 5–10% chronifiziert, in 50–85% der Fälle in eine chronische Infektion über. Diese führt in bis zu 35% innerhalb von 20 bis >25 Jahren zu einer Leberzirrhose/-fibrose mit all ihren Folgen.1 Um die Diagnose nicht erst im Stadium der Leberzirrhose zu stellen, ist deshalb ein risikobasiertes Screening essenziell. Umso mehr, als die HCV-Infektion mit den heutigen Therapien fast immer geheilt werden kann. «Aufgrund der langen Dauer bis zur Entwicklung von Leberschäden bleibt genügend Zeit, die Hepatitis C vorher zu diagnostizieren», so Braun.
Lücken bei der Diagnosestellung und der Behandlung müssen geschlossen werden
Trotzdem besteht bei der Diagnose- und Behandlungsrate noch grosser Nachholbedarf. Damit das Ziel der «Swiss Hepatitis Strategy 2014–2030», die Hepatitis C bis 2030 in der Schweiz zu eliminieren, erreicht werden kann, müssen noch grosse Anstrengungen unternommen werden.2 In der Schweiz gibt es schätzungsweise um die 32000 HCV-Infizierte. Man nimmt an, dass die Infektion bei mindestens einem Drittel noch nicht diagnostiziert wurde.3 Drei Viertel der HCV-Infektionen dürften die sog. Babyboomer-Jahrgänge betreffen,4 weshalb diese Population einmal im Leben mit einem HCV-Antikörper-Suchtest auf HCV gescreent werden sollte. Weitere Indikationen für die risikobasierte HCV-Testung sind in Tabelle 1 zusammengefasst.
Screening und Behandlung in der Hausarztpraxis
«Sie als Grundversorger spielen bei der Identifikation der HCV-Infizierten eine zentrale Rolle. Neuerdings aber auch bei der Behandlung, da die Hepatitis-C-Therapien seit Anfang 2022 auch von Ihnen verschrieben werden können», sagte Braun.
Fällt das risikobasierte Screening resp. das Jahrgangsscreening mittels HCV-Antikörper-Suchtest positiv aus, folgen im nächsten Schritt der HCV-Bestätigungstest und die Bestimmung der HCV-RNA zur Beurteilung der Infektiosität. Um auch atypische Genotypen, die eine andere Therapie erfordern, zu identifizieren, sollte zudem eine Genotypisierung durchgeführt werden. Die Beurteilung der Leber erfolgt mittels Fibroscan und Ultraschall. «Die HCV-Infektion ist eine meldepflichtige Erkrankung, Sie müssen bei der Diagnosestellung also eine Meldung an das BAG machen», so der Referent.
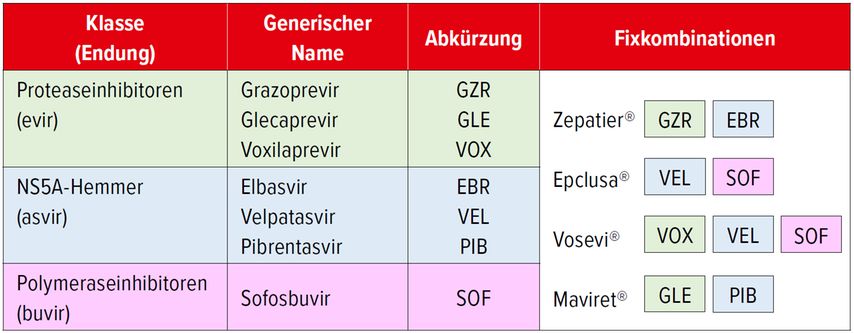
Mit den heutigen Therapien kann eine HCV-Infektion in 99% der Fälle mit einer relativ einfachen Therapie geheilt werden. In der Schweiz stehen vier Interferon-freie Fixkombinationen aus zwei oder drei direkten antiviralen Substanzen (DAA, «direct acting antiviral») zur Verfügung (Tab.2). Die NS5A-Hemmer sind sehr potent, bergen aber ein höheres Risiko für eine Resistenzentwicklung, weshalb sie mit einem Proteaseinhibitor (Maviret®) oder einem Polymeraseinhibitor (Epclusa®) kombiniert werden, die eine hohe Resistenzbarriere haben. Die Proteaseinhibitoren haben ein etwas höheres Interaktionspotenzial als die Polymeraseinhibitoren. Für den kleinen Anteil der Patienten, die nicht auf diese beiden Zweierkombinationen ansprechen, gibt es noch eine Dreierkombination mit je einem Vertreter aus allen drei Substanzklassen (Vosevi®). Die Verordnung dieses Medikaments sollte durch einen Spezialisten erfolgen.
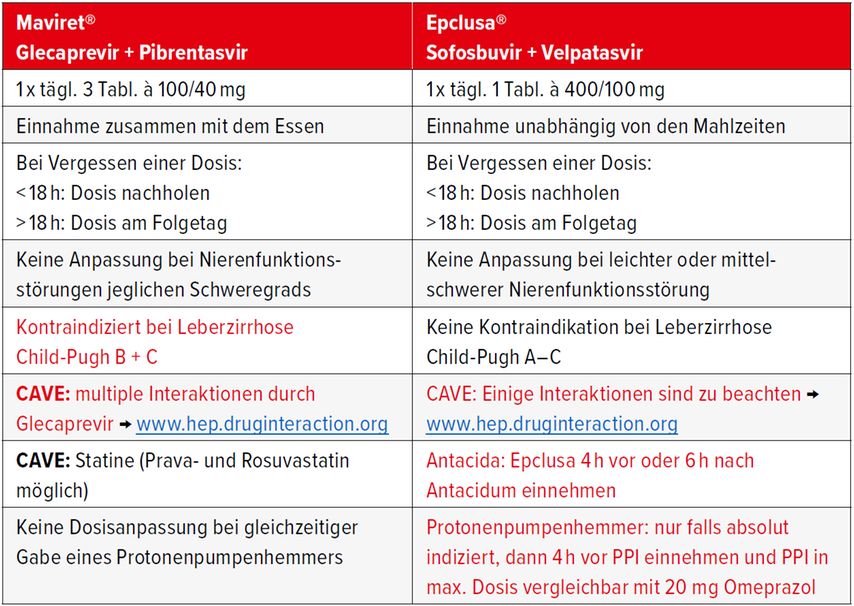
Für die Behandlung in der Hausarztpraxis kommen Maviret® und Epclusa® infrage. Verschiedene Punkte können bei der Entscheidung für das eine oder andere Medikament helfen (Tab. 3). Bei Maviret® müssen für die Dauer von 8 Wochen einmal täglich 3 Tabletten genommen werden, bei Epclusa® ist es nur 1 Tablette pro Tag, dafür beträgt die Behandlungsdauer 12 Wochen. Bei Patienten mit dekompensierter Leberzirrhose (Child-Pugh B + C) ist Maviret® kontraindiziert, während Epclusa® auch in diesen Fällen verschrieben werden kann. Bei Epclusa® ist hingegen Vorsicht geboten bei Vorliegen einer schweren Nierenfunktionsstörung, hier würde man eher Maviret® den Vorzug geben. Mögliche Interaktionen mit der Komedikation müssen bei beiden sorgfältig geprüft werden (www.hep.druginteraction.org), wobei hier das deutlich höhere Interaktionspotenzial des Proteaseinhibitors Glecaprevir, der in Maviret® enthalten ist, zu beachten ist.
Das Therapiemonitoring umfasst ein Sicherheitslabor (Blutbild, Transaminasen, Kreatinin) in Woche 0, 2–4 und 8–12 sowie die Bestimmung der HCV-RNA in Woche 0, 4, 8–12 und die Kontrolle der SVR («sustained virologic response») in Woche 12, 24 und 48. Patienten mit einer höhergradigen Fibrose oder Zirrhose (Fibroscan >9/12,5kPa) benötigen jährliche Fibroscankontrollen und müssen regelmässig auf ein hepatozelluläres Karzinom gescreent werden.
«Bei Unsicherheiten können Sie sich auf www.hepcare.ch bei der Planung und Durchführung der Hepatitis-C-Therapie von externen Hepatitis-Spezialisten kostenlos beraten oder begleiten lassen», erklärte Braun. Auf der Website stehen ausserdem diverse Informationsmaterialen zum Download zur Verfügung.
In gewissen Situationen sollten die Patienten zur Behandlung an einen Spezialisten überwiesen werden, so z.B. Patienten mit vorbehandelter Hepatitis C, mit HIV-Koinfektion, mit komplexer Komedikation, mit höhergradiger Fibrose oder Zirrhose sowie Patienten mit einer bekannten Adhärenzproblematik.
Quelle:
FOMF WebUp Infektiologie, 20. Januar 2022
Literatur:
1 Moradpour D, Müllhaupt B: Hepatitis C: Epidemiologie, natürlicher Verlauf und Diagnostik. Swiss Med Forum 2015; 15: 360-5 2 www.hepatits-schweiz.ch 3 Rusch U et al.: Microelimination of chronic hepatitis C in Switzerland: modelling the Swiss Hepatitis Strategy goals in eastern, western and northern regions. Swiss Med Wkly 2019; 149: w14694 4 Bruggmann P, Richard JL; Swiss Hepatitis C Cohort Study Group: Birth year distribution in reported hepatitis C cases in Switzerland. Eur J Public Health 2015; 25: 141-3 5 Moradpour D et al.: Treatment of chronic hepatitis C – January 2021 Update. Expert Opinion Statement by SASL, SSG and SSI. https://hepatitis-schweiz.ch/data/download/SASL-SSG-SSI_EOS_HepC_Jan2021.pdf
Das könnte Sie auch interessieren:
Bei Rückenschmerzen: zuhören und hinschauen
Fast jeder hat mindestens einmal im Leben Rückenschmerzen. In etwa 85% der Fälle findet sich keine spezifische Ursache für die Schmerzen. Dr. med. Jürg Wick, Leiter Rheumatologie, ...
Phagentherapie: mit manipulierten Viren Bakterien bekämpfen
Der Einsatz von Phagen gegen pathogene Bakterien wurde bereits vor der Entwicklung der ersten Antibiotika versucht. In Zeiten zunehmender Antibiotikaresistenzen wird der Phagentherapie ...
Hot Topic Hantavirusinfektionen: Risiken realistisch einschätzen
Aus aktuellem Anlass widmete sich ein FOMF WebUp dem Thema Hantaviren. Prof. Dr. med. Johannes Bogner, LMU Klinikum – Campus Innenstadt – Medizinische Klinik und Poliklinik IV, München, ...