17-Jährige Patientin mit BASCULE-Syndrom
Autorin:
Dr. Chiara Accinelli
Dermatologie und Venerologie
Landeskrankenhaus Feldkirch
E-Mail: Chiara.Accinelli@lkhf.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
„Bier anaemic spots, cyanosis and urticaria-like eruption“ oder kurz BASCULE-Syndrom: Hiermit wird eine Symptom-Trias beschrieben, welche vor allem Kinder und junge Erwachsene betrifft. Trotz eines beeindruckenden Erscheinungsbildes, handelt es sich um eine harmlose Erkrankung, die wenig bekannt ist.
Keypoints
-
Das BASCULE-Syndrom betrifft Patient:innen im Kindes- und Jugendalter.
-
Die Symptome treten anfallsartig nach längerem Stehen auf und verschwinden nach Positionswechsel wieder.
-
Die Hautveränderungen zeigen sich meistens an den unteren Extremitäten, können jedoch auch am Stamm auftreten.
-
Oft leiden die Betroffenen auch unter dem „postural orthostatic tachycardia syndrome“ (POTS).
-
Eine kausale Therapie gibt es bis dato nicht. Kompressionsstrümpfe können empfohlen werden, ebenso wie Antihistaminika.
Klinisches Bild
Eine 17-jährige Patientin stellte sich mit Hautveränderungen an beiden Unterschenkeln vor, welche sie bereits seit ca. einem Jahr plagten. Sie beschrieb, dass die Hautveränderungen lediglich nach längerem Stehen aufträten und verschwänden, sobald ein Positionswechsel einträte (z.B. nach dem Hinsetzen oder Hinlegen). Besonders ausgeprägt sei die Problematik nach dem Duschen.
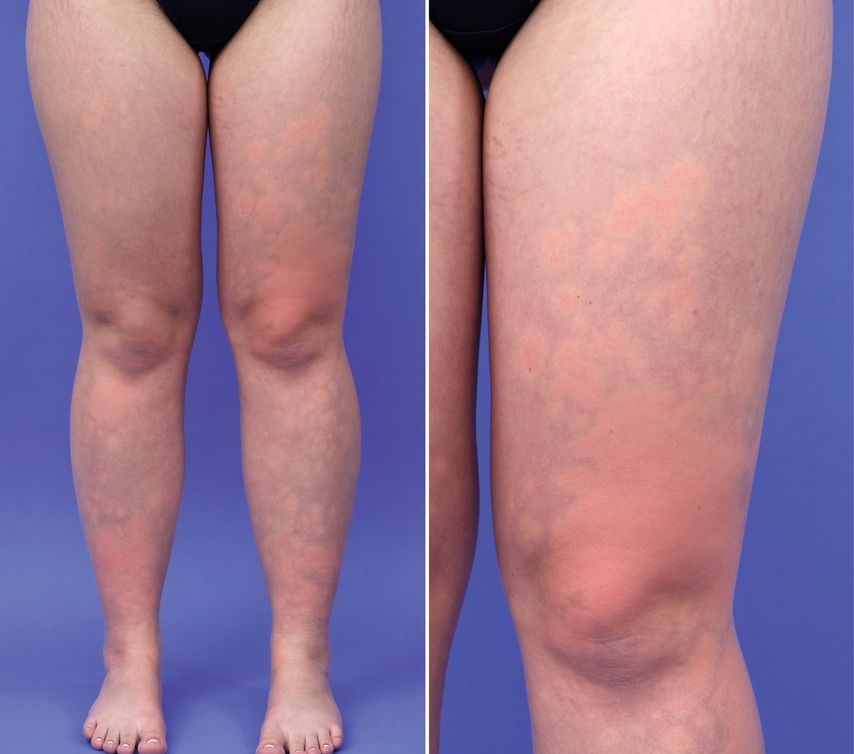
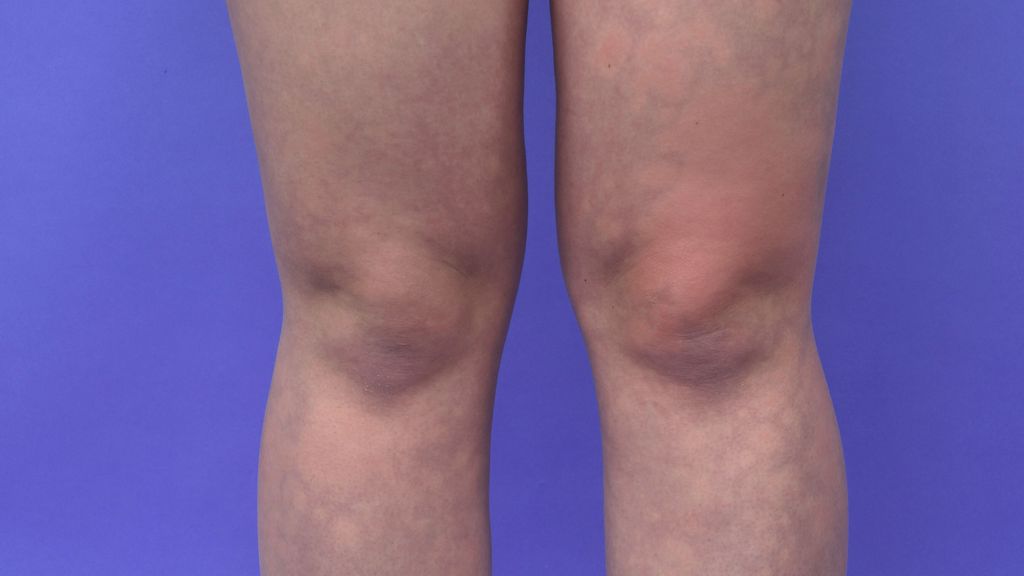
Nach ca. 10-minutigem Stehen konnten die anfallsartigen Hautveränderungen reproduziert werden. Hier stellten sich zunächst scharf umschriebene, anämische Hautareale dar, welche dann zu urtikariellen Plaques wurden, umrahmt von zyanotischer/bläulicher Haut (Abb. 1 und 2). Die Patientin gab nach Auftreten der urtikariellen Plaques mäßigen bis starken Juckreiz an, welcher nur in den betroffenen Bereichen auftrat. Es waren ausschließlich die unteren Extremitäten betroffen. Kurz nach dem Hinsetzen zeigten sich alle Hautveränderungen komplett rückläufig.
Bei unserer Patientin handelte es sich ansonsten um eine junge, gesunde Frau. Vorerkrankungen bestanden nicht, es wurde keine Dauermedikation eingenommen. An der dermatologischen Ambulanz erfolgte eine eingehende Anamneseerhebung, wobei die Patientin angab, manchmal unter Schwindel zu leiden, besonders nach schnellem Aufstehen. Einmalig kam es nach zu schnellem Aufstehen zu einer Synkope.
Diagnostik
Mittels durchgeführter Labordiagnostik konnte kein Hinweis auf eine Vaskulitis gefunden werden, es zeigten sich unauffällige Entzündungsparameter, ein negatives CRP und eine unauffällige Blutsenkungsgeschwindigkeit. Zusätzlich wurden die antinukleären Antikörper (ANA), die Antiköper gegen cytoplasmatische Antigene neutrophiler Granulozyten (ANCA), Komplementfaktoren (C3, C4), Kryoglobuline und Kälteagglutinine bestimmt: Hier ergab sich jeweils ein Normalbefund.
Zum Ausschluss einer venösen Stauung erfolgte eine angiologische Vorstellung der Patientin. Es konnten keine Pathologien betreffend den venösen und lymphatischen Abfluss gefunden werden.
Aufgrund der Anamnese wurde die Patientin internistisch durchuntersucht, um die Ursache des angegebenen Schwindels zu klären. In diesem Zuge wurde ein „postural orthostatic tachycardia syndrome“ (POTS) diagnostiziert. Dabei handelt es sich um eine orthostatisch bedingte Kreislaufdysregulation, bei der es bei schnellem Positionswechsel (etwa von der liegenden in die stehende Position) zu Schwindel, Kaltschweißigkeit, Sehstörungen und auch Synkopen kommen kann. Die Diagnose eines POTS wird mittels „Tilt-Test“ gestellt. Hierbei werden Patient:innen auf einem Kipptisch schnell in verschiedene Positionen gebracht und die Herzfrequenz und der Blutdruck werden monitorisiert und auf Auffälligkeiten geprüft.
Die von unserer Patientin beschriebenen Hautveränderungen konnten mehrmals reproduziert werden und wurden fotodokumentiert. Auf eine Biopsie der Haut wurde verzichtet. Nach Ausschluss von diversen Differenzialdiagnosen (Vaskulitiden, venöse oder lymphogene Abflussstauung, chronische Urtikaria, Gerinnungsstörungen) wurde die klinische Diagnose eines BASCULE-Syndroms gestellt: „bier anaemic spots, cyanosis and urticaria-like eruption“.
Das BASCULE-Syndrom
Bei dem BASCULE-Syndrom handelt es sich um eine unterdiagnostizierte paroxysmale Akrozyanose, welche vor allem Kinder und Jugendliche betrifft. Es vereint eine Symptom-Trias: Biersche Flecken, Zyanose und urtikarielle Hautveränderungen. Biersche Flecken wurden erstmals durch August Bier im Jahre 1898 beschrieben und bezeichnen anämische Hautareale, die manchmal bei herabhängenden oder gestauten Extremitäten auftreten und nicht pathologisch sind.
Die genaue zugrunde liegende Pathophysiologie des BASCULE-Syndroms ist weitgehend unbekannt. Die Erstbeschreibung erfolgte durch Bessis et al. im Jahr 2016. Bezeichnet wurde das BASCULE-Syndrom als vasomotorische Störung der Hautkapillaren, welche durch Orthostase getriggert wird.1
Es wird vermutet, dass die bläuliche Verfärbung der Haut sowie die anämischen Maculae ein Ergebnis venöser Stauung sein könnten. Durch vorübergehende Gewebshypoxie in den anämischen Arealen könnte hingegen eine Mastzelldegranulation ausgelöst werden, welche zu urtikariellen Hautveränderungen führen würde.2 In einem Fallbericht von Baurens et al. konnte diese Theorie jedoch nicht suffizient bestätigt werden, da sich die Tryptasewerte im Patientenblut normwertig zeigten. Es kann jedoch nicht ausgeschlossen werden, dass es aufgrund der begrenzten lokalen Ausprägung lediglich zu einer sehr kleinen, gegebenenfalls nicht messbaren Auslenkung der Serum-Tryptase gekommen ist.3 In 20% der in der Literatur beschriebenen Fälle von BASCULE-Syndrom konnte zusätzlich POTS diagnostiziert werden.2
Eine Hautbiopsie kann erwogen werden, falls der Verdacht auf eine Gefäßmalformation vorliegt.2 Durchgeführte histopathologische Untersuchungen der urtikariellen Läsionen im Rahmen des BASCULE-Syndroms ergaben erweiterte Kapillaren und verstreut vorliegende Eosinophile.1
Da das BASCULE-Syndrom wenig bekannt ist, wird trotz eindeutiger Klinik viel komplexe und teilweise unnötige Diagnostik betrieben.2
Therapie
Eine kausale Therapie gibt es nicht. Unserer Patientin wurde empfohlen, auf ausreichende körperliche Tätigkeit zu achten sowie Kompressionsstrümpfe zu tragen. Durch Kompressionstherapie konnte jedoch keine Symptomfreiheit erzielt werden. Da eine Mastzelldegranulation vermutet wird, können Antihistaminika verschrieben werden (Desloratadin, Cetirizin), wobei auch hoch dosierte Antihistaminika im Falle unserer Patientin zu keiner Besserung führten. In einem Fallbericht wurde bei einem 16-jährigen Jungen mit BASCULE-Syndrom hochdosiert Bilastin verabreicht (80mg/Tag), wodurch die Symptome sistierten. Bei Reduktion der Dosis kam es jedoch rasch zu einem Rezidiv.4
Auch wenn das BASCULE-Syndrom eine harmlose Erkrankung ist, können die Betroffenen in ihrer Lebensqualität eingeschränkt sein, sodass weitere Untersuchungen und Studien diesbezüglich sicherlich sinnvoll wären.
Zusammenfassung und Empfehlungen
Das BASCULE-Syndrom ist eine harmlose paroxysmale Akrozyanose im Kindes- und Jugendalter. Die Diagnose wird vor allem klinisch gestellt, sodass bei eindeutiger Klinik auf aufwendige Labordiagnostik und gar Hautbiopsien verzichtet werden kann. Mit den Betroffenen soll eine eingehende Anamnese durchgeführt werden, und ggf. soll POTS bei entsprechendem Verdacht ausgeschlossen werden. Eine kausale Therapie gibt es nicht, wobei die Gabe von Antihistaminika versucht werden kann.
Literatur:
1 Bessis D et al.: Bier anaemic spots, cyanosis with urticaria-like eruption (BASCULE) syndrome: a new entity? Br J Dermatol 2016; 175(1): 218-20 2 El Nemnom P et al.: Bier anemic spots, cyanosis, and urticaria-like eruption (BASCULE) syndrome: report of two new cases and literature review. Pediatr Dermatol 2020; 37(5): 864-7 3 Baurens N et al.: Case report, practices survey and literature review of an under-recognized pediatric vascular disorder: the BASCULE syndrome. Front Pediatr 2022; 10: 849914 4 Cunningham L et al.: High-dose bilastine for the treatment of BASCULE syndrome. Clin Exp Dermatol 2021; 46(2): 357-8
Das könnte Sie auch interessieren:
Wenn die Haut zum Notfall wird
Wenn Schwellungen zur Atemwegsgefahr werden, Blasen die Hautbarriere zerstören, „verbrühte“ Haut plötzlich kippt oder Schmerz zum OP-Alarm wird, zählen nicht Stunden oder Tage, sondern ...
Multiple Syringome: ein Update
Multiple Syringome stellen ein seltenes, benignes und bislang nur unzureichend erforschtes Krankheitsbild dar. Es können vier Untergruppen unterschieden werden. Die aktuell verfügbaren ...
Disseminierte adulte Xanthogranulome als diagnostische Herausforderung
Da gerade im Erwachsenenalter disseminierte Xanthogranulome diagnostische Unsicherheiten verursachen können, ist eine frühzeitige histopathologische Sicherung essenziell. Aufgrund der ...