Wenn die Haut zum Notfall wird
Autorin:
Dr. Sara Abdel Hamid
Universitätsklinik für Dermatologie, Venerologie und Allergologie
Innsbruck
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Wenn Schwellungen zur Atemwegsgefahr werden, Blasen die Hautbarriere zerstören, „verbrühte“ Haut plötzlich kippt oder Schmerz zum OP-Alarm wird, zählen nicht Stunden oder Tage, sondern Minuten. Anaphylaxie, toxische epidermale Nekrolyse, Staphylococcal-Scalded-Skin-Syndrom und nekrotisierende Fasziitis sind zwar selten, aber lebensbedrohlich. Dieser Beitrag liefert einen pragmatischen Handlungsrahmen für die Akutsituation.
Keypoints
-
Anaphylaxie: Die Diagnose erfolgt klinisch, Adrenalin sofort i.m. (Steroide nicht als erste Maßnahme!).
-
TEN: Epidermolyse + Schleimhauterosionen + positives Nikolski-Zeichen → sofortiger Medikamentenstopp; ICU/Verbrennungspfad
-
SSSS: toxinvermittelt, keine Schleimhautbeteiligung → i.v. Antibiose, Flüssigkeit, Wund- und Schmerzmanagement
-
Nekrotisierende Fasziitis: „pain out of proportion“, rasche Ausbreitung → Chirurgie ohne Verzögerung, breite i.v. Antibiose und Sepsis Bundle
Ist der Patient vital bedroht? Das ABCDE-Vorgehen mit paralleler Suche nach Warnzeichen hilft, kritische Verläufe früh zu erkennen und ohne Zeitverlust zu eskalieren.
Entscheidend sind Ausdehnung und Dynamik: Rasche Progression, großflächige Epidermolyse, livide Areale, Blasen oder Nekrosen sind klare Alarmzeichen. In solchen Situationen gilt es, Stabilisierung und Eskalation zu priorisieren.
Anaphylaxie
Eine Anaphylaxie ist eine potenziell lebensbedrohliche systemische Immunreaktion, die auf einer Allergie beruht. Im Akutmanagement sind Vitalparameter und Organbeteiligung entscheidend.1 Wichtig dabei ist nicht die „perfekte“ Graduierung, sondern das frühzeitige Erkennen vitaler Bedrohungen und die sofortige Therapieeinleitung.
Leitsymptom (Erkennen)
Eine Anaphylaxie tritt in der Regel plötzlich innerhalb von Minuten bis Stunden nach Allergenkontakt auf. Sie äußert sich durch Haut- und Schleimhautsymptome wie Urtikaria, Juckreiz, Flush und Schwellungen. Häufig kommen Atemwegssymptome wie Engegefühl, Giemen sowie gastrointestinale Beschwerden wie Übelkeit, Erbrechen und Bauchkrämpfe hinzu.1
RED FLAGS (Einordnen)
-
Stridor, Heiserkeit, Zungen-/Pharynx-/Larynxschwellung
-
Hypotonie, Synkope, Schockzeichen
-
Sauerstoffsättigung <90%
-
Bradykininvermitteltes Angioödem (z.B. ACE-Hemmer) + Atemwegsbeteiligung
-
Rasche Verschlechterung
Sofortmaßnahmen (Handeln)
-
Adrenalin i.m. in den Oberschenkel (0,15–0,6mg, ggf. Wiederholung nach 5 Minuten möglich)1
-
Volumengabe bei Hypotonie1
-
Bronchodilatation bei Bronchospasmus
-
Sauerstoffgabe und Monitoring1
-
Antihistaminikum + Steroid als Add-on (nicht als Ersatz!)1
-
Beobachtung ≥24 Stunden wegen biphasischer Reaktion1
-
Frühzeitige Anästhesie/HNO-Zuweisung bei Larynxzeichen1
-
Triggerabklärung1
Merke: Bei Anaphylaxie ist Adrenalin i.m. früh gegeben der entscheidende Schritt für die Prognose, alles andere ist Zusatz!
Toxische epidermale Nekrolyse (TEN)
TEN ist die schwerste Form bullöser Arzneimittelreaktionen und stellt einen systemischen Notfall dar, der häufig rasch intensivpflichtig wird. Sie geht mit einer hohen Mortalität von 30–50% einher. Mithilfe des Severity-of-Illness Score for Toxic Epidermal Necrolysis (SCORTEN) kann die Prognose besser eingeschätzt werden. Das höchste Risiko besteht zwischen dem 4. und 28. Tag nach Beginn einer Medikation (z.B. typische Auslöser Allopurinol, Antikonvulsiva oder NSAID etc.).2
Leitsymptom (Erkennen)
Es treten schmerzhafte, stammbetonte Erytheme mit atypischen Target-Läsionen sowie schlaffe Blasen und großflächige epidermale Ablösungen bei positivem Nikolski-Zeichen auf. Früh und ausgeprägt sind Schleimhauterosionen (oral, okulär, genital), die oft von Fieber und Krankheitsgefühl begleitet sind und in zeitlichem Zusammenhang mit einer neuen Medikation stehen.2
RED FLAGS (Einordnen)
-
Großflächige Ablösung der Haut
-
Rasche Ausbreitung
-
Augenbeteiligung = „time-critical“
-
Systemische Instabilität: Fieber, Tachykardie, Hypotonie, Oligurie
-
Sepsiszeichen
-
Flüssigkeits-, Elektrolyt- und Proteinverlust
Sofortmaßnahmen (Handeln)
-
Auslösendes Medikament sofort stoppen (entscheidend!)2
-
Frühzeitig ICU/Verbrennungseinheit2
-
Flüssigkeits- und Elektrolytsubstitu-tion2
-
Schmerztherapie & Wundmanagement2
-
Ophthalmologie-Zuweisung bei Augenbeteiligung2
-
Infektionsmonitoring (keine prophylaktische Antibiose)2
Merke: Bei TEN zählt zuerst: Trigger stoppen, Burn-/ICU-Level-Support und Ophthalmologie. Diagnostik darf Therapie nicht verzögern!
Staphylococcal-Scalded-Skin-Syndrom (SSSS)
SSSS ist eine durch Staphylokokken-Toxine verursachte, meist schwere Hauterkrankung mit Ablösung, die klinisch an eine verbrühte Haut erinnert. Betroffen sind vor allem Säuglinge, Kleinkinder und immungeschwächte Erwachsene. Die Letalität liegt bei Kindern bei bis zu 11% und bei Erwachsenen bei 40–63%.3
Leitsymptom (Erkennen)
SSSS äußert sich durch diffuse, druckschmerzhafte Erytheme mit rascher Ausbildung oberflächlicher Blasen. Typisch sind das Bild einer „scalded skin“ mit großflächiger, oberflächlicher Abschilferung sowie ein positives Nikolski-Zeichen. Charakteristisch sind periorifizielle Krusten, insbesondere im Mund- und Nasenbereich, während eine Schleimhautbeteiligung fehlt.3
RED FLAGS (Einordnen)
-
Neonaten, Immunsuppression, hohes Alter
-
Große betroffene Hautfläche
-
Sepsiszeichen
-
Dehydratation, Elektrolytstörung
-
Vigilanzminderung
Sofortmaßnahmen (Handeln)
-
Pädiatrie/ICU je nach Schweregrad3
-
I.v. Antibiose (Flucloxacillin, Clindamycin bei MRSA-Risiko)3
-
Flüssigkeit, Analgesie3
-
Wundmanagement, Kontaktisolation3
-
Fokussuche (Ohr, Nabel, Respirationstrakt)3
Merke: SSSS ist ein toxinvermittelter Staphylokokken-Notfall, der mit einer intravenösen Antibiotikabehandlung und Flüssigkeitszufuhr behandelt wird. Die fehlende Schleimhautbeteiligung hilft, ihn von TEN abzugrenzen.
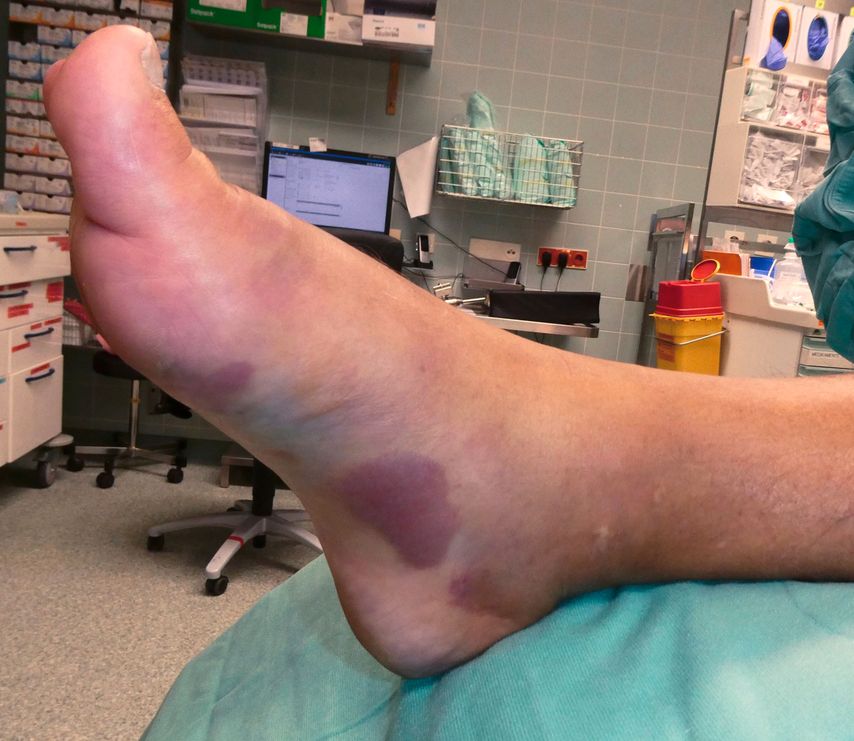
Nekrotisierende Fasziitis
Die nekrotisierende Fasziitis ist eine seltene, hochakute Weichteilinfektion, die meist nach einem Trauma entsteht und sich rasch entlang der Faszien ausbreitet. Trotz intensiver Therapie liegt die Mortalität bei etwa 15–30%.4
Leitsymptom (Erkennen)
Es treten früh systemische Symptome auf, darunter ausgeprägte Schmerzdiskrepanz bei zunächst unauffälliger Haut. Im Verlauf entstehen livide Verfärbungen, Blasen und Nekrosen sowie ein schnell fortschreitendes Erythem.4
RED FLAGS (Einordnen)
-
Schnelles Fortschreiten innerhalb von Stunden (Abb. 1 und 2 )
-
„Pain out of proportion“
-
Blasen, Hautnekrosen
-
Sepsis-, Schockzeichen
Sofortmaßnahmen (Handeln)
-
Bildgebung (MRT, CT)4
-
Schnelles, radikales chirurgisches Débridement des nekrotischen Gewebes4
-
Breite i.v. Antibiose (z.B. Piperacillin/Tazobactam + Clindamycin)4
-
Volumen- und Vasopressortherapie4
Merke: Bei Verdacht gilt: lieber einmal zu früh in den OP als einmal zu spät! Die Diagnostik darf die Therapie nicht verzögern!
Zusammenfassung
Diese vier Notfälle haben eine Kernbotschaft gemeinsam: Tempo und Prioritäten retten Leben. Bei Anaphylaxie stehen Atemweg und Perfusion an erster Stelle. TEN und SSSS erfordern ein rasches Erkennen, eine konsequente Supportivtherapie und eine interdisziplinäre Versorgung. Die nekrotisierende Fasziitis ist der Prototyp des chirurgischen Zeitnotfalls – hier ist „zu spät“ die häufigste Komplikation. Ein standardisiertes Vorgehen (ABCDE, Red Flags, Eskalationswege) erleichtert unter Zeitdruck sichere Entscheidungen.
Literatur:
1 Ring J et al.: Kurzfassung der Leitlinie „Akuttherapie und Management der Anaphylaxie – Update 2021“ für Patienten und Angehörige. Allergo J Int 2021; 30(7): 24-31 2 Heuer R et al.: S3-Leitlinie Diagnostik und Therapie der epidermalen Nekrolyse (Stevens-Johnson-Syndrom und toxisch epidermale Nekrolyse). J Dtsch Dermatol Ges 2024 3 Abeck D: Staphylokokken- und Streptokokkeninfektionen der Haut. In: Plewig G et al. (Hrsg.): Braun-Falco’s Dermatologie, Venerologie und Allergologie. 9. Aufl. Berlin, Heidelberg: Springer-Verlag, 2018. Kapitel IV.11 4 Hauser J et al.: Nekrotisierende Fasziitis. In: Lehnhardt M (Hrsg.) et al.: Verbrennungschirurgie. Berlin, Heidelberg: Springer, 2016. 371-80
Das könnte Sie auch interessieren:
17-Jährige Patientin mit BASCULE-Syndrom
„Bier anaemic spots, cyanosis and urticaria-like eruption“ oder kurz BASCULE-Syndrom: Hiermit wird eine Symptom-Trias beschrieben, welche vor allem Kinder und junge Erwachsene betrifft. ...
Multiple Syringome: ein Update
Multiple Syringome stellen ein seltenes, benignes und bislang nur unzureichend erforschtes Krankheitsbild dar. Es können vier Untergruppen unterschieden werden. Die aktuell verfügbaren ...
Disseminierte adulte Xanthogranulome als diagnostische Herausforderung
Da gerade im Erwachsenenalter disseminierte Xanthogranulome diagnostische Unsicherheiten verursachen können, ist eine frühzeitige histopathologische Sicherung essenziell. Aufgrund der ...