Peripartale Angststörungen – häufiger als gedacht, oftmals übersehen
Autorin:
Dr. phil. Angela Häne
Die Psychologinnen
Psychotherapie für Frauen – Mütter – Eltern
Zürich
E-Mail: angela.haene@psychologie.ch
Rund eine von 5 Frauen ist in der Schwangerschaft oder in der Postpartalzeit von Angststörungen betroffen, welche mit weitreichenden Auswirkungen für das psychische Wohlbefinden, die Alltagsbewältigung und das Selbstbild von (werdenden) Müttern einhergehen.1 Neueste neurowissenschaftliche Erkenntnisse liefern Hinweise darauf, dass u.a. die erhöhte Neuroplastizität in der Schwangerschaft als Vulnerabilitätsfaktor betrachtet werden kann, welcher Ängste und Angststörungen begünstigt.
Keypoints
-
Trotz hoher (>20%) Prävalenz in der Peripartalzeit werden peripartale Angststörungen selten erkannt und behandelt.
-
Hormonelle Schwankungen, neuroplastische Veränderung im mütterlichen Gehirn und die psychologischen Herausforderungen der Muttertät als Entwicklungsphase fördern insgesamt die Entstehung oder Verstärkung von Ängsten.
-
Ängste und Sorgen können in der Peripartalzeit daher kaum verhindert werden. Die Vermittlung der spezifischen Vulnerabilitätsfaktoren im Rahmen der Psychoedukation ist daher zentral. Dies führt deutlich zu einer Entlastung der betroffenen Frauen und trägt darüber hinaus dazu bei, dass sich Mütter in ihrer Lebensrealität im Übergang zur Elternschaft verstanden fühlen.
Psychische Störungen zählen zu den häufigsten gesundheitlichen Belastungen während der Peripartalzeit, welche die Schwangerschaft und das Jahr nach der Geburt umfasst. Diese Zeitperiode gilt daher auch als eine besonders vulnerable Phase, in der psychische Störungen erstmalig auftreten oder vorbestehende psychische Erkrankungen sich verstärken können. Mit einer Prävalenz von rund 20% in der Schwangerschaft und zwischen 11% und 22% in der Postpartalzeit stellen Angststörungen die häufigste psychische Erkrankung bei (werdenden) Müttern dar.2 Zu den klassifizierbaren Angststörungen gehören die generalisierte Angststörung, die Agoraphobie, die Panikstörung, die soziale Angststörung und die spezifischen Phobien (z.B. die phobische Angst vor der Geburt). Ihnen gemeinsam ist ein Angsterleben (anfallsartig, überdauernd oder nur in bestimmten Situationen), eine physiologische Reaktion (wie Anspannung, Herzrasen oder Druck auf der Brust), angstbezogene Kognitionen («Was, wenn ich es nicht aushalte, wenn mein Baby während der Busfahrt unaufhörlich weint!»), ein Vermeidungsverhalten bezüglich angstauslösender Situationen und ein erhöhter Aufmerksamkeitsfokus in Richtung Gefahrensignale.2 Die Auswirkungen von peripartalen Angststörungen sind vielseitig. Schwangere, die an einer Angststörung leiden, haben beispielsweise ein erhöhtes Risiko für eine Frühgeburt und starke Ängste stehen in Zusammenhang mit einem niedrigeren Geburtsgewicht des Babys oder mit einer späteren Beeinträchtigung der kindlichen Entwicklung.3,4 Angststörungen in der Schwangerschaft sind aber auch ein starker Prädiktor für die Entwicklung einer postpartalen Depression.5,6 Im Jahr nach einer Geburt treten Angststörungen und Depressionen häufig komorbid auf – 30–58% der Betroffenen erfüllen beide Diagnosekriterien.7 Diese hohe Komorbidität kann dazu beitragen, dass Angststörungen später erkannt werden, da die Symptome von einer unbehandelten depressiven Symptomatik maskiert werden.8
Angststörungen gelten im Allgemeinen als gut untersucht und in der Regel auch gut behandelbar. Die Diagnostik und Therapie in der Peripartalzeit hingegen stellen eine besondere Herausforderung dar. Trotz der hohen Prävalenz werden mehr als 50% der Angststörungen in dieser Zeitphase nicht erkannt und folglich ein Grossteil der Betroffenen nicht oder erst spät behandelt.1 Dies liegt einerseits daran, dass bis anhin noch kein international anerkanntes Screening-Instrument für Angststörungen für diesen Zeitraum existiert.9 Andererseits kann sich die Symptomatik gerade in der Peripartalzeit leicht verändert zeigen oder symptomatisch abweichen, was eine exakte diagnostische Einschätzung zusätzlich erschwert.10 So treten Panikattacken beispielsweise vielfach nicht spontan, sondern zeitlich assoziiert mit Phasen auf, in denen bspw. das Neugeborene weint und nur schwer zu beruhigen ist. Auch die Tatsache, dass viele Betroffene vor allem von somatischen Symptomen wie Schwindel, Atemnot oder Herzrasen sprechen, verschärft die Problematik, dass Ängste oft erst sehr spät als solche erfasst werden. Die Peripartalzeit stellt darüber hinaus im Leben einer Frau eine Entwicklungsphase dar, die unabhängig von einer psychischen Störung mit besonderen psychischen Herausforderungen verbunden ist.
Muttertät – Mutterwerden als Entwicklungsphase
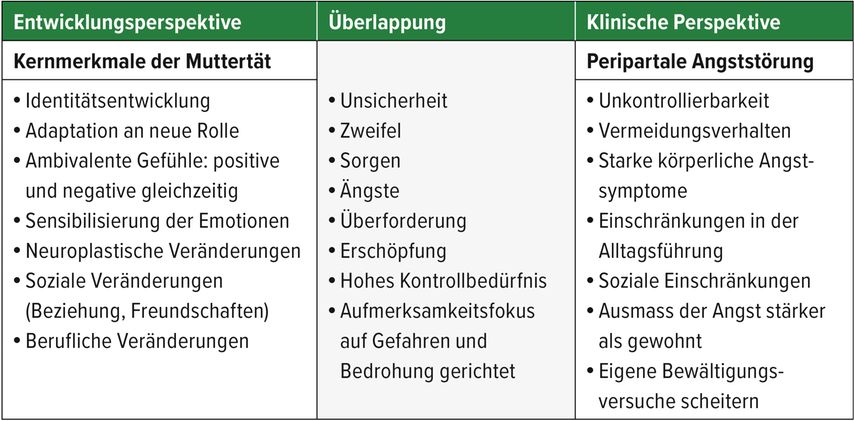
Mit Eintritt einer Schwangerschaft beginnt für eine Frau eine neue Entwicklungsphase, die Transformation von der Frau zur Mutter – bezeichnet als Matreszenz oder Muttertät.11–13 Dieser Prozess ist durch eine Vielzahl an Veränderungen auf körperlicher, psychischer, sozialer und beruflicher Ebene geprägt.13 In diesem Zusammenhang weist die Muttertät Parallelen zur Pubertätsphase auf, welche ebenfalls eine Übergangsperiode zwischen zwei Lebensabschnitten beschreibt.14 Das Konzept der Muttertät hat innerhalb der peripartalen Psychotherapie und Psychiatrie zunehmend an Aufmerksamkeit gewonnen und trägt zur Klärung der Unsicherheit bei, welche sich Fachpersonen und Betroffene gleichermassen stellt: Was sind normale Ängste und ab wann gelten die Ängste als Symptom einer klinischen Diagnose? Mithilfe dieser entwicklungspsychologischen Perspektive kann das bisherige Verständnis der peripartalen psychischen Gesundheit von Müttern bereichert und erweitert werden im Sinne einer ganzheitlichen Betrachtungsweise.11 Auf psychologischer Ebene zählen zu den Kernmerkmalen der Muttertät Gefühle wie Unsicherheit, Zweifel und Ängste, welche in Zusammenhang mit der neuen Verantwortung für das eigene Kind einhergehen und sich auf kognitiver Ebene durch anhaltendes Sichsorgen zeigen können.15 Auf emotionaler Ebene werden in dieser Zeit besonders intensive und auch ambivalente Gefühle erlebt. Gefühle der Liebe und Freude, aber auch Wut oder Traurigkeit kommen gleichzeitig vor. Nehmen Mütter im Erleben oder in Bezug auf die eigenen Gefühle Abweichungen von gesellschaftlich transferierten Idealbildern wahr, entwickeln sie oftmals Gefühle des Versagens sowie Scham- und Schuldgefühle. Ein weiterer Einflussfaktor, der das emotionale Erleben von Schwangeren und Müttern mit beeinflusst, ist die ab dem dritten Trimenon zunehmende emotionale Sensibilisierung. Frauen werden empfindsamer und weisen stärkere emotionale Reaktionen auf.16 Zusätzlich ist der Aufmerksamkeitsfokus in dieser Zeit vermehrt auf das Erkennen möglicher Gefahren gerichtet und alltägliche Fürsorgeaufgaben werden dadurch kritisch oder gar ängstlich betrachtet («Trinkt das Kind genug, entwickelt es sich normal?»).16,17 Diese beschriebenen Ängste und Sorgen treten im Rahmen dieser Entwicklungsphase auf und haben keinen Krankheitswert, aber in der Summe können sie gemeinsam mit anderen Faktoren zu einer erhöhten Ängstlichkeit bei Müttern beitragen.
Abb. 1: Von den normalen Vorgängen in der Muttertät kann mit den Unsicherheiten, die eine Schwangerschaft bietet, der Übergang zur peripartalen Angststörung fliessend sein
«Normal» oder behandlungsbedürftig?
In Anbetracht der hohen Prävalenz von Angststörungen, welche sich rasch chronifizieren können, gilt es zu vermeiden, dass Symptome einer vorliegenden psychischen Störung fälschlicherweise als «normal» eingestuft werden, wodurch ein möglicher Behandlungsbeginn verzögert wird. Unabhängig von einer korrekten diagnostischen Einordnung der Angstsymptomatik ist zu bedenken, dass in dieser Lebensphase auch subklinische Ängste bereits grosse Auswirkungen auf das Wohlbefinden einer Frau und deren Umfeld haben können.2,4 Durch ein ganzheitliches Verständnis über die psychischen Veränderungen, die im nicht- krankheitswertigen Rahmen rund um die Geburt auftreten, lassen sich psychische Symptome differenzierter hinsichtlich ihres Krankheitswerts und ihrer Behandelbarkeit einschätzen.11 Nicht zuletzt sind die Symptome einer subklinischen Angst im Rahmen der Muttertät und einer Angststörung oft überlappend und der Übergang von der subklinischen Ausprägung zum Störungsbild fliessend (Tab. 1).
Die Rolle der neuroplastischen Veränderungen
Schwangerschaft, Geburt und auch die Zeit des Stillens gehen mit zahlreichen hormonellen Veränderungen einher. Zu Beginn einer Schwangerschaft steigen die Spiegel der weiblichen Sexualhormone Progesteron und Östrogen stark an und bleiben auf diesem hohen Niveau bis zum Ende der Schwangerschaft bestehen.18 Sie orchestrieren die notwendigen körperlichen Veränderungen und die physiologischen Anpassungen an die Schwangerschaft. Angestossen durch diesen hormonellen Anstieg kommt es zu strukturellen und funktionellen neuroplastischen Veränderungen im Gehirn einer Schwangeren.19–21 Ergebnisse von neurowissenschaftlichen Studien weisen robuste Befunde auf, die zeigen, dass es bei Schwangeren zu einem Volumenverlust der grauen Substanz in Gehirnarealen kommt, welche relevant sind für die mit der Mutterschaft zusammenhängenden Fürsorgeaufgaben.22,23 Diese Ergebnisse beruhen auf Untersuchungen mit Schwangeren, die zum ersten Mal schwanger waren. Diese Volumenreduktionen in der grauen Substanz von bis zu 1% sind konsistent, so zeigen 92% aller Mütter ähnliche strukturelle Adaptationen.19 Dabei sind die Hirnareale am meisten betroffen, welche verbunden werden mit sozialem Verhalten, Empathie und der Fähigkeit, sich in die Absichten anderer hineinzuversetzen, und mit dem Erkennen von Bedürfnissen («theory of mind»). Aspekte, welche entscheidend sind für die spätere Fürsorge eines Neugeborenen.23,24 In der Schwangerschaft und in der Postpartalzeit kommt es darüber hinaus auch zu funktionellen neuroplastischen Veränderungen.22 Neuere Studien weisen auf erhöhte Aktivierung in verschiedenen neuronalen Netzwerken hin, welche ebenfalls für die Fürsorgeaufgaben zentral sind und als neuronale Substrate mütterlichen Verhaltens gelten, unter anderem das Belohnungsnetzwerk, das Empathie- und Theory-of-Mind-Netzwerk und Netzwerke, welche für die Aufmerksamkeitslenkung und Emotionsregulation zuständig sind.14,19,24 Mutterschaft ist die einzige Zeit im Erwachsenenleben, in der das Gehirn signifikante Veränderungen in so kurzer Zeit durchläuft. Die erhöhte strukturelle und funktionelle Neuroplastizität im Übergang zur Mutterschaft gilt als eine Art «fine tuning» des Gehirns als Vorbereitung auf die neue Rolle und die damit verbundenen Aufgaben.23 Zusammen mit den umfassenden körperlichen, psychischen und sozialen Veränderungen wird die erhöhte Neuroplastizität in dieser Entwicklungsphase in Zusammenhang gebracht mit einer erhöhten Vulnerabilität für psychische Störungen, insbesondere mit Angststörungen.24
Literatur:
1 Sinesi A et al.: The Stirling Antenatal Anxiety Scale (SAAS): development and initial psychometric validation. J Affect Disord Reports 2022; 8: 100333 2 Ayers S et al.: Assessment of perinatal anxiety: diagnostic accuracy of five measures. Br J Psychiatry 2024; 224(4): 132-8 3 Ding XX et al.: Maternal anxiety during pregnancy and adverse birth outcomes: a systematic review and meta-analysis of prospective cohort studies. J Affec Disord 2014; 159: 103-10 4 Fawcett EJ et al.: The prevalence of anxiety disorders during pregnancy and the postpartum period: a multivariate bayesian meta-analysis. J Clin Psychiatry 2019; 80(4): 18r12527 5 Alipour Z et al.: Anxiety and fear of childbirth as predictors of postnatal depression in nulliparous women. Women Birth 2012; 25(3): e37-e43 6 Coelho H et al.: Antenatal anxiety disorder as a predictor of postnatal depression: a longitudinal study. J Affect Disord 2011; 129(1-3): 348-53 7 Araji S et al.: An overview of maternal anxiety during pregnancy and the post-partum period. J Ment Health Clin Psychol 2020; 4(4): 47-56 8 Wang Y et al.: Association of maternal postpartum depression, anxiety, and stress symptoms: a network analysis. BMC Psychiatry 2024; 24(1): 940 9 Fairbrother N et al.: Perinatal anxiety disorders screening study: a study protocol. BMC Psychiatry 2024; 24(1): 162 10 Forster F, Häne A: Psychotherapie in der Peripartalzeit: Behandlung psychischer Störungen im Übergang zur Elternschaft. Göttingen: Hogrefe, 2026. 1-250 11 Athan AM: A critical need for the concept of matrescence in perinatal psychiatry. Front Psychiatry 2024; 15: 1364845 12 Athan AM, Reel HL: Maternal psychology: Reflections on the 20th anniversary of deconstructing developmental Psychology. Feminism & Psychology 2015; 25(3): 311-325 13 Krämer S, Meyer H: Muttertät – wenn sich plötzlich alles anders anfühlt: Wie das Mutterwerden unseren Körper, unsere Persönlichkeit und unser Leben verändert. München: mvg, 2023. 1-256 14 Orchard ER et al.: Matrescence: lifetime impact of motherhood on cognition and the brain. Trends Cogn Sci 2023; 27(3): 302-16 15 Sacks A, Birndorf C: What no one tells you: a guide to your emotions from pregnancy to motherhood. New York: Simon & Schuster, 2019. 1-400 16 Stern DN, Bruschweiler-Stern N: Geburt einer Mutter: die Erfahrung, die das Leben einer Frau für immer verändert. 3. Auflage. Frankfurt am Main: Brandes & Apsel, 2014. 1-244 17 Pearson RM et al.: Emotional sensitivity for motherhood: late pregnancy is associated with enhanced accuracy to encode emotional faces. Horm Behav 2009; 56(5): 557-63 18 McKay S: Baby Brain. The surprising neuroscience of how pregnancy and motherhood sculpt our brains and change our minds (for the better). Sydney: Hachette Australia, 2023. 1-288 19 Callaghan B et al.: Understanding the maternal brain in the context of the mental load of motherhood. Nat Mental Health 2024; 2: 764-72 20 Hoekzema E et al.: Pregnancy leads to long-lasting changes in human brain structure. Nat Neurosci 2017; 20(2): 287-96 21 Hoekzema E et al.: Becoming a mother entails anatomical changes in the ventral striatum of the human brain that facilitate its responsiveness to offspring cues. Psychoneuroendocrinology 2020; 112: 104507 22 Barba-Müller E et al.: Brain plasticity in pregnancy and the postpartum period: Links to maternal caregiving and mental health. Arch Womens Ment Health 2019; 22(2): 289-99 23 Pawluski JL: The parental brain, perinatal mental illness, and treatment: A review of key structural and functional changes. Seminars in Perinatology 2024; 151951 24 Pawluski JL et al.: Less can be more: fine tuning the maternal brain. Neurosci Biobehav Rev 2022; 133: 104475
Das könnte Sie auch interessieren:
Im Gespräch mit Primar Prof. Dr. Alex Hofer über die Zukunft der Schizophreniebehandlung
Univ.-Prof. Dr. Alex Hofer arbeitet bereits seit 30 Jahren mit Schizo-phreniepatient:innen. Ihn fasziniert, welche positive Einstellung zum Leben viele Patient:innen – trotz Stigma und ...
Entwicklung der Suizidraten bei Kindern, Jugendlichen und jungen Erwachsenenin der Schweiz
Die Suizidraten bei männlichen Jugendlichen und jungen Erwachsenen sanken in den 1980er- und 1990er-Jahren und stagnieren seither bei den Jugendlichen von 10–17 Jahren, während sie bei ...
Künstliche Intelligenz in der Psychotherapie: ethische Herausforderungen und praktische Konsequenzen
Künstliche Intelligenz (KI) verändert die psychotherapeutische Praxis. Sie kann Zugang und Effizienz verbessern, birgt für Fachkreise jedoch die Herausforderung, die eigene Profession ...