Zielgerichtete Therapien bei schwerem Asthma
Bericht:
Vera Weininger, BA
Die therapeutischen Möglichkeiten bei Asthma bronchiale sind angesichtsder weltweit stetig ansteigenden Fallzahlen von besonderer Bedeutung. Gerade bei schwerem Asthma sieht der Stufentherapieplan eine Therapieeskalation mit zielgerichteten Antikörpern vor. Prof. Dr. Claus Vogelmeier, Marburg, lieferte einen Überblick beim diesjährigen Kongress der DGIM.
Asthma bronchiale zählt neben der COPD zu den obstruktiven Atemwegserkrankungen und betrifft lautder WHO (World Health Organisation) seit 2019 etwa 262 Millionen Menschen. Damit zählt Asthma zu den häufigsten chronischen Erkrankungen weltweit. Nach wie vor sterben Menschen asthmabedingt (nach WHO: 455000 pro Jahr) – durch einen akuten Asthmaanfall oder aufgrund von Exazerbationen.
Typen von Asthma
Heute sind uns einige Untertypen des Asthma bronchiale bekannt: Einerseits gibt es das eosinophile Asthma, andererseits das allergische Asthma. „Zusätzlich kennen wir noch eine Form, bei der Patienten sowohl Asthma als auch eine Allergie und Eosinophilie aufweisen – folglich liegt diese Form zwischen dem eosinophilen und allergischen Asthma“, erläuterte Prof. Dr. Claus Vogelmeier, Leiter mit Schwerpunkt Pneumologie an der Klinik für Innere Medizin an der Philipps-Universität in Marburg. „Eine vierte Form, das sog. ,Type-2-low-Asthma‘, ist bekannt, aber wir wissen noch nicht, ob es sie wirklich gibt. Zumindest sehen wir immer wieder Patienten, die keine hohen Eosinophilenzahlen haben, aber trotzdem asthmatisch sind“, erklärte Vogelmeier weiter. Schweres Asthma definiert sich durch eine beträchtliche Atemwegsobstruktion (FEV1<80%), häufige Exazerbationen (≥2 kortikoidsteroidpflichtige Exazerbationen pro Jahr) und schwere Exazerbationen, die zu einem stationären Aufenthalt führen können.1
Zielgerichtete Therapie bei schwerem Asthma
Anti-IgE-Antikörper Omalizumab
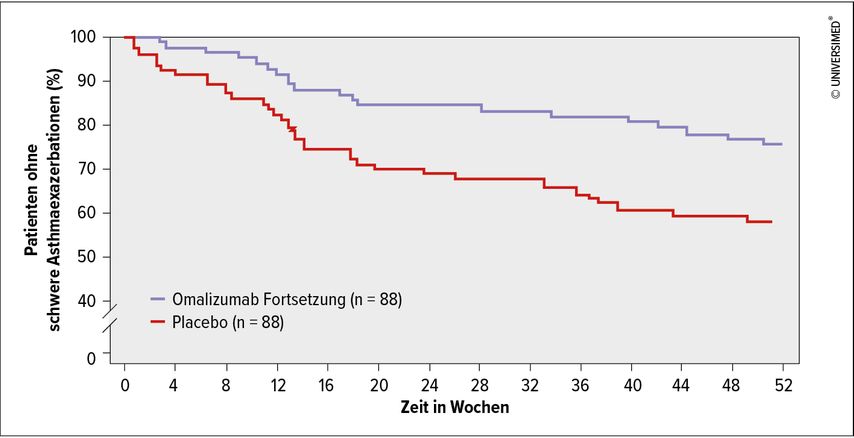
Die Gruppe der zielgerichteten Therapien baut bei schwerem Asthma auf der Behandlung mit Antikörpern auf. „Dabei zeigt sich bei dem Anti-IgE-Antikörper Omalizumab besonders in Langzeittherapien ein über Jahre anhaltender Therapieeffekt gegen schweres Asthma“, so Vogelmeier. In einer randomisierten, doppeltverblindeten, placebokontrollierten Studie, in die Patienten mit mittlerem bis schwerem Asthma eingeschlossen wurden, gab man in der Omalizumab-Gruppe die bereits etablierten Anti-IgE-Antikörper in gleicher Dosis weiter, während die Antikörpertherapie in der Placebogruppe beendet wurde.2 Das Ergebnis zeigte, dass unter der Weiterführung der Therapie mit Omalizumab bei signifikant mehr Patienten keine Exazerbationsereignisse zu beobachten waren als in der Placebogruppe (67% vs. 47,7%).2 „Wenn man die Therapie mit Omalizumab also beendet, kommt es wieder zu einem vermehrten Auftreten von Asthmaexazerbationen“, fasste Vogelmeier zusammen (Abb. 1).
Abb. 1: Zeit bis zur ersten Exazerbation unter Omalizumab vs. Placebo bei Patienten mit schwerem Asthma (modifiziert nach Ledford D et al. 2017)2
Anti-IL-5-Antikörper
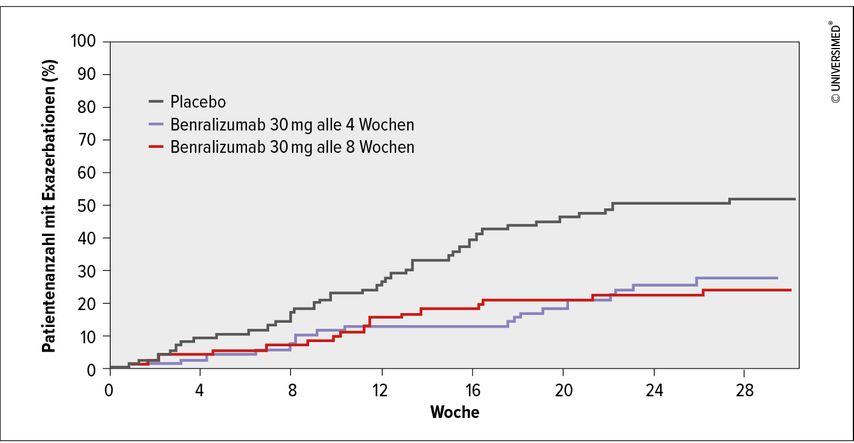
Als zweite Substanzklasse für die Therapie von schwerem Asthma wies Vogelmeier auf die Anti-IL-5-Antikörper hin und ging besonders auf die Exazerbationsprävention mit Benralizumab ein. In einer randomisiert-kontrollierten Studie mit 220Asthmapatienten, die eine Eosinophilenzahl von ≥150/μl im Blut aufwiesen, wurde überprüft, inwieweit durch die Zugabe von Benralizumab (vs.Placebo) innerhalb von 28 Wochen die Dosis der oralen Kortikosteroide reduziert werden kann.3 In beiden Benralizumabgruppen war zu beobachten, dass die Dosis der oralen Kortikosteroide um 75% verglichen mit der Ausgangsdosis gesenkt werden konnte – in der Placebogruppe gab es lediglich eine Reduktion um 25% (p<0,001 in beiden Vergleichsgruppen).3 „Benralizumab reduziert die notwendige Gabe von oralen Steroiden bei schwerem Asthma damit in erheblichem Umfang“, fasste Vogelmeier zusammen.3 Zusätzlich zeigte sich ein signifikanter Einfluss von Benralizumab auf die jährliche Exazerbationsrate: Im Vergleich zu Placebo sank sie in der Benralizumabgruppe nach 4 Wochen bereits um 55% (Grenzrate 0,83 vs. 1,83; p=0,003) und nach 8 Wochen sogar um 70% (Grenzrate 0,54 vs. 1,83; p<0,001; Abb. 2).3
Abb. 2: Zeit bis zur ersten Exazerbation unter Benralizumab vs. Placebo (modifiziert nach Nair P et al. 2017)3
Anti-IL-4/13-Antikörper Dupilumab
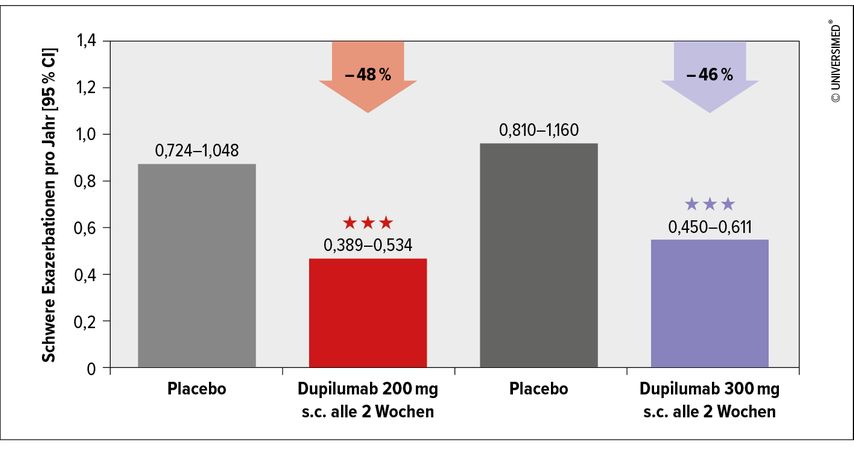
Dupilumab ist ein monoklonaler Anti-IL-4-R-Antikörper, der die IL-4/IL-13-Signalwege und damit die Entzündungskaskade des allergisch-eosinophilen Asthmas unterbricht. Die wichtigste Studie von Castro M et al. zeigte, dass Dupilumab bei Patienten mit unkontrolliertem Asthma die jährliche Exazerbationsrate im Vergleich zu Placebo deutlich senken konnte.4 Während mit einem zweiwöchigen Applikationszyklus von 300mg s.c. Dupilumab Exazerbationen um 46% vs.Placebo gesenkt werden konnten, lag die jährliche Exazerbationsreduktion in der Gruppe mit 200mg s.c. Dupilumab sogar bei 48% (vs.Placebo; Abb. 3).4
Abb. 3: Reduktion schwerer Exazerbationen/Jahr unter Dupilumab vs. Placebo (modifiziert nach Castro M et al. 2018)4
TSL-Antikörper Tezepelumab
Das neueste Therapeutikum gegen schweres Asthma stellt der TSL(„thymic stromal lymphopoietin“)-Antikörper Tezepelumab dar, der bereits zugelassen ist. „Bei der Wirksamkeit von Tezepelumab zeigt sich ein Zusammenhang mit der Eosinophilenzahl – je mehr Eosinophile Asthmapatienten aufweisen, desto besser die Wirksamkeit“, berichtet der Experte. Nach Menzies-Gow A et al. können mit Tezepelumab die jährlichen Exazerbationen um 70% gesenkt werden, wenn eine Eosinophilie ≥300/μl Blut vorliegt – bei Patienten mit Eosinophilen <150/μl Blut nur um 39%.5 „Dennoch wirkt Tezepelumab auch bei niedrigen Eosinophilenzahlen im Blut, wodurch es eine neue Behandlungsoption auch für Asthmapatienten mit niedrigen Eosinophilenzahlen darstellt“, so Vogelmeier abschließend.
Fazit
Der Vormarsch der zielgerichteten Asthmabehandlung durch monoklonale Antikörper spiegelt sich besonders im therapeutischen Management des schweren Asthmas wider. Sowohl Omalizumab, Benralizumab, Dupilumab als auch Tezepelumab reduzieren die Zahl der jährlichen Exazerbationen signifikant und können damit zur Kontrolle des schweren Asthmas wesentlich beitragen.
Quelle:
„Asthma & COPD: Der Weg zur zielgerichteten Therapie“, Vortrag von Prof. Dr. Claus Vogelmeier, Marburg, im Rahmen des 128. Kongresses der Deutschen Gesellschaft für Innere Medizin e.V. am 5. Mai 2022
Literatur:
1 BÄK AG der Deutschen Ärztekammern et al.: Nationale VersorgungsLeitlinie Asthma. Langfassung (4. Auflage). https://www.leitlinien.de/themen/asthma/pdf/asthma-4aufl-vers1-lang.pdf ; zuletzt aufgerufen am 24.5.2022 2 Ledford D et al.: A randomized multicenter study evaluating Xolair persistence of response after long-term therapy. J Allergy Clin Immunol 2017; 140(1):162-9 3 Nair P et al.: Oral glucocorticoid–sparing effect of Benralizumab in severe asthma. N Engl J Med 2017; 376: 2448-58 4 Castro M et al.: Dupilumab efficacy and safety in moderate-to-severe uncontrolled asthma. N Engl J Med 2018; 378: 2486-96 5 Menzies-Gow A et al.: Tezepelumab in adults and adolescents with severe, uncontrolled asthma. N Engl J Med 2021; 384(19): 1800-9
Das könnte Sie auch interessieren:
Long-Covid-Rehabilitation 2025 – von der klinischen Erfahrung zur Evidenz
Seit 2020 hat sich die Rehabilitation bei Covid-19 und Long Covid von ersten Erfahrungsberichten hin zu einer evidenzbasierten Maßnahme entwickelt. Aktuelle Studien belegen, dass ...
Asthma bronchiale: Herausforderungen bei Kindern und Jugendlichen
Asthma bronchiale ist eine chronische Krankheit, die im Kindesalter andere Herausforderungen mit sich bringt als bei Erwachsenen. Die physikalische Untersuchung sowie die Therapie sind ...