„Maintenance and Reliever“-Therapie: First Line bei leichtem Asthma
Bericht: Reno Barth
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Mit ihrem aktuellen Report vollzieht die Global Initiative for Asthma (GINA)in ihren Empfehlungen für die Behandlung von leichtem Asthma (GINA Step 1) einen Paradigmenwechsel. Empfohlen wird nun als erste Wahl die Kombination des β2-Sympathomimetikums Formoterol mit einem inhalativen Kortikosteroid als Bedarfstherapie. Die Monotherapie mit einem „Reliever“ ist obsolet.
Leichtes (mildes) Asthma ist eine keineswegs banale Indikation. „Wir haben in den letzten Jahren die Entwicklung neuer Strategien auf Basis seit Langem etablierter Medikamente gesehen“, sagt Prof. Dr. Guy Brusselle vom Universitätsspital Gent. Viele Jahre wurde leichtes Asthma gemäß den Guideline-Empfehlungen mit kurzwirksamen Bronchodilatatoren (SABA), sogenannten „Relievern“, behandelt. Dieser Zugang ist problematisch und wird zunehmend verlassen. Die Monotherapie mit diesen Substanzen wurde in den Empfehlungen der Global Initiative for Asthma (GINA) bis 2018 als Step 1 bezeichnet. Seit 2019 werden SABA als Monotherapie nicht mehr empfohlen. Vielmehr soll nun bereits ab der Diagnose ein inhalatives Kortikosteroid (ICS) zur Kontrolle der Erkrankung zum Einsatz kommen. Damit setzte GINA ein seit Längerem absehbares Downgrading der SABA fort. Parallel dazu gewannen die ICS auch beim leichten Asthma an Bedeutung. In den GINA-Empfehlungen von 2014 wurde festgehalten, dass eine SABA-Monotherapie nur bei Patienten indiziert ist, die den „Reliever“ weniger als zweimal im Monat verwenden und die keine Risikofaktoren für Exazerbationen haben. Ausschlaggebend für diesen Paradigmenwechsel waren Studienresultate, die zeigen, dass auch Patienten mit seltenen Beschwerden schwere und schlimmstenfalls tödliche Exazerbationen durchmachen können. Und das ist nicht selten, da 15 bis 20% der Patienten, die an Asthma sterben, zuvor lediglich einmal in der Woche oder überhaupt nur unter Belastung symptomatisch waren.1 Insbesondere virale Infektionen können bei diesen Patienten zu schweren Exazerbationen führen, so Prof. Dr. Helen Reddel von der University of Sydney, Vorsitzende des Science Committee von GINA. Dies sei nicht nur mit Blick auf die erhöhte Mortalität problematisch. Vielmehr habe sich gezeigt, dass schon einzelne Behandlungen mit oralen Kortikosteroiden, wie sie bei schweren Exazerbationen erforderlich werden, im Abstand von mehreren Jahren zu langfristigen Toxizitäten führen können.
Paradigmenwechsel: weg mit dem Reliever
Daher empfiehlt GINA nun die bei schwererem Asthma seit Jahren bewährte „Maintenance and Reliever“(MART)-Therapie mit einem ICS und Formoterol als First Line auch beim leichten Asthma. Formoterol gehört zur Gruppe der β2-Sympathomimetika und ist ein langwirksamer Bronchodilatator, der aufgrund seines schnellen Wirkeintritts auch als Reliever zur akuten Symptombehandlung geeignet ist. Auch bei leichtem Asthma bewirken niedrigdosierte ICS eine Reduktion des Exazerbationsrisikos um rund die Hälfte.2 Dies trifft auch auf Patienten zu, die lediglich einmal in der Woche oder noch seltener Symptome erleben.3
Die Kombination von Formoterol mit dem ICS Budesonid als Bedarfsmedikation führte bei Patienten mit leichtem Asthma im Vergleich zum Einsatz von SABA als Bedarfsmedikation zu einer Reduktion des Exazerbationsrisikos um 84% und war im Vergleich zu einer Dauertherapie mit ICS plus SABA als Bedarfsmedikation nicht unterlegen. Dabei war die eingesetzte Steroiddosis im Budesonid/Formoterol-Arm niedriger.4
GINA-Step-1-Empfehlungen gelten für neudiagnostizierte Patienten, die weniger als zweimal im Monat Symptome erleben und keine ausgewiesenen Risikofaktoren haben. Weiters sind die Empfehlungen anwendbar als „step down“ für Patienten, deren Asthma mit den Empfehlungen für Step 2 gut kontrolliert ist. Die Unterscheidung zwischen „intermittierendem“ und leichtem, persistierendem Asthma habe sich als willkürlich erwiesen, ohne dass Unterschiede im Ansprechen auf ICS feststellbar wären. Dieses Vorgehen werde, so Reddel, den vielfältigen Zielen der Asthmatherapie besser gerecht, die über die Symptomkontrolle hinaus auch auf die Reduktion des Risikos für Exazerbationen, des Verlustes an Lungenfunktion und schließlich auch auf die Prävention von Todesfällen durch Asthma abzielt. Reddel betont jedoch, dass die Entscheidung angesichts der Risiken der SABA-Therapie eine naheliegende, dabei jedoch nicht leicht zu begründen war, zumal die direkte Evidenz für MART auf Step 1 weitgehend fehlt, wie generell Daten zu Patienten mit sehr seltenen Symptomen rar sind. Folglich musste von den Daten zu Step 2 auf Step 1 extrapoliert werden. Darüber hinaus gebe es keine pathophysiologischen Erklärungen, warum sich die zugrundeliegenden Mechanismen bei seltenen oder häufigen Symptomen nennenswert unterscheiden sollten.
GINA hält in ihrem Report 2021 fest, dass eine evidenzbasierte Definition von leichtem Asthma noch ausstehe und in den kommenden Jahren erarbeitet werden müsse. Diese beginne bereits bei der Diagnose, die bei sehr seltenem Auftreten von Symptomen erschwert sein kann. Beispielsweise kann ein einzelner Lungenfunktionstest in solchen Fällen irreführend sein und müsse dementsprechend mehrmals wiederholt werden – idealerweise in einer Phase, in der Symptome auftreten. In jedem Fall sei es wichtig, die Diagnose vor Beginn der Therapie zu bestätigen, da unter Therapie mit keinen aussagekräftigen Ergebnissen der Tests zu rechnen ist.
Dauertherapie mit ICS: ein Problem der Adhärenz
Als Alternative zu MART kann ein SABA verordnet werden, wobei immer, wenn Bedarf an dem SABA besteht, auch ein ICS inhaliert werden soll. Diese Option wird allerdings von GINA als nachrangig betrachtet, da dafür sehr viel schwächere Evidenz vorliegt. Redell betont, dass sie eine gangbare Option in Ländern, in denen Budesonid/Formoterol nicht verfügbar ist, darstellt. Auch spreche nichts dagegen, bei Patienten, die mit ihrem SABA seit Jahren gut zurechtkommen und keine Exazerbationen haben, die Therapie weiterzuführen. Entscheidet man sich für die Kombination von ICS und SABA, so stelle sich nicht zuletzt die Frage der Adhärenz, zumal die Erfahrung zeige, dass Patienten dazu tendieren, das ICS eigenmächtig abzusetzen, wenn sie sich durch den Reliever ausreichend geschützt fühlen. Das Problem dabei: Patienten nehmen den Effekt des SABA unmittelbar wahr, während der ICS-Effekt subjektiv höchstens langfristig bemerkt wird. Dieses Verhalten der Betroffenen sei naheliegend und nachvollziehbar und müsse in die Überlegungen und Strategien zur Verbesserung der Adhärenz einbezogen werden.
Prof. Dr. Celeste Porsbjerg vom Bispebjerg Hospital in Dänemark weist darauf hin, dass es ungeachtet der zunehmenden Warnhinweise nach wie vor das Problem des SABA-Übergebrauchs gibt. Aus diesem Grund überprüft sie bei Patienten, die zu ihr überwiesen werden, als Erstes die Verschreibungen. Zeigt sich dabei ein hoher SABA-Gebrauch, so besteht Interventionsbedarf. Es sei in dieser Situation oft sehr schwierig, eine Verhaltensänderung zu erreichen. Daher sei die Prävention das beste Rezept gegen den SABA-Übergebrauch. Vorzugsweise sollten Asthmapatienten niemals in Kontakt mit dieser Medikamentengruppe kommen. Die neuen GINA-Empfehlungen machen das nun möglich.
Für die kommenden Jahre fordert Porsbjerg die Schließung einiger Evidenzlücken. Das inkludiert auch eine psychologische Typisierung der Patienten. Man benötige mehr Informationen, welchen Patienten man stärkere Mitarbeit am Management ihrer Erkrankung zumuten und zutrauen kann. Dies kann nur mit großen Kohortenstudien erreicht werden. Beispielsweise wäre es auch interessant, ob die Behandlung in den ersten Jahren der Erkrankung Einfluss darauf hat, welche Patienten im weiteren Verlauf schweres Asthma entwickeln. Man habe in der klinischen Praxis diesen Eindruck, so Porsbjerg, aber die entsprechende Evidenz fehle.
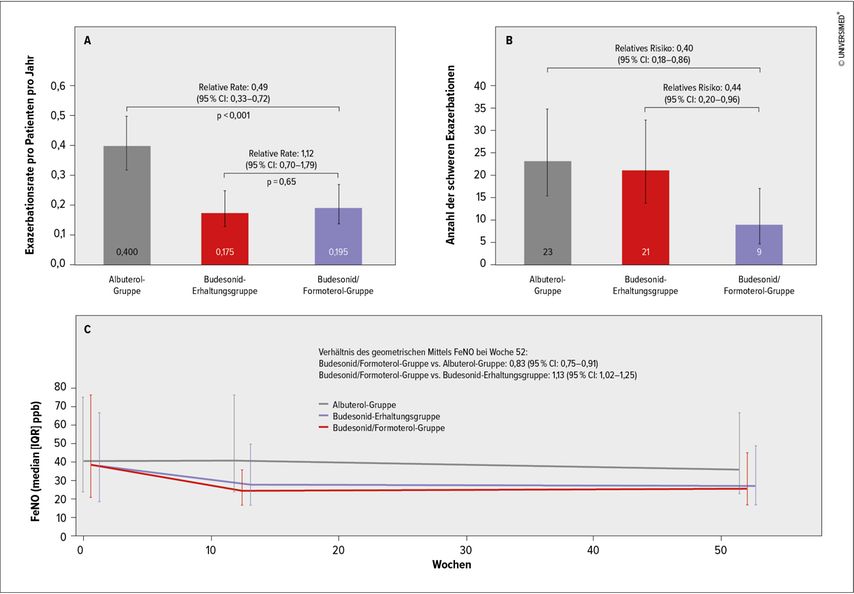
An dieser Evidenz wird gearbeitet. So verglich die Novel-START-Studie Budesonid/Formoterol als Bedarfsmedikation mit einer ICS-Dauertherapie sowie mit einer reinen Reliever-Therapie (Albuterol) und fand hinsichtlich der Exazerbationsrate keine signifikanten Unterschiede zwischen Budesonid/Formoterol-Bedarfsmedikation und ICS-Dauertherapie, allerdings unter Budesonid bzw. Budesonid/Formoterol im Vergleich zur Reliever-Gruppe eine Reduktion der Exazerbationen um rund die Hälfte (Abb. 1A).5 Hinsichtlich der Prävention schwerer Exazerbationen war Budesonid/Formoterol auch im Vergleich zur ICS-Dauertherapie überlegen (Abb. 1B).5 Brusselle fügt hinzu, dass FeNO-Bestimmungen aus Novel START darauf hindeuten, dass die MART-Therapie die Entzündung der Atemwege in gleichem Maß reduziert wie eine ICS-Dauertherapie (Abb. 1C).5
Abb. 1: Ergebnisse der Novel-START-Studie. A: jährliche Exazerbationsrate; B: Anzahl der schweren Exazerbationen; C: FeNO-Bestimmungen (modifiziert nach Beasley R et al. 2019)5
Quelle:
„New approaches to mild asthma (GINA Update 2021)“, ERS Vision Webinar vom 21. Juli 2021
Literatur:
1 Dusser D et al.: Mild asthma: an expert review on epidemiology, clinical characteristics and treatment recommendations. Allergy 2007; 62(6): 591-604 2 Pauwels RA et al.: Early intervention with budesonide in mild persistent asthma: a randomised, double-blind trial. Lancet 2003; 361(9363): 1071-6 3 Reddel HK et al.: Should recommendations about starting inhaled corticosteroid treatment for mild asthma be based on symptom frequency: a post-hoc efficacy analysis of the START study. Lancet 2017; 389(10065): 157-66 4 O’Byrne PM et al.: Inhaled combined budesonide-formoterol as needed in mild asthma. N Engl J Med 2018; 378(20): 1865-76 5 Beasley R et al.: Controlled trial of budesonide-formoterol as needed for mild asthma. N Engl J Med 2019; 380(21): 2020-30
Das könnte Sie auch interessieren:
Allergologische Diagnostik von Überempfindlichkeitsreaktionen auf Arzneimittel
Ungefähr 10% der Allgemeinbevölkerung berichten von unerwünschten Arzneimittelreaktionen, welche sich allerdings nur in weniger als 10% der Fälle diagnostisch verifizieren lassen. ...
Mukoviszidose – eine Erkrankung mit Prädisposition für Pilzinfektionen
Pilzinfektionen stellen eine zunehmende Herausforderung in der Behandlung von Menschen mit Mukoviszidose (zystische Fibrose) dar. Spezifische diagnostische Schritte und therapeutische ...