Kleiner Herd mit großer Wirkung?
Autorin:
Dr. Marlene Auer
Abteilung für Pneumologie
Universitätsklinikum Krems
E-Mail: marlene.auer@krems.lknoe.at
Co-Autoren:
Prim. Assoc. Prof. Dr. Peter Errhalt
Leitung Pneumologie Krems
OÄ Dr. Waltraud Riegler
Erste Oberärztin Pneumologie Krems
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Folgender Fallbericht verdeutlicht einmal mehr, wie vielgestaltig sich das kleinzellige Bronchialkarzinom präsentieren kann, insbesondere in Form seiner paraneoplastischen Syndrome, und dass die Tumorgröße dabei häufig nicht entscheidend ist.
Keypoints
-
Das Lambert-Eaton-Myasthenie-Syndrom (LEMS) tritt häufig (in etwa 70%) paraneoplastisch auf, in der Mehrheit der Fälle ist es mit einem kleinzelligen Bronchialkarzinom vergesellschaftet.1
-
Bei unklaren neuromuskulären Erkrankungen ist daher immer an ein paraneoplastisches Syndrom zu denken und eine entsprechende Bildgebung durchzuführen.2
-
Typischerweise sind beim Lambert-Eaton-Syndrom Antikörper gegen spannungsabhängige Kalziumkanäle (Anti-VGCC) nachweisbar. In diesem Fall konnten diese Antikörper nicht detektiert werden, wobei erwähnt werden muss, dass die Bestimmung erst nach Einleitung der Chemotherapie erfolgte.
-
Obwohl das Lambert-Eaton-Syndrom in jedem Stadium des kleinzelligen Karzinoms (SCLC) auftreten kann, könnte es als Marker für ein frühes Krankheitsstadium dienen. Studien zeigen, dass das Auftreten eines LEMS bei SCLC mit einem längeren Überleben verglichen mit dem von Patienten mit SCLC ohne LEMS assoziiert ist.3
Eine 63-jährige Patientin stellt sich aufgrund von Gewichtsverlust, rezidivierendem Erbrechen, Schluckproblemen und Kopfschmerzen in der Notfallambulanz vor. Im klinischen Status zeigen sich eine Horner-Trias, Dysästhesien an der Kopfhaut sowie Schluckbeschwerden, welche am ehesten auf eine Affektion des Nervus glossopharyngeus zurückzuführen sind.
Es sind keinerlei Vorerkrankungen bekannt, es besteht lediglich ein chronischer Nikotinabusus mit ca. 15 „packyears“.
Durchgeführte Schädel-Bildgebungen mittels einer Akut-CCT und in weiterer Folge einer MRT sind unauffällig. Die Patientin wird an die Abteilung für Neurologie des UK St. Pölten transferiert und erhält initial Aciclovir (bis zum Eintreffen eines negativen Herpes-Liquorbefundes) und Ceftriaxon intravenös.
Nach Ausschluss einer infektiösen Genese bei fehlendem Keimnachweis und nur leicht erhöhter Zellzahl im Liquorpunktat wird der Verdacht auf ein Miller-Fisher-Syndrom gestellt (Variante des Guillain-Barré-Syndroms, welches v.a. die Hirnnerven befällt). Differenzialdiagnostisch ist ein paraneoplastisches Syndrom möglich.
Es werden weitere Untersuchungen und Therapieversuche durchgeführt, u.a. eine Kortison-Stoß-Therapie, 6x Plasmapherese und eine Verabreichung von Immunglobulinen, welche jedoch ohne Erfolg bleiben. Die neuromuskuläre Symptomatik verschlechtert sich innerhalb von zwei Wochen dramatisch, sodass die Patientin bei respiratorischer Insuffizienz intubiert und beatmet werden muss.
Weitere Diagnostik
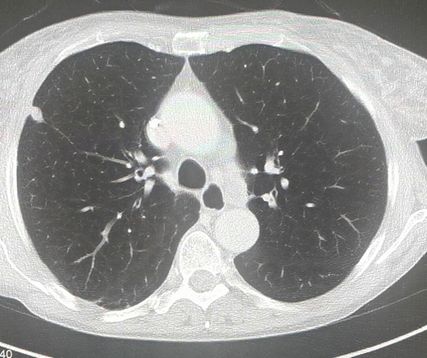
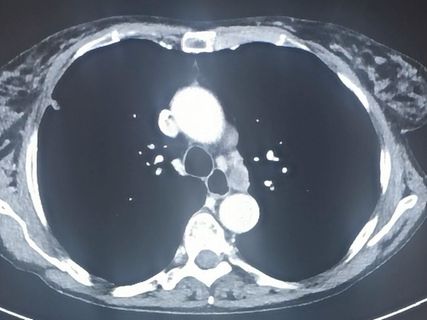
Bei einem im Thoraxröntgen beschriebenen Rundherd erfolgt zur weiteren Abklärung eine CT des Thorax. Hier finden sich ein ca. 1cm kleines fragliches Primum im rechten Oberfeld pleuraständig (Abb.1), keine vergrößerten Lymphknoten ipsilateral, allerdings ein deutlich vergrößerter Lymphknoten in Position N3 (kontralaterales Mediastinum; Abb. 2). Mittels EUS wird dieser paratracheale Lymphknoten punktiert. Histologisch zeigt sich ein kleinzelliges neuroendokrines Karzinom. Als wahrscheinlichste Diagnose stellt sich nun ein paraneoplastisches Lambert-Eaton-Syndrom dar.
Da es jedoch sehr ungewöhnlich erscheint, dass so ein kleines Lungenprimum ohne regionale Lymphknoten, aber bereits mit N3-Lymphknoten solch eine ausgeprägte neurologische Symptomatik verursacht, wird an der intubierten und beatmeten Patientin noch ein PET-CT indiziert – in der Erwartung, hier noch weitere hypermetabole Herde zu finden. Es stellen sich jedoch nur die bereits bekannten Befunde hypermetabol dar. Wir müssen nun von einem kleinzelligen Bronchialkarzinom mit einem assoziierten Lambert-Eaton-Syndrom, differenzialdiagnostisch von einer paraneoplastischen Enzephalitis ausgehen. Bei cT1a N3 M0 handelt es sich um ein Tumorstadium IIIB.
Therapie
Nach vielen interdisziplinären Falldiskussionen entscheiden wir uns für die Einleitung einer Chemotherapie mit Cisplatin/Etoposid als einzige potenziell wirksameTherapiemaßnahme. Dies bringt auf einer Intensivstation bei einer intubierten Patientin, die man über die Diagnose und die Therapiemöglichkeiten auch nicht aufklären kann, selbstverständlich viele Herausforderungen mit sich. Die Verabreichung der Chemotherapie erfolgt nach Aufklärung der Familie und unter Berücksichtigung des mutmaßlichen Patientenwillens.
Verlauf
Der Verlauf ist sehr erfreulich. Bereits nach einem Zyklus zeigt sich die neuromuskuläre Symptomatik deutlich zurückgebildet, schon nach zwei Zyklen kann die Patientin extubiert und neurologisch beschwerdefrei auf die Normalstation rückübernommen werden. Zu den Zyklen 4–6 erhält die Patientin eine konkomitante Radiotherapie von Primärtumor und Lymphknoten. Im ersten Restaging-CT ist der ehemals betroffene Lymphknoten nicht mehr nachweisbar, das Primum ist auf 3–4mm rückläufig. Die Patientin ist nun in Nachsorge.
Fazit
Zusammenfassend darf man davon ausgehen, dass das hier beschriebene paraneoplastische Syndrom – obwohl es sich natürlich sehr dramatisch gezeigt hat – vielleicht sogar als Glück im Unglück anzusehen ist, da wohl sonst das Bronchialkarzinom erst wesentlich später entdeckt worden wäre. Ungewiss bleibt, ob es im Falle eines Tumorrezidivs auch zu einem erneuten Auftreten der neuromuskulären Symptomatik kommen würde.
Literatur:
1 Payne M et al.: Prospective study into the incidence of Lambert Eaton myasthenic syndrome in small cell lung cancer. J Thorac Oncol 2010; 5(1): 34-8 2 Titulaer MJ et al.: Screening for small-cell lung cancer: a follow-up study of patients with Lambert-Eaton myasthenic syndrome. J Clin Oncol 2008; 26(26): 4276-81 3 Maddison P et al.: Long-term survival in paraneoplastic Lambert-Eaton myasthenic syndrome. Neurology 2017; 88(14): 1334-9
Das könnte Sie auch interessieren:
Sarkopenie und Malnutrition als Herausforderung in der Rehabilitation
Eine gesunde und bedarfsdeckende Ernährung kann großen Einfluss auf Verlauf, Therapieansprechen und Prognose einer (Lungen-)Erkrankung ausüben. Sarkopenie und Malnutrition sind ...
Asthma – State of the Art: AIR, MART und Biologika
Die lange Zeit in der Behandlung von Asthma bronchiale eingesetzten kurz wirksamen Beta-2-Sympathomimetika sind heute weitgehend obsolet und haben sich im Vergleich zu einer kombinierten ...