COPD: optimierte Strategien bei Exazerbationen und Anämie
Bericht: Reno Barth
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Beim ERS wurden Publikationen zu den teils massiven Komorbiditäten in der COPD-Population und zur Bedeutung der kardiovaskulären Prävention präsentiert. Bei der häufigen Anämie hat sich die Kombination aus intravenösem Eisen und Erythropoietin als wirksamste Behandlung erwiesen. Die Studie STARR2 zeigte die Nichtunterlegenheit einer individualisierten, auf Messung der eosinophilen Granulozyten im Blut basierenden Glukokortikoid-Therapie nach Exazerbationen.
Auch neu diagnostizierte Patienten in frühen Stadien einer COPD haben über zehn Jahre ein beträchtliches kardiovaskuläres Risiko. Das zeigt eine in Nordmazedonien durchgeführte Kohortenstudie, die die Assoziation zwischen COPD und tödlichen kardiovaskulären Ereignissen sowie zum Ausmaß der Atemwegsobstruktion untersuchte.1
In die Studie wurde 220 COPD-Patienten im Alter zwischen 40 und 75 Jahren sowie 58 nach Geschlecht, Alter, BMI und Nikotin-Status gematchte Kontrollen eingeschlossen. Alle Teilnehmer unterzogen sich einer pulmologischen und kardiologischen Untersuchung, bei der auch der Lipid- und Glykämie-Status untersucht wurde. Das kardiovaskuläre Risiko wurde bei einem Score <5% als niedrig, zwischen 5 und <7,5% als grenzwertig (borderline), zwischen 7,5 und <20% als moderat sowie über 20% als hoch eingestuft.
Die Auswertung ergab eine statistisch signifikante Differenz bezüglich des Risikos für fatale kardiovaskuläre Ereignisse zwischen COPD-Patienten und gematchten Kontrollen. In der Untersuchungsgruppe lag das Risiko über zehn Jahre bei 21,69 ±13,86% im Vergleich zu 15,83 ± 9,92% in der Kontrollgruppe (p=0,0028). Damit zeigte die COPD-Kohorte ein hohes Risiko, während das Risiko der Kontrollen moderat war. Die Auswertung ergab weiter, dass das Risiko in allen COPD-Subgruppen abgesehen von GOLD 1 jenseits der 20% lag. Die schwerstkranken Patienten in GOLD 4 hatten ein etwas geringeres Risiko als in GOLD 2 und GOLD 3. Die Autoren schließen aus diesen Daten, dass kardiovaskuläre Prävention bei COPD-Patienten bereits in einem frühen Stadium der Erkrankung von essenzieller Bedeutung ist.
Eisensubstitution am besten mit Erythropoietin
Eine in der gleichen Postersession präsentierte Arbeit aus der Ukraine unterstrich die Bedeutung von Anämie in der COPD-Population und deren Behandlung.2 Rund jeder fünfte Patient dürfte betroffen sein. Dennoch ist die Studienlage zu den Effekten einer Behandlung der Anämie dünn, so die Autoren.
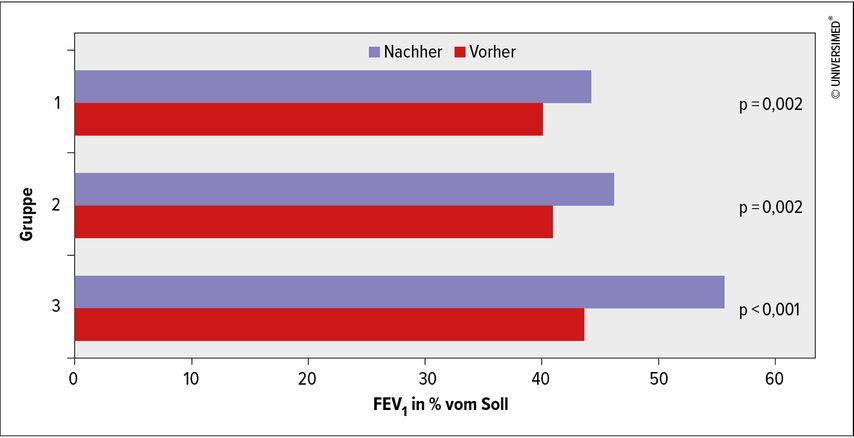
In ihrer Studie verglichen sie unterschiedliche Schemata zur Korrektur der ACD („anemia of chronic disease“) bei Patienten mit COPD. Die 52 Studienpatienten wurden randomisiert entweder über 21 Tage mit 80mg Eisen2+ zweimal täglich oral (Gruppe 1) oder mit 100mg Sucrose-Eisen(III)-hydroxid-Komplex i.v. dreimal pro Woche über vier Wochen (Gruppe 2) oder mit 100mg Sucrose-Eisen(III)-hydroxid-Komplex i.v. dreimal pro Woche über vier Wochen plus rekombinantem humanem Erythropoietin 3000IU dreimal pro Woche über vier Wochen (Gruppe 3) behandelt. Vor und nach der Behandlung wurden der COPD Assessment Test (CAT), die „Modified medical-research-council“-(mMRC)-Dyspnoe-Skala sowie die forcierte Einsekundenkapazität (FEV1) erhoben.
Die Studie ergab für Gruppe 3 im Vergleich zu Gruppe 1 und 2 signifikante Vorteile hinsichtlich aller untersuchten Parameter inklusive der Lungenfunktion (Abb.1). Die Autoren schließen aus diesen Daten, dass die Kombination von intravenösem Eisen mit Erythropoietin die Strategie der Wahl für die Behandlung von COPD-Patienten mit Anämie ist.
Individualisierte Steroidtherapie bei COPD-Exazerbationen
Systemische Steroide sind eine wichtige Stütze des Managements schwerer COPD-Exazerbationen und stellen eine Standardtherapie in dieser Indikation dar. Allerdings wurden bislang, so Prof. Dr. Mona Bafadhel vom King’s College London, weniger als 1000 Patienten in randomisierten, kontrollierten Studien so behandelt und von den durchgeführten Studien waren nur wenige positiv. Die Evidenz ist außerdem mehr als 20 Jahre alt.
Bafadhel betonte, dass Kortikosteroide keineswegs harmlos sind und Schäden verstärken können. So zeigt eine aktuelle Studie, dass bei COPD-Patienten die kumulative Dosis oraler Kortikosteroide mit erhöhter Mortalität assoziiert ist. Selbst kurze Behandlungen mit oralen Kortikosteroiden erhöhen das Risiko für Sepsis, tiefe Beinvenenthrombosen und Frakturen erheblich.3
Strategien, jene Patienten zu identifizieren, die tatsächlich von systemischen Kortikosteroiden profitieren, und die Therapie auch auf diese Patienten zu beschränken, sind daher dringend gefragt. Die Eosinophilenzahl im Blut stellt einen potenziellen Biomarker dar, anhand dessen diese Entscheidung getroffen werden könnte.
Tatsächlich zeigte eine randomisierte, placebokontrollierte Proof-of-Concept-Studie, dass Eosinophile im Blut als sicherer Indikator für einen Bedarf an systemischen Steroiden gewertet werden können.4 Eine multizentrische, offene Studie mit Patienten mit schweren Exazerbationen zeigte zudem die Nichtunterlegenheit einer auf der Eosinophilenzahl basierenden Therapie.5 Bafadhel betonte jedoch, dass diese Evidenz bislang zu keiner Änderung der Empfehlungen geführt habe.
Studienergebnisse von STARR2
Vor diesem Hintergrund wurde die Studie STARR2 („Stratified TreAtment to Reduce Risk in COPD“) als multizentrische, placebokontrollierte, randomisierte Studie im allgemeinmedizinischen Bereich (Primary Care) durchgeführt. Bei Patienten im Interventionsarm wurde mittels Point-of-Care-Test der Anteil der eosinophilen Granulozyten im peripheren Blut bestimmt. Lag dieser bei mindestens 2%, wurde mit Prednisolon behandelt. Bei einem Eosinophilenanteil unter 2% erhielt der Patient das Placebo. Im Kontrollarm wurden alle Patienten leitliniengerecht mit Prednisolon behandelt. Der primäre Endpunkt war Therapieversagen zu Tag 30 und Tag 90. Als sekundärer Endpunkt wurde unter anderem die Lungenfunktion erhoben.
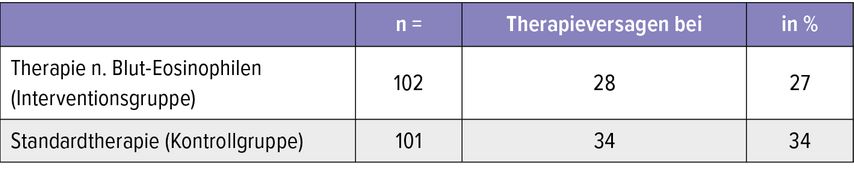
Die Studie fand hinsichtlich des primären Endpunkts keine signifikanten Unterschiede zwischen den Gruppen (Tab.1). Therapieversagen trat bei 27% der Patienten in der Interventions- und 34% in der Kontrollgruppe ein, woraus sich ein Risikoverhältnis von 0,82 (95% CI: 0,54–1,23; p = 0,34) ergibt. Damit konnte die Nichtunterlegenheit eines auf die Eosinophilenzahl gestützten Vorgehens gezeigt werden. In der Per-Protocol-Analyse ergaben sich sogar Hinweise auf Überlegenheit des Interventionsarms. Auch hinsichtlich der Lungenfunktion und der CAT- und VAS-Symptomscores zeigten sich keine Unterschiede zwischen den Armen.
Tab. 1: STARR2: Therapieversagen trat bei 27% der Patienten in der Interventions- und 34% in der Kontrollgruppe ein (modifiziert nach Bafadhel M et al., Vortrag ERS 2022)
Bafadhel unterstrich, dass STARR2 die bislang größte Studie zu oralen Kortikosteroiden bei COPD-Exazerbationen ist und die untersuchte Population rund 20% der insgesamt zu dieser Fragestellung untersuchten Population ausmacht. Angesichts dieser Daten hält sie die Aufnahme einer personalisierten Steroidverschreibung auf Basis der Eosinophilenzahl in die Leitlinien für fällig.
Quellen:
Thematic poster session: „COPD management: comorbidities, cohorts and real-world studies“, 5. September 2022; Clinical trial session: „ALERT 1: COPD and hospital management“; 4. September 2022 am ERS in Barcelona
Literatur:
1 Buklioska D et al.: COPD as a risk factor for coronary artery disease (CAD): overview of 10-year atherosclerotic cardiovascular disease (ASCVD) risk assessment. Poster präsentiert am ERS 2022 2 Kovchun A et al.: Clinical efficacy of anemia of chronic disease treatment in patients with COPD. Poster präsentiert am ERS 2022 3 Waljee AK et al.: BMJ 2017; 357: j1415 4 Bafadhel M et al.: Am J Respir Crit Care Med 2012; 186(1): 48-55 5 Sivapalan P et al.: Lancet Respir Med 2019; 7(8): 699-709
Das könnte Sie auch interessieren:
Wenig genützte Chance: COPD-Therapie abseits der Medikamente
Neben der medikamentösen Behandlung spielen im Management der COPD nicht-medikamentöse Maßnahmen eine wichtige Rolle. Dies betrifft vor allem die pulmonale Rehabilitation, die ...
Gewebeschädigung: Proteasen bahnen der Allergie den Weg
Warum entwickeln manche Menschen Allergien und andere nicht? Viele Aspekte dieser Frage sind nach wie vor ungeklärt. Auf der klinischen Seite zeigt sich zunehmend, dass die Behandlung ...