COPD: genaues Patient:innen-Profiling für bessere Ergebnisse
Bericht:
Reno Barth
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der Einsatz von Biologika dürfte sich im COPD-Management nur in einer sehr genau definierten Gruppe von Patient:innen bewähren. Doch Weiterentwicklungen finden auch abseits der medikamentösen Therapien statt. Beispielsweise liegen immer bessere Daten für die pulmologische Rehabilitation vor, während interventionelle Verfahren die Möglichkeiten bei speziellen Indikationen wie z.B. dem Emphysem erweitern.
Die Entwicklungen im Management der chronisch obstruktiven Lungenerkrankung (COPD) sollten nicht ausschließlich unter dem Aspekt der Biologikatherapien betrachtet werden, die mittlerweile bei selektierten Patient:innen zum Einsatz kommen können, so Prof. Dr. Nicolas Roche, Cochin-Hospital in Paris: „Wenn es um die Linderung von Atemnot durch COPD und der damit einhergehenden Beeinträchtigung der Lebensqualität geht, liegt zur Rehabilitation die beste und umfangreichste Evidenz vor, da zahlreiche gut durchgeführte Studien einen ausgeprägten Nutzen belegen.“ Die Verbesserung durch Rehabilitation sei viel größer als der Effekt von Medikamenten.
Rehabilitation: hilfreich, aber schwer umsetzbar
Allerdings erweise sich die Rehabilitation im klinischen Alltag oft als schwierig in der Umsetzung. Die Optionen sind jedenfalls vielfältig und reichen von zentrumsbasierten Programmen bis hin zur Telerehabilitation zu Hause. Die Frage, ob es ein optimales Rehabilitationskonzept gibt, wurde in zwei randomisierten, kontrollierten Studien gestellt, die Tele- und Zentrumsrehabilitation direkt verglichen. Ebenso wurde dabei untersucht, ob sich Faktoren identifizieren lassen, die mit einem besseren Ansprechen auf die eine oder die andere Methode assoziiert sind. Endpunkte waren die 6-Minuten-Gehstrecke, die Lebensqualität sowie Symptome. Beide Programme erwiesen sich dabei als gleichermaßen wirksam, allerdings war die Abbruchrate bei Rehabilitation im Zentrum signifikant höher. Prädiktoren für erfolgreiche Rehabilitation konnten nicht identifiziert werden.1 Roche betonte auch die Bedeutung der Identifikation und Behandlung der zahlreichen für die COPD typischen Komorbiditäten wie Herz-Kreislauf-Erkrankungen, Diabetes, Osteoporose und obstruktiver Schlafapnoe.
Emphysem-Therapie: Chirurgie und Bronchoskopie gleich wirksam
Weiters wies Roche auf die zunehmende Bedeutung interventioneller Therapien zur Behandlung des Emphysems hin. Kandidaten sind Patient:innen mit stark geschädigter Lunge und einem sehr hohen Grad an Lungenüberblähung. Roche: „Unser Ziel ist es, die Lunge zu entleeren. Das können wir chirurgisch durchführen. Das können wir aber auch mit interventioneller Bronchoskopie erreichen.“ Mittlerweile liegen auch Daten zum direkten Vergleich zwischen chirurgischer und bronchoskopischer Verkleinerung des Lungenvolumens vor. Eine randomisierte Studie mit 88 Patient:innen in mehreren britischen Zentren zeigte mit beiden Methoden vergleichbare Verbesserungen im i-BODE-Score, in den zahlreiche bei fortgeschrittener COPD relevante Parameter für die Überlebensprognose bei COPD eingehen. In den beiden Gruppen kam es zu jeweils einem Todesfall.2
Roche: „Diese Zahlen zeigen, dass alles, was man tut – ob Operation oder Endoskopie –, funktioniert und es keinen signifikanten Unterschied zwischen diesen beiden Möglichkeiten gibt. Das sind einerseits gute Neuigkeiten, da wir mehrere Optionen haben. Das sind andererseits aber auch schlechte Nachrichten, denn wir müssen eine Entscheidung treffen, ohne ausreichende Anhaltspunkte zu haben. Das bedeutet, es wird auf der Grundlage individueller Gespräche und gemeinsam mit den Betroffenen eine Entscheidung gesucht, wobei Nebenwirkungen, Kosten usw. berücksichtigt werden müssen.“
Ensifentrin als Add-on zur bestehenden Bronchodilatation
Unter den Neuigkeiten in der medikamentösen Therapie hob Roche den dualen PDE-3-/PDE-4-Inhibitor Ensifentrin hervor,der über einen Vernebler inhaliert wird und sowohl bronchodilatierende als auch antiinflammatorische Wirkung aufweist. Ensifentrin verbessert die Lungenfunktion vergleichbar mit anderen Bronchodilatatoren und wird meist in Kombination mit Standardtherapien, also anderen Bronchodilatatoren, eingesetzt. Die Verbesserung der Lungenfunktion geht einher mit einer Verbesserung der Dyspnoe und der Lebensqualität, die mit dem Saint George’s Respiratory Questionnaire gemessen werden. Roche: „Der erzielte Effekt ist nicht spektakulär, aber er ist zusätzlich zu den Effekten anderer Bronchodilatatoren vorhanden und damit ein hilfreiches Add-on.“ Die Zulassungsstudien ENHANCE-1 und ENHANCE-2 lieferten auch eine wertvolle Zusatzinformation: Obwohl sie nicht auf diesen Endpunkt ausgelegt waren, zeigten sie eine Reduktion der Exazerbationsrate und eine Verlängerung der Zeit bis zur ersten Exazerbation. Es sei nun die Frage zu stellen, für welche Patient:innen sich diese neue Therapie am besten eignet und welchen Platz sie im Therapiealgorithmus der Global Initiative for Chronic Obstructive Lung Disease (GOLD) und anderer Empfehlungen erhalten wird, so Roche.3
GOLD: Bereits eine Exazerbation definiert hohes Exazerbationsrisiko
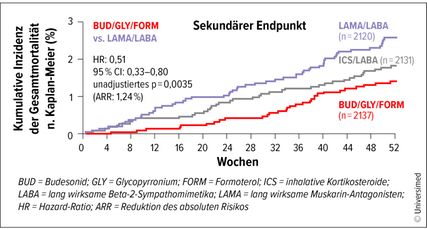
Abb. 1: Ergebnisse der ETHOS-Studie: Die Dreifachtherapie mit ICS/LAMA/LABA reduziert bei COPD-Patient:innen mit Exazerbationsanamnese die Gesamtmortalität (modifiziert nach Martinez JF et al. 2021)6
Im aktuellen GOLD-Algorithmus werden Therapien berücksichtigt, die sich gegen erhöhte Eosinophilenzahlen im Blut richten. Diese sind indiziert bei Patient:innen mit erhöhtem Risiko moderater oder schwerer Exazerbationen unter dualerBronchodilatation mit lang wirksamen Beta-2-Agonisten (LABA) und/oder lang wirksamen Muskarin-Antagonisten (LAMA). Bereits eine moderate bis schwere Exazerbation genügt gemäß den aktuellen GOLD-Empfehlungen, um Patient:innen ein erhöhtes Exazerbationsrisiko zu bescheinigen.4Ist bei den Betroffenen die Eosinophilenzahl erhöht, soll die duale Therapie mit einem inhalativen Kortikosteroid (ICS) ergänzt werden. Roche betonte, dass in einer Population von Patient:innen mit Exazerbationen in der Anamnese für die Dreifachtherapie mit ICS/LAMA/LABA eine Reduktion nicht nur der Exazerbationsrate, sondern auch der Mortalität gezeigt werden konnte (Abb.1).5,6 Roche: „Die Erkenntnis, dass man mit Dreifachtherapie die Sterblichkeit senken kann, war ein echter Durchbruch.“ Allerdings zeigen die Daten auch, dass Patient:innen mit entsprechendem Risiko unter ICS/LAMA/LABA noch immer Exazerbationen haben. Neu in den GOLD-Empfehlungen ist die Option einer weiteren Eskalation. Wird mit ICS/LAMA/LABA keine zufriedenstellende Kontrolle der Erkrankung erreicht, dann ist bei einer Eosinophilenzahl ab 300/μl eine Therapie mit einem Biologikum indiziert, wobei Zulassungen für Dupilumab (Anti-IL-4- und -IL-13-Antikörper) und Mepolizumab (Anti-IL-5-Antikörper) bestehen.7 Wirksamkeit konnte bislang also ausschließlich bei „Type-2(T2)-high“-Inflammation gezeigt werden. Versuche, neutrophile Entzündung beispielsweise mit Anti-TNF-Biologika zu behandeln, waren nicht erfolgreich, erläuterte Roche.
Und selbst für die Anti-T2-Therapien ist die Evidenzlage nicht so einheitlich wie beim Asthma bronchiale. So konnte für Dupilumab in den Studien BOREAS und NOTUS eine Reduktion der Exazerbationsrate in der Größenordnung von einem Drittel erreicht werden, wobei auch T2-Biomarker signifikant gesenkt wurden.8,9 Behandelt wurden in diesen Studien Patient:innen mit hohen Eosinophilenzahlen, chronischer Bronchitis und häufigen Exazerbationen, so Roche.
Biologika bei COPD: erste Erfolge und Misserfolge
Die Zulassung von Mepolizumab in der Indikation COPD beruht auf der MATINEE-Studie, die in einer etwas anderen Studienpopulation durchgeführt wurde. Die Patient:innen hatten hohe Eosinophilenzahlen und häufige Exazerbationen, 30% jedoch keine chronische Bronchitis und 14% eine FEV1 unter 30%. Darüber hinaus waren rund 30% aktive Raucher. In dieser Population reduzierte das Biologikum die Exazerbationsrate um 21%.10 Im Gegensatz dazu wurde mit dem gegen den IL-5-Rezeptor gerichteten Antikörper Benralizumab keine signifikante Reduktion der Exazerbationsrate erreicht.
Weitere Ziele für Biologikatherapien könnten in Zukunft die früher in der Entzündungskaskade angesiedelten Alarmine sein. Dabei wies Roche auf die unklare Datenlage hin. Tezepelumab und Tozorakimab zeigten günstige Daten in der Phase II und müssen sich nun in Phase-III-Studien bewähren. Zu Itepekimab und Astegolimab liegen diskrepante Phase-III-Ergebnisse vor. Von jeweils zwei Studien verlief jeweils eine positiv und eine negativ. Roche: „Wir sind also noch nicht so weit und benötigen weitere Daten, um das einordnen zu können. Wir müssen herausfinden, was die Unterschiede zwischen den Studien sind. Ich vermute, dass es dabei um unterschiedliche Patientenprofile geht und darum, zu definieren, wer am besten von der Therapie profitiert.“
Abseits von Biologika könnte es auch Möglichkeiten geben, Exazerbationen mit interventionellen Maßnahmen zu reduzieren. Mit der Denervierung der Lunge mittels Radiofrequenzablation wurden in kleinen Studien gute Ergebnisse erzielt, die sich allerdings in der Studie AIRFLOW-3 mit knapp 400 Patient:innen nicht zeigen ließen, wofür vor allem Exazerbationen unmittelbar nach der Intervention verantwortlich waren. Auch hier könnten Subgruppenanalysen dazu führen, dass Patientenpopulationen definiert werden können, in denen die Methode empfohlen werden kann.11
Quelle:
„Breakthrough COPD treatments – new hopes for our patients“, Vortrag von Prof.Dr. Nicolas Roche, Paris, im Rahmen der online ERS Satellites am 3. März 2026
Literatur:
1 Cox N et al.: Comparison of clinically meaningful improvements after center-based and home-based telerehabilitationin people with COPD. Chest 2025; 167(4): 1003-11 2 ButterySC et al.: Lung volume reduction surgery versus endobronchial valves: a randomised controlled trial. Eur Respir J 2023; 61(4): 2202063 3 Anzueto A et al.: Ensifentrine, a novel phosphodiesterase 3 and 4 inhibitor for the treatment of chronic obstructive pulmonary disease: randomized, double-blind, placebo-controlled, multicenter phase III trials (the ENHANCE Trials). Am J Respir Crit Care Med 2023; 208(4): 406-16 4 GOLD Report 2026: https://goldcopd.org/2026-gold-report-and-pocket-guide/ ; zuletzt aufgerufen am 10.3.2026 5 Lipson DA et al.: Reduction in all-cause mortality with fluticasone furoate/umeclidinium/vilanterol in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2020; 201(12): 1508-16 6 Martinez JF et al.: Reduced all-cause mortality in the ETHOS trial of budesonide/glycopyrrolate/formoterol for chronic obstructive pulmonary disease. A randomized, double-blind, multicenter, parallel-group study. Am J Respir Crit Care Med 2021; 203(5): 553-64 7 Global Initiative for Chronic Obstructive Lung Disease (GOLD): https://goldcopd.org/2026-gold-report-and-pocket-guide/ ; zuletzt aufgerufen am 9.3.2026 8 Bhatt SP et al.: Dupilumab for COPD with type 2 inflammation indicated by eosinophil counts. N Engl J Med 2023; 389(3): 205-14 9 Bhatt SP et al.: Dupilumab for COPD with blood eosinophil evidence of type 2 inflammation. N Engl J Med 2024; 390(24): 2274-83 10 Sciurba FC et al.: Mepolizumab to prevent exacerbationsof COPD with an eosinophilic phenotype. N Engl J Med 2025; 392(17): 1710-20 11 Shah PL et al.: Randomized sham-controlled trial of targeted lung denervation in patients with chronic obstructive pulmonary disease (AIRFLOW-3). Am J Respir Crit Care Med 2025; 211(12): 2318-29
Das könnte Sie auch interessieren:
Sarkopenie und Malnutrition als Herausforderung in der Rehabilitation
Eine gesunde und bedarfsdeckende Ernährung kann großen Einfluss auf Verlauf, Therapieansprechen und Prognose einer (Lungen-)Erkrankung ausüben. Sarkopenie und Malnutrition sind ...
Asthma – State of the Art: AIR, MART und Biologika
Die lange Zeit in der Behandlung von Asthma bronchiale eingesetzten kurz wirksamen Beta-2-Sympathomimetika sind heute weitgehend obsolet und haben sich im Vergleich zu einer kombinierten ...