Allergologie-Update
Bericht:
Mag. Andrea Fallent
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Von der kniffligen Diagnostik der anstrengungsinduzierten Anaphylaxie über die protektive Wirkung von Geflügelhaltung gegen allergische Rhinitis bis hin zum ominösen „Kantinensyndrom“, dessen Hintergrund in einer rezenten Studie untersucht wurde: Allergologe Univ.-Doz. Dr. Felix Wantke, Wien, präsentierte beim 10. Pneumo Aktuell eine spannende Melange aus kürzlich publizierten Forschungsergebnissen.
Das Phänomen wird vermehrt erforscht, trotzdem steckt hinter der gesicherten Diagnose häufig umfangreiche Detektivarbeit: Bei seinem Vortrag zur Allergologie ging Univ.-Doz.Dr. Felix Wantke, Leiter des Floridsdorfer Allergiezentrums in Wien, gleich inmedias res mit zwei praxisbezogenen Fallbeispielen zur nahrungsmittelabhängigen anstrengungsinduzierten Anaphylaxie („exercise-induced anaphylaxis“).
Anstrengungsinduzierte Anaphylaxie
Der erste Fall beschreibt eine 17-jährige Patientin, bei der rund 20 Minuten nach dem Konsum von Linsen mit Semmelknödeln Atemnot beim Laufen auftrat. Die Asthmaanamnese war negativ, ohne Belastung wurden die Linsen ohne Probleme vertragen.
Im Prick-Test positiv waren neben Linse auch Sellerie und Karotte. Im serologischen Allergennachweis bestätigte sich die Linse, auch das Weizenallergen Tri a 14 war „leicht“ positiv. Damit verdichteten sich die Hinweise auf „exercise-induced anaphylaxis“, die durch weitere Kontrollen bestätigt werden konnten: „Selbst mit unseren modernen Diagnostikmöglichkeiten kommen wir nicht immer zu einer eindeutigen Diagnose“, resümierte Wantke diesen Fall und präsentierte einen zweiten zur Thematik, der kürzlich publiziert wurde.1 Eine 28-jährige Patientin war innerhalb von vier Jahren mit nicht weniger als 35 anaphylaktischen Reaktionen konfrontiert, wobei sie dreimal reanimiert werden musste. Zumeist traten die Reaktionen nach dem Tanzen auf, die Symptome: generalisierte Urtikaria, Hitzegefühl, Übelkeit, Erbrechen, Schwindel. Die Reaktionen führten zu einer schweren körperlichen und vor allem auch psychischen Belastung für die Patientin, die sich zunehmend sozial isolierte, den Studiengang wechselte und eine posttraumatische Belastungsstörung entwickelte. In einer umfassenden allergologischen Abklärung mit genauer Anamneseerhebung, Nachweis einer Sensibilisierung gegen ω-5-Gliadin, Tri a 19, positivem Prick-Test gegen Weizengluten und verschiedene weitere Weizenallergenfraktionen konnte schließlich im Rahmen einer oralen Provokationtestung mit Weizengluten kombiniert mit ASS (Acetylsalicylsäure) als Kofaktor die Diagnose „wheat-dependent exercise-induced anaphylaxis“ (WDEIA) gestellt werden. Die Conclusio aus diesen beiden Fällen laut Wantke: „Das Allergen allein ist nicht immer wesentlich, es kommt speziell auf die Kofaktoren an, dazu zählen bei WDEIA vorrangig Anstrengung, Infekt, Menses, NSAID und Alkohol. Die muss man bei der Anaphylaxie immer mit erfragen.“
Beim Screening stehen die Allergene Tri a19 (Marker für WDEIA) sowie die Lipidtransferproteine (LTP) Tri a14 (Weizen), Pru p3 (Pfirsich; Marker für schwere Nahrungsmittelallergien), Art v3 (Beifuß), alpha-Gal (rotes Fleisch) im Vordergrund, weiters die Tryptase betreffend Mastzellaktivierungssyndrom/Mastozytose.
Mechanismen der Immuntoleranz
Wantke präsentierte eine Übersicht über die bislang erforschten Wirkmechanismen der Immuntoleranz durch die allergenspezifische Immuntherapie (AIT), die in der S2k-Leitlinie zur Allergen-Immuntherapie bei IgE-vermittelten allergischen Erkrankungen genauer erläutert wird2 – mit dem Hinweis, dass nur wenige der beteiligten Faktoren auch messbar sind. Ähnliches gilt für eine aktuelle Studie, welche u.a. die Rolle der follikulären Helfer-T(TFH)-Zellen und der follikulären T-(TFR)-Zellen bei der Typ-2-Inflammation und der IgE-Produktion untersucht hat.3
Neues zur Immuntherapie
„Wenn wir Immuntherapie machen, stellt sich immer die Frage: Was geben wir den Patienten?“, so Wantke. „Die Conclusio ist, einen Wirkstoff zu geben, der gut untersucht ist und auch eine entsprechende Wirksamkeit aufweist.“
Mengenangaben bei Birkenpollen- und Wiesenlieschgras-Extrakten
Der Hintergrund: Produkte zur AIT (subkutane Immuntherapien [SCIT], sublinguale Immuntherapien [SLIT]) sind aufgrund ihrer heterogenen Zusammensetzung nicht vergleichbar. Ebenso sind die angegebenen Allergenkonzentration unterschiedlicher Hersteller aufgrund unterschiedlicher Methoden zur Messung der wirksamen Inhaltsstoffe bislang nicht vergleichbar. Zur SCIT werden nicht modifizierte Allergene als wässrige oder physikalisch gekoppelte (Semidepot-)Extrakte sowie chemisch modifizierte Extrakte (Allergoide) als Semidepotextrakte eingesetzt. Die Allergenextrakte und Allergoide zur SLIT werden in wässriger Lösung oder in Tabletten angewandt. Wantke: „Zukünftig wird gemäß Europäischem Arzneibuch die Mengenangabe von Bet v 1 in Birkenpollen- und Phl p5a in Wiesenlieschgras-Extrakten verpflichtend. Dadurch kann man diese Präparate dann auch besser vergleichen.“ Präparate, die häufige Allergenquellen enthalten (Pollen von Süßgräsern außer Mais; Birke, Erle, Hasel, Hausstaubmilbe, Bienen- und Wespengift), bedürfen in Deutschland aufgrund der Therapie-Allergene-Verordnung (TAV) im Arzneimittelgesetz in jedem Fall der Zulassung. Im Zulassungsverfahren werden diese auf Qualität, Wirksamkeit und Sicherheit überprüft. „Zugelassene oder anderweitig verkehrsfähige Allergenpräparate, die eine positive Nutzen-Risiko-Bilanz gemäß EMA-Guidelines zeigen, sollen bevorzugt eingesetzt werden“, so Wantke. „Bei Individualrezepturen wie z.B. Beifuß und Alternaria gelten noch keine Regeln.“ Für Österreich und Schweiz gelten zudem landesspezifische Regelungen. Wantke: „Manches ist hier zugelassen, das in Deutschland nicht mehr erhältlich ist.“
Übersicht über die AIT-Produkte
Systematische Übersichtsarbeiten und Metaanalysen belegen die Wirksamkeit von SCIT und SLIT für bestimmte Indikationen, Allergene und Altersgruppen. Die Daten der berücksichtigten kontrollierten Studien unterscheiden sich allerdings erheblich hinsichtlich ihres Umfangs, ihrer Qualität, der Präparate sowie Dosierungsschemata und erfordern eine produktspezifische Bewertung. Wantkes Empfehlung: „Auf der Internetseite der Deutschen Gesellschaft für Allergologie und klinische Immunologie, DGAKI,4 findet sich eine tabellarische Übersicht über die AIT-Produkte, welche die homologen Gruppen der Gräser-, Baumpollen- und Hausstaubmilben-Allergene beinhalten und welche in Deutschland und/oder Österreich und/oder der Schweiz vertrieben werden.“ Wer einen guten Impfstoff verwendet, hat auch einen Therapieerfolg, so Wantke. Allerdings gibt es zunehmend Lieferprobleme bei AIT-Substanzen, welche die Verfügbarkeit zunehmend einschränken. Ähnliches gilt für die Testsubstanzen. Für den Prick-Test könnte man in diesem Fall einen anderen Hersteller suchen, so Wantke, wobei auch hier viele die seltenen Allergene nicht mehr führen. Bei Nahrungsmitteln kann man sich mit dem Prick-to-Prick-Test behelfen. Ansonsten gibt es auch noch die Möglichkeit, in einem gewissen Rahmen auf die Serologie umzusteigen. Bei der Immuntherapie ist eventuell ein Switch von SCIT auf SLIT möglich.
Intralymphatische Immuntherapie
Eine andere Möglichkeit, um Impfstoff einzusparen, wäre die intralymphatische Immuntherapie (ILIT), bei der Allergene unter Ultraschallkontrollein Lymphknoten in der Leistengegend injiziert werden. Dazu gibt es auch eine aktuelle Publikation, die zwei Studien zur ILIT bei allergischer Rhinitis analysierte.5 Im Zuge der Studie zur sogenannten „ILIT de novo-3000“-Therapie waren schwerwiegende systemische Nebenwirkungen bei Patienten aufgetreten, die vorher keine SCIT erhalten hatten. Die ILIT nach SCIT scheint aber wirksam zu sein, so Wantke. Sein Resümee: „Laut den publizierten Daten ist die intralymphatische Immuntherapie allerdings keine probate Lösung, um Impfstoffe einzusparen und sie wird sich wahrscheinlich auch nicht durchsetzen, weil sie zudem sehr aufwendig ist.“
Update zur GABRIEL-Studie
Regelmäßige Aufenthalte auf Bauernhöfen können vor Asthma und Allergien schützen. Die Kohortenstudie GABRIEL erforscht seit 2006 die Prävalenz von allergischer Rhinitis und Giemen von der Kindheit bis ins Erwachsenenalter in ländlichen Regionen in Deutschland, Österreich, der Schweiz und Polen, und welche spezifischen Faktoren auf einem Bauernhof protektiv wirken. Dazu wurde 2022 ein Update publiziert.6 Die nun 20- bis 25-jährigen Teilnehmer haben erneut einen Fragebogen ausgefüllt (Kontakt zu Bauernhof, respiratorische Symptome, Störfaktoren).
Die Ergebnisse: Die schützende Wirkung des Bauernhoflebens gegenüber allergischer Rhinitis bleibt von der Kindheit bis zum frühen Erwachsenenalter bestehen. Eine fortgesetzte Exposition während der Pubertät trägt nicht zur Wirkung bei. Dies bestätigt, dass das Zeitfenster für die schützende Wirkung in der Kindheit liegt. Für Giemen fallen die Ergebnisse weniger deutlich aus, möglicherweise aufgrund der verschiedenen Asthma-Phänotypen.
Geflügel schützt vor Allergien
Eine chinesische Studie beschäftigte sich mit dem protektivem Einfluss bezüglich Asthma von „Geflügel-Exposition“ bei Kindern.7 Untersucht wurden 14118 Kinder mit einem Durchschnittsalter von 6,6 Jahren, die am Land lebten, mit 3145 Kindern aus Hongkong, durchschnittlich 6,5 Jahre alt. Die Ergebnisse sprechen dafür, dass auch Geflügelhaltung bzw. Ackerbau Kinder in einem gewissen Ausmaß vor Asthma und allergischer Rhinitis schützt. Bei den Risikofaktoren im ländlichen Umfeld für allergische Erkrankungen wurden in der Studie Antiparasitika, Schimmelbelastung, Teppiche sowie synthetische Bettdecken und Polster genannt. Als interessante Hintergrundinformation erwähnte Wantke eine chinesische Studie aus 2009, die gezeigt hatte, dass die Hauptallergene in China u.a. Hausstaubmilben und Küchenschaben und eher selten Bäume sind.
Einflüsse auf das Allergierisiko
Frühgeburt (<32 Schwangerschaftswochen) senkt das Risiko für eine IgE-Sensibilisierung bis ins frühe Erwachsenenalter: Das ergab eine schwedische Geburtenkohortenstudie.8 Besonders ausgeprägt zeigte sich dieses Phänomen bei Nahrungsmittelallergien. Kritikpunkt an der Studie ist allerdings, dass nicht erhoben wurde, welche Nahrung die untersuchten Kinder in den ersten Lebensmonaten erhalten hatten.
Zu den wichtigen Faktoren bei Asthma und allergischen Erkrankungen, wie z.B. Neurodermitis und Heuschnupfen, zählt das Alter, in dem zum ersten Mal Symptome auftreten, bzw. ob die Symptome wieder verschwinden oder bestehen bleiben.
Deutsche Langzeitstudien untersuchen die Entwicklung von allergischen Erkrankungen von der Kindheit bis zum Erwachsenenalter.Aktuelle Ergebnisse von 2267 Probanden aus der ISAAC-Studie und den SOLAR-I- bis -III-Studien deuten darauf hin, dass auch die Adoleszenz neben der Kindheit eine kritische Phase für die Entwicklung von atopischen Atemwegserkrankungen ist.9 Zu den wichtigsten Risikofaktoren in der Adoleszenz und im frühen Erwachsenenalter zählen laut der Studie Rauchen, Kontakt zu Irritantien (im beruflichen Umfeld), Hundehaltung sowie Schimmelexposition. „Bei kleinen Kindern gilt der Kontakt zu Hunden als eher protektiv“, ergänzte Wantke.
IgG-Antikörper bei Pollen- und Katzenallergie
Eine Tierversuchsstudie konnte zeigen, dass eine Kombination von monoklonalen IgG4-Antikörpern, die auf Bet v 1, das immundominante und am häufigsten vorkommende allergene Protein in Birkenpollen, abzielt, die allergische Reaktion der Birke verhindern kann, indem sie die Mastzelldegranulation hemmt.10 „Die Gabe von IgG4-Antikörpern könnte demnach eine effektive Therapieoption bei Pollenallergie werden“, so die Hoffnung des Allergologen. „In der Praxis hat man das bereits an der Katze, genauer am Hauptallergen Fel d 1, mit Erfolg getestet.“
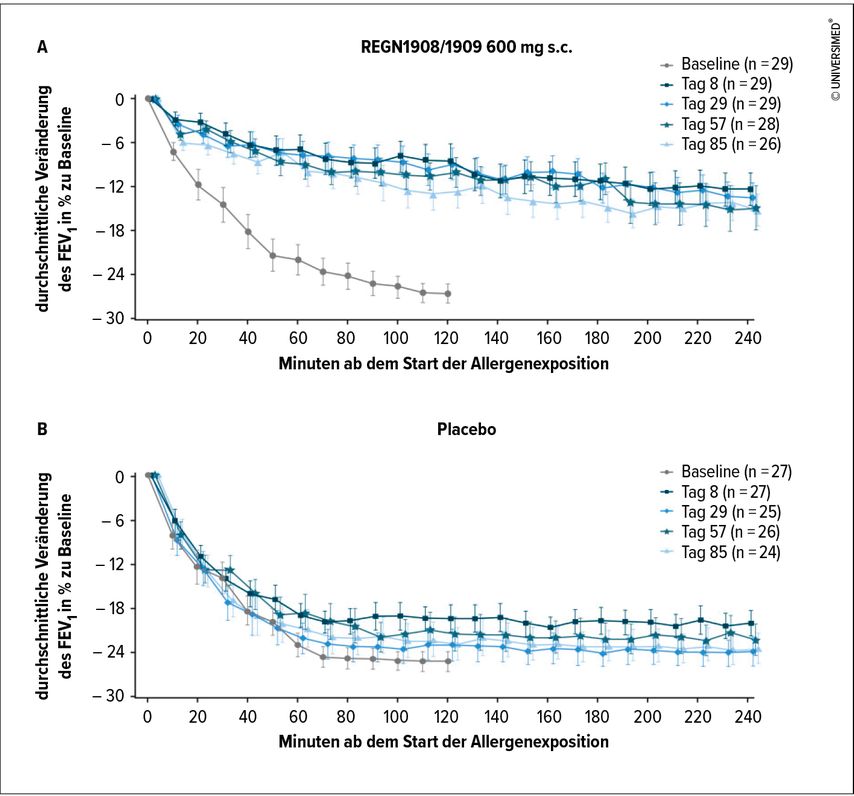
Der Antikörper REGN1908/1909 wurde in der Studie einmal subkutan an 29 Probanden verabreicht und die Wirkung in Vergleich zu Placebo in einer Expositionskammer überprüft.11 Das Ergebnis: Die Einzeldosis des Antikörpers verhinderte signifikant eine Reduktion des FEV1 bei katzenallergischen Patienten mit leichtem Asthma unter Exposition gegenüber Katzenallergenen in der Umgebung nach 8 Tagen und bis zu 85 Tage nach der Verabreichung (Abb. 1).
Abb. 1: Verbesserungen des FEV1 durch den IgG4-Antikörper REGN1908/1909 gegen Fel d 1 an den Tagen 8, 29, 57 und 85 im Vergleich zu Baseline bzw. Placebo (modifiziert nach De Blay F et al. 2022)11
Das „Kantinensyndrom“
Manche Menschen bekommen Verdauungsproblemevon Kantinenessen mit den gleichen Zutaten, die sie,wenn sie selbst kochen,zu Hause sehr gut vertragen. „An den Zutaten kann es also eher nicht liegen“, so Wantke. Mit diesem spannenden Phänomen – Wantke bezeichnete es als „Kantinensyndrom“ – beschäftigten sich Schweizer Wissenchaftler. Die erhöhte Prävalenz chronisch-entzündlicher Erkrankungen im Zusammenhang mit einer gestörten Barrierefunktion der Darmschleimhaut veranlasste sie, die Rolle von Geschirrspülmitteln in der Gastronomie und in Großkantinen auf gastrointestinale Epithelzellen zu untersuchen.12
„Großküchen müssen hygienisch arbeiten. Daher verwenden sie professionelle Geschirrspüler, die Arbeitskräfte sowie Wasser und Energie sparen und die Hygienestandards erfüllen. Darin werdenGeschirrspülmittel sowie Klarspülmittel eingesetzt,“ erläuterte Wantke. Relevant ist die Funktionsweise dieser Geschirrspüler: Das Geschirr wird mit drei bis fünf Litern 65 Grad heißem Wasser unter hohem Wasserdruck maximal 60 Sekunden gewaschen. Dann wird zu drei bis vier Litern Wasser Klarspüler zugesetzt und das Geschirr damit gespült: „Es gibt keinen weiteren Abspülzyklus.“ Die Gesamtdauer der beiden Vorgänge beträgt maximal 150 Sekunden. Das Reinigungsmittel und der Klarspüler werden automatisch in einer Konzentration von 1,5 bis 4ml/l bzw. 0,1 bis 0,5ml/l in das Wasser abgegeben. Bei diesen Konzentrationen liegt der Restverdünnungsfaktor nach dem Spülen zwischen 1:250 und 1:667 für Waschmittel und 1:2000 bis 1:10000 bei Klarspülern.
Die Reinigungs- und Klarspüler, die in professionellen Geschirrspülern verwendet werden, enthalten mehrere potenziell gesundheitsgefährende Substanzen. Bei der Untersuchung wurden der transepitheliale elektrische Widerstand (TEER) und der parazelluläre Fluss (PF) in einer Darmzellkultur (Caco-2-Zellen) gemessen, um zu beurteilen, ob professionelles Geschirrspülmittel und Klarspüler allein oder als Gemisch die Integrität der Darmbarriere beeinträchtigen. Es wurde festgestellt, dass Waschmittel allein keine toxische Wirkung hervorruft. Im Gegensatz dazu störte der Klarspüler die Barriereintegrität, wie durch den verringerten TEER in konzentrations- und zeitabhängiger Weise angezeigt wurde. Die Schädigung der Tight-junction-Proteine wurde durch Immunfluoreszenzfärbung beurteilt. Neben der Schädigung der Epithelbarriere modulierte die Exposition gegenüber Klarspüler auch die Immunantwort und die proinflammatorischen Signalwege. Im Gegensatz zum Waschmittel induzierte Klarspüler allein oder in Kombination mit Waschmittel den Zelltod bis zu einer Verdünnung von 1:20000.
Eine Erkenntnis der Studie ist, dass Alkoholethoxylate, die für diese zytotoxischen Wirkungen verantwortlich sind, aus kürzlich gewaschenem Geschirr extrahiert werden können und die Toxizität beibehalten. In der Studie wurden auch Geschirrspüler in privaten Haushalten untersucht, laut den Forschern sind die Rückstände in diesem Umfeld unbedenklich.
Natriumdodecylsulfat (SDS) und eosinophile Ösophagitis
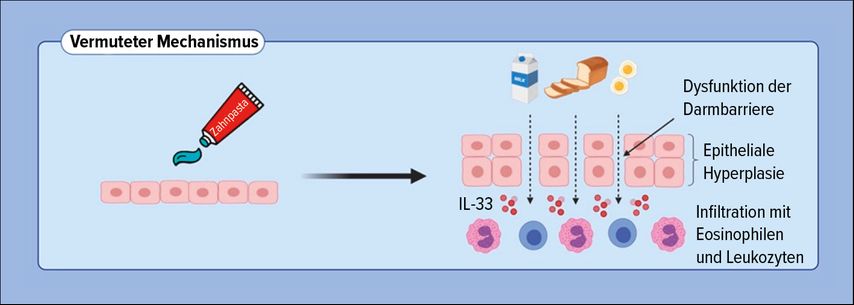
Dass auch im Haushalt verwendete Substanzen nicht unbedenklich sind, zeigte die abschließende US-Studie. Untersucht wurde der Einfluss der waschaktiven Substanz Natriumdodecylsulfat (SDS; 0,5%), das im Haushalt u.a. in Zahnpasta vorkommt, auf die Zellen der Speiseröhre – ein möglicher Faktor für die Entstehung von eosinophiler Ösophagitis.13
Dafür wurden Ösophagus-Epithelzellen (EPC-2-Zellen) SDS ausgesetzt und daraufhin die Barriereunktion/-aktivität u.a. mit TEER, dem Fluoreszenzfarbstoff FITC-Dextran und RT-PCR bestimmt. Um die Auswirkungen von SDS in vivo zu untersuchen, bekamen Mäuse viermal in 14 Tagen 0,5% SDS-Trinkwasser verabreicht. Das Ergebnis: Die Exposition gegenüber SDS verringerte die Epithelbarriere und löste eine Typ-2-Inflammation aus (Abb.2). Da man über die Jahre hinweg eine gewisse Menge an Zahnpasta schluckt, die bis zu 3% des Tensids SDS bzw. des Synonyms SLS (Natriumlaurylsulfat) enthält, könnte das möglicherweise einen negativen Effekt wie Sensibilisierungen bzw. Erkrankungen haben, so Wantke abschließend.
Abb. 2: Mögliche Veränderungen der Ösophagusmukosa durch die Aufnahme von Natriumdodecylsulfat (SDS) aus Zahnpasta (modifiziert nach Doyle AD et al. 2023)13
Quelle:
„Allergologie“, Vortrag von Univ-Doz. Dr. Felix Wantke, Wien, im Rahmen des 10. virtuellen Pneumo Aktuell am 28. Jänner 2023; Vortrag abrufbar in der Mediathek der Österreichischen Gesellschaft für Pneumologie (ÖGP) unter https://www.ogp.at/pneumo-aktuell-2023/
Literatur:
1 Faihs V et al.: Odyssee einer Patientin mit Wheat-dependent exercise-induced Anaphylaxis (WDEIA). Allergologie 2022; 45: 429-33 2 Pfaar O et al.: Leitlinie zur Allergen-Immuntherapie bei IgE-vermittelten allergischen Erkrankungen. Allergologie 2022. 45: 643-702 3 3 Agache I et al.: Immuntherapie: State-of-the-Art-Review von Therapien und Theratypen. J Allergie Clin Immunol 2022; 150(6): 1279-88 4 https://dgaki.de/leitlinien/s2k-leitlinie-ait/ ; zuletzt aufgerufen am 24.3.2023 5 Hellkvist L et al.: High-dose pollen intralymphatic immunotherapy: Two RDBPC trials question the benefit of dose increase. Allergy 2022; 77: 883-96 6 Strieker S et al.: Farm living and allergic rhinitis from childhood to young adulthood: Prospective results of the GABRIEL study. J Allergy Clin Immunol 2022; 150: 1209-15 7 PXing Y et al.: Poultry exposure and environmental protection against asthma in rural children. Allergy 2022; 77: 2949-60 8 Mitselou N et al.: Preterm birth reduces the risk of IgE sensitization up to early adulthood: A population-based birth cohort study. Allergy 2022: 77: 1570-82 9 Forster F et al.: Trajectories of asthma and allergy symptoms from childhood to adulthood. Allergy 2022; 77(4): 1192-1203 10 Atanasio A et al.: Targeting immunodominant Bet v 1 epitopes with monoclonal antibodies prevents the birch allergic response. J Allergy Clin Immunol 2022; 149 (1): 200-11 11 De Blay F et al.: REGN1908/1909 prevented cat allergen–induced early asthmatic responses in an environmental exposure unit. J Allergy Clin Immunol 2022; 150(6): 1437-4612 Ogulur I et al.: Gut epithelial barrier damage caused by dishwasher detergents and rinse aids. J Allergy Clin Immunol 2023; 151(2): 469-84 13 Doyle AD et al: Detergent exposure induces epithelial barrier dysfunction and eosinophilic inflammation in the esophagus. Allergy 2023; 78: 192-201
Das könnte Sie auch interessieren:
Neue Wege bei Bronchiektasen mit DPP-1-Inhibitoren
Bei Bronchiektasen werden vermehrt neutrophile Granulozyten in den Atemwegen nachgewiesen, die Serinproteasen freisetzen und so das Gewebe schädigen. Innovative Therapien wie der erste ...
COPD: neue Leitlinie für eine bessere Patientenversorgung
Die aktualisierte S2k-Leitlinie „Fachärztliche Diagnostik und Therapie der chronisch obstruktiven Lungenerkrankung (COPD) 2026“ wurde im Februar publiziert und beim DGP-Kongress im März ...