Invasive Therapieverfahren beim Akutschmerz
Autor:
Prim. Dr. Manfred Greher, MBA
Abteilung für Anästhesie, Intensivmedizin und Schmerztherapie
Herz-Jesu Krankenhaus Wien
E-Mail: manfred.greher@kh-herzjesu.at
In der postoperativen und posttraumatischen Schmerztherapie wirkt die moderne Regionalanästhesie meist besser und schneller als die systemische Analgesie und zeigt ein deutlich geringeres Neben-wirkungsprofil. Auch für einige neurologische Akutschmerzursachen stellt sie eine attraktive Therapieoption dar. Speziell Ultraschall-gezielte Verfahren bestechen dabei durch hohe Präzision, Sicherheit und Praktikabilität.
Keypoints
-
Invasive regionalanästhesiologische Verfahren sind beim Akutschmerz der systemischen Analgesie oft überlegen. Die lokale Blockade der nozizeptiven Afferenzen zielt auch darauf ab, zentrale Sensitivierung bzw. Schmerzchronifizierung zu vermeiden.
-
In der postoperativen Schmerztherapie unterstützen moderne Ultraschall-gezielte Nervenblockaden heute die Frühmobilisation und stellen einen wesentlichen Stützpfeiler zur erfolgreichen Durchführung von tagesklinischen Eingriffen dar.
-
Auch bei Akutschmerzen durch Herpes Zoster, Diskusprolaps, Migräne, Clusterkopfschmerz oder postpunktionellen Kopfschmerz können invasive gezielte Blockadetechniken eine wertvolle Behandlungsoption darstellen.
Akutschmerz und Folgen
Beim Akutschmerz handelt es sich um einen Schmerz mit einer Dauer von unter drei Monaten, dem in der Regel eine offensichtliche Gewebeschädigung zugrunde liegt. Er wird beschrieben als eine komplexe, unangenehme Erfahrung mit emotionalen, kognitiven und sensorischen Komponenten, die als Reaktion auf eine ebensolche Gewebeschädigung auftritt. Akutschmerz tritt im Rahmen von Operationen, nach Traumata, Verbrennungen und bei Notfällen wie akuten Erkrankungen, Entzündungen bzw. auch im Rahmen der Geburt als Wehenschmerz auf. Im Bereich der Neurologie sind beispielsweise der akute Herpes Zoster, bestimmte akute Kopfschmerzformen, Neuralgien oder auch der symptomatische Diskusprolaps Situationen, in denen nach entsprechender sorgfältiger Diagnosestellung die optimale Schmerztherapie ganz im Vordergrund steht.
Eine rasche, wirksame und nebenwirkungsarme Therapie der Akutschmerzen durch den Arzt ist dabei nicht nur aus humanistischen, ethischen Gründen eine „conditio sine qua non“, sondern stellt auch eine entscheidende Voraussetzung zur Verhinderung einer Chronifizierung des Schmerzgeschehens dar.
So konnte beispielsweise gezeigt werden, dass insuffizient behandelter, sehr starker postoperativer Schmerz der bedeutendste unabhängige Risikofaktor für die Entwicklung von persistierenden chronischen Schmerzen im Operationsgebiet ist.1 Zusätzlich führt eine schmerzbedingte prolongierte Sympathikusaktivierung zu einer erhöhten postoperativen Morbidität und Mortalität durch kardiovaskuläre Ereignisse.
Therapieoptionen
In den letzten Jahrzehnten haben sich nicht nur die pharmakologischen Möglichkeiten der systemischen peroralen, transdermalen und intravenösen Analgesie verbreitert und verbessert, sondern insbesondere auch die invasiven Techniken der Lokal- bzw. Regionalanästhesie zur Akutschmerztherapie. Diese reichen von muskuloskelettalen Infiltrationen über Nervenwurzel-, Plexus-, Sympathikus- und periphere Nervenblockaden sowie Faszienblöcke bis hin zu neuraxialen Techniken wie der Spinal- und Epiduralanästhesie. Die Wirkdauer der Single-Shot-Verfahren kann durch Adjuvanzien oder Katheterverfahren verlängert werden.
Durch die Einführung der Ultraschall-gezielten Interventionen, die Nerv, Nadel und Lokalanästhetikum darstellen, konnten die Präzision und Sicherheit vieler Techniken enorm gesteigert werden und zahlreiche neue sind entstanden.2 Moderne, teilweise sogar tragbare Ultraschallgeräte bieten heute eine Detailauflösung, bei der selbst kleinste Nerven auch bei anatomischer Lagevariabilität noch sicher auffindbar sind.
Postoperative und posttraumatische Schmerztherapie
Speziell aus Orthopädie und Traumatologie sind regionalanästhesiologische Verfahren, sowohl zur intraoperativen Anästhesie als auch zur postoperativen Schmerztherapie, nicht mehr wegzudenken. Neue Techniken, wie beispielsweise die subsartorielle midfemorale Blockade des Nervus saphenus für Knieoperationen, bieten hervorragende Analgesie ohne motorische Schwäche, weniger Opiat-bedingte Nebenwirkungen wie Übelkeit und Erbrechen und stellen dadurch einen wesentlichen Pfeiler für die erfolgreiche Frühmobilisation und für tagesklinische Eingriffe dar. Die kontinuierliche Ultraschall-gezielte Regionalanästhesie wird mittlerweile auch im Kriegseinsatz zur Primärversorgung von Verwundeten vor Ort und zur weiterführenden Schmerztherapie während der Evakuierung verwendet.3
Akute Radikulopathie durch Diskusprolaps
Gezielte epidurale oder periradikuläre Infiltrationen mit Lokalanästhetikum und Steroid entfalten dabei eine hervorragende, rasche und anhaltende analgetische Wirkung. Grundsätzlich gibt es drei Routen zum Epiduralraum:
-
den dorsalen translaminären Zugang, der meist mit der Loss-of-Resistance-Technik durch den Erfahrenen ohne zusätzliche Bildgebung durchgeführt wird,
-
den lateralen transforaminalen Zugang, der Bildwandler- oder CT-gezielt gestochen wird,
-
den kaudalen Zugang, der durch die Ultraschalldarstellung des Kaudalkanals wesentlich erleichtert wird.
Periradikuläre extraforaminale Infiltrationen können zervikal und lumbal ebenfalls ausgezeichnet Ultraschall-gezielt durchgeführt werden.
Akuter Herpes Zoster
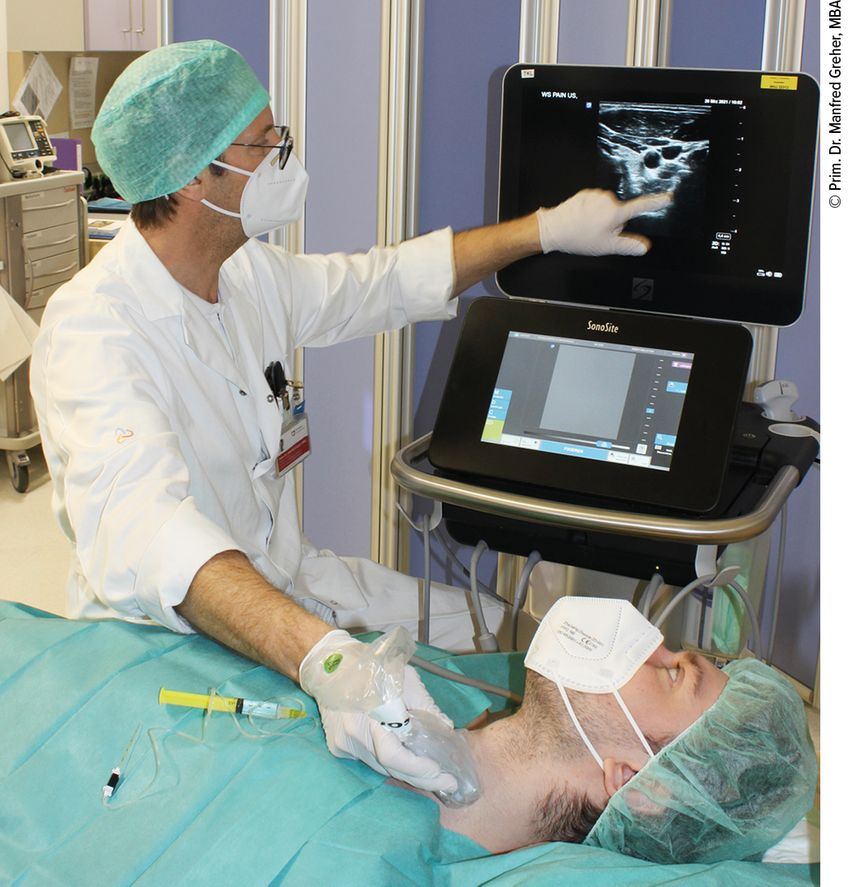
Hier bietet die frühe Regionalanästhesie in Kombination mit Virustatika die Möglichkeit, die akute schmerzhafte Phase zu verkürzen, und reduziert das Risiko für das Auftreten einer chronischen postherpetischen Neuralgie, was in einer rezenten Metaanalyse für Paravertebralblockaden und wiederholte oder kontinuierliche Epiduralanästhesien nachgewiesen werden konnte.4 Aber auch die Ganglion-stellatum-Blockade, welche meist auf der Höhe C6 und damit anatomisch nahe dem Ganglion cervicale medium durchgeführt wird, stellt als Sympathikusblockade eine zusätzliche invasive Option bei starken therapierefraktären Schmerzen im Rahmen eines Zosters des Gesichtsbereiches oder der oberen Extremität dar. Diese Technik sollte unbedingt nur Ultraschall-gezielt (Abb.1) durchgeführt werden, um Komplikationen wie Gefäßpunktionen, Konvulsionen durch intravasale Applikation von Lokalanästhetika oder auch akzidentelle Ösophaguspunktionen zu vermeiden.
Formen akuter Kopfschmerzen
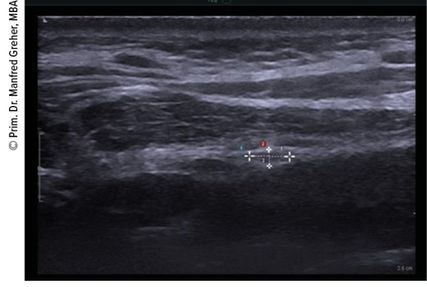
Abb. 2: Sonografie des Nervus occipitalis major auf Höhe C2, im Querschnitt in 2 Achsen vermessen (3,5mm x 1,5mm), darunter der Musculus obliquus capitis inferior, darüber der Musculus semispinalis capitis
Periphere Nervenblockaden sind auch in der Therapie mancher Kopfschmerzformen indiziert.5 Die Blockade des Nervus occipitalis major spielt dabei eine zentrale Rolle und wird zur invasiven Behandlung der akuten Migräne, des Clusterkopfschmerzes, der Occipitalisneuralgie und sogar des postspinalen/postpunktionellen Kopfschmerzes (neben dem epiduralen Blutpatch) eingesetzt. Als Wirkmechanismus werden neuronale Verbindungen zum kaudalen Anteil des Nucleus spinalis nervi trigemini diskutiert. Bei der von unserer Arbeitsgruppe entwickelten neuen Ultraschall-gezielten Blockadetechnik des Nervus occipitalis major auf Höhe C2 (Abb.2), oberflächlich zum Musculus obliquus capitis inferior, lässt sich der Nerv nahezu immer hervorragend darstellen und kann mit wenig Lokalanästhetikum hochselektiv blockiert werden.6
Zusammenfassend kann man festhalten, dass moderne gezielte regionalanästhesiologische Therapieverfahren heute zu Recht einen hohen Stellenwert in der Akutschmerztherapie haben. Durch die rasante technische Verbesserung der Ultraschallgeräte mit enormer Detailauflösung auch in der Darstellung kleinster Nerven ist diese Entwicklung wesentlich gefördert worden.
Literatur:
1 Puolakka PA et al.: Persistent pain following knee arthroplasty. Eur J Anaesthesiol 2010; 27: 455-60 2 Boselli E et al.: European Society of Anaesthesiology and Intensive Care Guidelines on peri-operative use of ultrasound for regional anaesthesia (PERSEUS regional anesthesia). Eur J Anaesthesiol 2021; 38: 219-50 3 Gallagher RM et al.: Prospective cohort study examining the use of regional anesthesia for early pain management after combat-related extremity injury. Reg Anesth Pain Med 2019; 44: 1045-52 4 Kim HJ et al.: Effects of applying nerve blocks to prevent postherpetic neuralgia in patients with acute herpes zoster: a systematic review and meta-analysis. Korean J Pain 2017; 30: 3-17 5 Fernandes L et al.: Peripheral nerve blocks for headache disorders. Pract Neurol 2021; 21: 30-5 6 Greher M et al.: Sonographic visualization and ultrasound-guided blockade of the greater occipital nerve: a comparison of two selective techniques confirmed by anatomical dissection. Br J Anaesth 2010; 104: 637-42
Das könnte Sie auch interessieren:
Parkinsonprävention durch Lebensstilmodifikation
Noch bevor die ersten motorischen Symptome der Parkinsonkrankheit auftreten, beginnt die Erkrankung auf biologischer Ebene. Auch wenn bislang keine pharmakologische Neuroprotektion oder ...
Ist die ketogene Diät eine Präzisionsmedizin?
Die ketogenen Ernährungstherapien sind etablierte Behandlungsformen bei Epilepsie. Während sie primär bei therapierefraktären pädiatrischen Epilepsien eingesetzt werden, finden sie ...
Neues aus der Alzheimer’s Disease Drug Development Pipeline
Mit der weltweiten Zulassung der Amyloidantikörper Lecanemab und Donanemab ist erstmals eine kausale Behandlung der Alzheimerkrankheit möglich geworden. Die Behandlung setzt an der ...