Innovationen in der Katheterablation von Vorhofflimmern
Autoren:
Dr. Anna-Sophie Eberl
Univ.-FA Priv.-Doz. Dr. Martin Manninger-Wünscher, PhD
Univ.-Prof. Dr. Daniel Scherr
Klinische Abteilung für Kardiologie
Medizinische Universität Graz
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Katheterablation ist eine etablierte Therapieoption zur Rhythmuskontrolle bei Vorhofflimmern.1 Der größte klinische Benefit dabei ist die dauerhafte Reduktion Arrhythmie-bedingter Symptome.2 Bei ausgewählten Patientengruppen lässt sich darüber hinaus auch eine Reduktion der Mortalitätsrate erzielen.3,4 Um die Effektivität und Sicherheit potenziell weiter zu erhöhen, werden Methoden der Ablation ständig weiterentwickelt.
Keypoints
-
Die Pulmonalvenenisolation erfreut sich immer größerer Erfolgsraten und hat sich zur Standardbehandlung von symptomatischem paroxysmalem, aber auch persistierendem Vorhofflimmern entwickelt. Ausgewählte symptomatische Patienten mit systolischer Herzinsuffizienz profitieren von Symptomlinderung und zudem von einer Prognoseverbesserung.
-
Pulsed Field Ablation ist eine neue, anscheinend effektive und sichere Ablationsmethode, die sich zudem durch eine kurze Prozedurdauer auszeichnet.
-
Auch die Pulmonalvenenisolation mittels Very-High-Power Short-Duration (90 Watt über 4 Sekunden) zeichnet sich durch hohe Effektivität und kürzere Prozedurdauer aus.
-
Die Äthanolinfusion der Vein of Marshall hat sich bei ausgewählten Patienten mit persistierendem Vorhofflimmern als gute additive Methode etabliert.
Indikationen zur Ablation von Vorhofflimmern
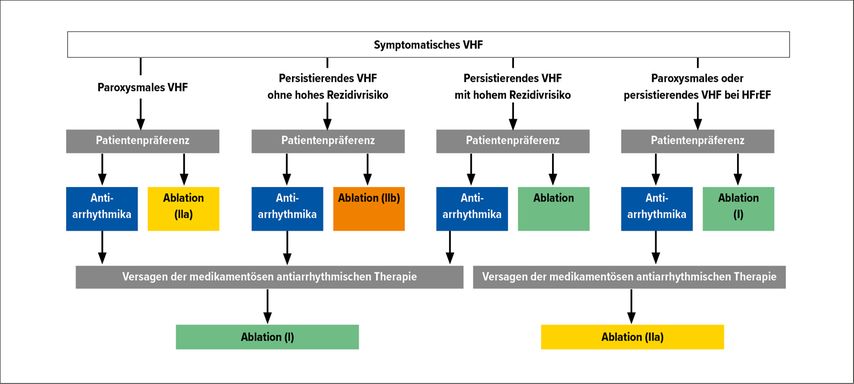
Als potenziell kurative Therapieoption wurde der Katheterablation in den 2020 veröffentlichten Richtlinien der ESC eine noch höhere Wertigkeit für Patienten, bei denen die Rhythmuskontrolle bei Vorhofflimmern angestrebt wird, zugesprochen (Abb. 1).2
Abb. 1: Rhythmuskontrolle bei symptomatischem Vorhofflimmern: Schema entsprechend ESC Guidelines 20202
Neben optimaler Therapie von Komorbiditäten und intensiviertem Risikofaktorenmanagement sollte bei symptomatischem paroxysmalem Vorhofflimmern, wenn dies dem Wunsch des Patienten entspricht, eine Pulmonalvenenisolation (PVI) als Erstlinientherapie in Erwägung gezogen werden (Klasse-IIa-Indikation).
Für jene Patienten mit symptomatischem persistierendem Vorhofflimmern mit niedrigem Rezidivrisiko (keine höhergradige Vorhofdilatation, Vorhofflimmern <12 Monate, kontrollierte Risikofaktoren etc.) kann ebenfalls die Katheterablation als Erstlinientherapie erwogen werden (Klasse-IIb-Indikation).
Auch für Patienten mit hohem Rezidivrisiko ist im Einzelfall eine PVI als First-Line-Therapie eine Option.
Bei ausgewählten Patienten mit systolischer Herzinsuffizienz und entsprechenden Voraussetzungen für eine Rhythmuskontrolle bzw. eine Ablation lindert die PVI nicht nur Symptome, sondern verbessert zudem die Prognose, weshalb sie auch in dieser Patientengruppe als Erstlinientherapie empfohlen ist (Klasse-I-Indikation).
Bei fehlendem Ansprechen der medikamentösen Rhythmuskontrolle stellt die PVI in allen Patientengruppen ohne Herzinsuffizienz eine Klasse-I-Indikation als Second-Line-Therapie zur Rhythmuskontrolle dar.2
Neue Ablationsverfahren
Pulsed Field Ablation (PFA)
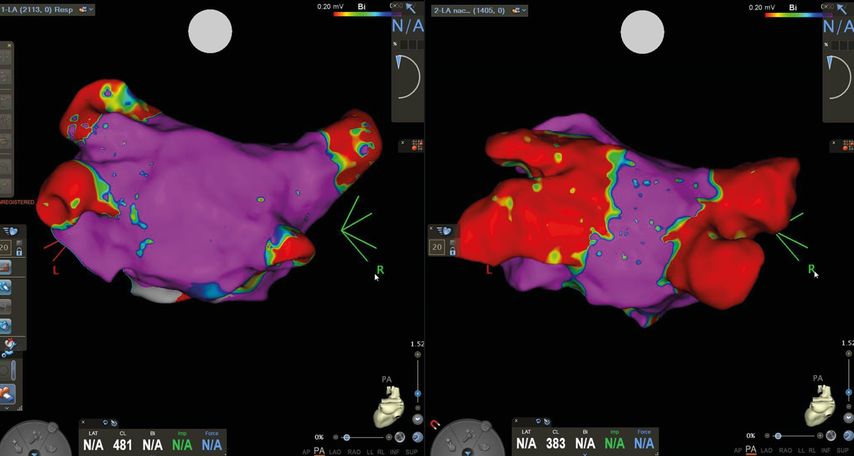
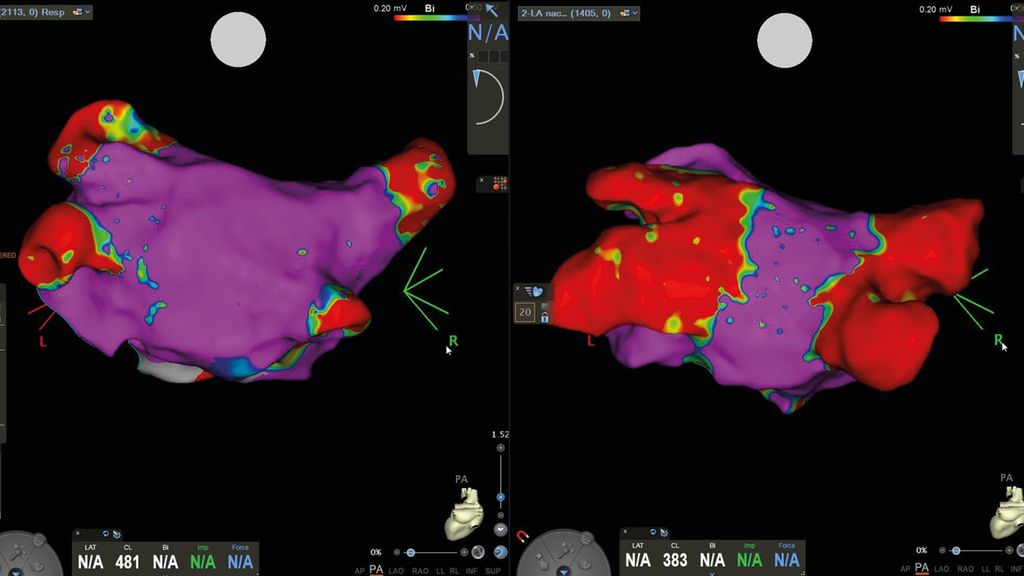
Eine der jüngsten Innovationen ist die Katheterablation mittels Elektroporation. Es ist eine Ablationsmethode, bei der durch Applikation elektrischer Impulse lokalisiert das elektrische Feld gestört wird. So entstehen irreversible Mikroporen in der Zellmembran der Kardiomyozyten (Elektroporation), was zur Leckage, unregulierten Ionenströmen in und aus der Zelle, und letztendlich zum Zelltod führt (Abb. 2 und Abb. 3). Da diese Methode, anders als bei der Kryo- und Radiofrequenzstrom-Ablation, ohne thermische Energie auskommt und die Energieform zudem, abhängig von der Stärke des applizierten Energiefeldes, selektiv auf Myozyten wirkt, stellt sie potenziell eine äußerst sichere Form der Ablation dar.5
Abb. 2: : Links: 3D Voltage-Map des linken Atriums in PA vor, rechts: nach Ablation mittels Elektroporation. Rot: farbcodierter Ausdruck einer vollständigen Pulmonalvenenisolation
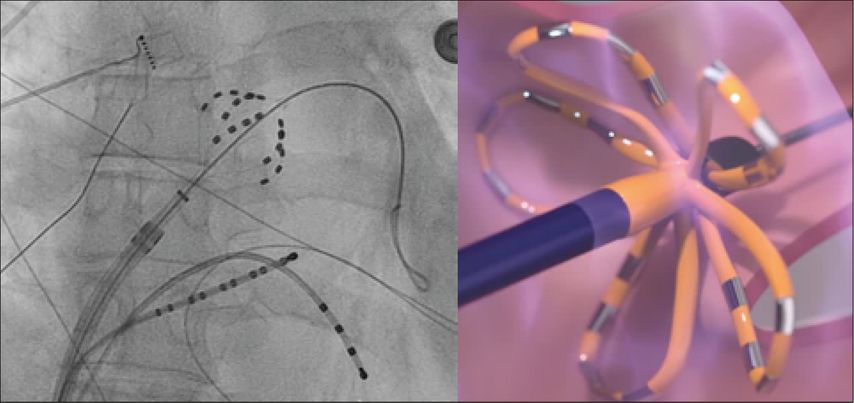
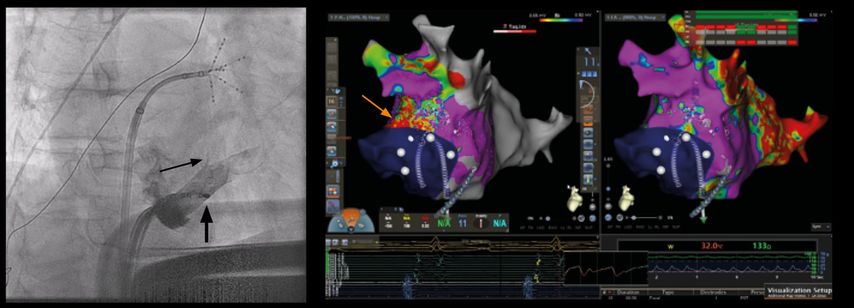
Abb. 3: Links: FARAWAVE®-PFA-Katheter in der Basket-Konfiguration (oranger Pfeil), blauer Kreis: Diagnostikkatheter im Sinus coronarius, gelber Kreis: Diagnostikkatheter im rechten Ventrikel, blauer Pfeil: Draht in der rechten oberen Pulmonalvene. Rechts: FARAWAVE®-Katheter am Pulmonalvenenostium in der Flower-Konfiguration
Die Hoffnung ist, durch die Nutzung einer weder Hitze noch Kälte produzierenden Energieform, durch Vermeidung von „Kollateralschädigung“ anderer Zellen vor allem die Sicherheit der Ablationstherapie weiter zu verbessern sowie die Prozedurdauer verkürzen zu können. So konnte bereits mittels Magnetresonanztomografie gezeigt werden, dass es bei der Elektroporation im Gegensatz zur Radiofrequenz- und Kryoablation zu keiner Verletzung des Ösophagus kommt.6
Neben der klassischen PVI ist auch eine bei persistierendem Vorhofflimmern zusätzlich angestrebte Isolation der linksatrialen Hinterwand gut möglich.
Abbildung 3 zeigt den FARAWAVE®, einen PFA-Katheter (Boston Scientific/FARAPULSE®), mit dem an jedem Pulmonalvenenostium Energieabgaben, zunächst in der Basket-, dann in der Flowerkonfiguration, appliziert werden. Die Technologie kommt an der Medizinischen Universität Graz in der klinischen Routine seit Juni 2021 zum Einsatz und wird zudem gerade im Rahmen des EU-HORIZON-2020-Projekts BEAT-AF, das von der Universität Bordeaux und der Medizinischen Universität Graz geleitet wird, mit konventionellen Ablationstechniken verglichen.
Daneben befindet sich der VARIPULSE®-PFA-Katheter (Biosense Webster) im Rahmen einer klinischen Studie in Erprobung. Alle PFA-Ablationsverfahren konnten in bisherigen Single-Center-Studien eine kurze Eingriffsdauer sowie eine hohe prozedurale Effektivität und Sicherheit zeigen. Langzeitergebnisse sind aber noch ausständig, um diese Methode endgültig zu beurteilen.
„Very-High-Power Short-Duration“-Radiofrequenz-Ablation (vHPSD)
Die Radiofrequenzablation bleibt die gängigste Energieform zur Point-by-Point- Ablation bei Vorhofflimmern. Das Ziel jeder PVI ist es, möglichst transmurale und lückenlose und damit dauerhafte Läsionen zu produzieren. Um dauerhaftere Läsionen zu erzielen, setzt man seit einiger Zeit auf die Strategie, hohe Energien in kurzer Zeit (High-Power Short-Duration: 45–50 Watt in 20–30 Sekunden) an das Myokard abzugeben, mit dem Ziel, bei möglichst hoher Effizienz nahe liegende Strukturen wie Ösophagus, Nervus phrenicus und Koronararterien bestmöglich zu schonen.
Im VISTAX Trial konnte gezeigt werden, dass ein generalisierter Workflow, welcher mittlerweile bei der Point-by-Point-Isolation der Pulmonalvenen als Standard gilt (CLOSE-Protokoll), die Sicherheit deutlich erhöht und mit einer 1-Jahres-Effektivität von 78,3%, unabhängig von der Einnahme eines Antiarrhythmikums, verbunden ist.1
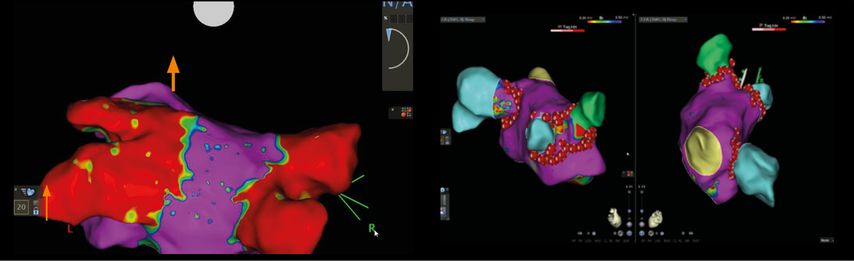
Eine völlig neue Strategie, Very-High-Power Short-Duration (vHPSD), zielt nun darauf ab, dass bei jeder Applikation 90 Watt innerhalb von 4 Sekunden appliziert werden, mit der bei vergleichbarer Sicherheit effektive Läsionen bei gleichzeitig kürzerer Eingriffszeit verursacht werden können. Pathophysiologisch wird dabei die „resistive (direkte) Erhitzungsphase“ maximiert und gleichzeitig die „conductive (indirekte) Erhitzung“ minimiert und so werden gezieltere Läsionen verursacht.7,8 Mittels neuartiger gespülter Katheter mit integrierten Thermoelementen, die ein Real-Time-Temperaturmonitoring ermöglichen und zudem den Anpressdruck und dessen Stabilität, welcher ein Prädiktor für Rezidivfreiheit ist, messen, werden so breitere und flachere dauerhafte Läsionen verursacht, ohne das Myokard zu sehr zu erhitzen (Abb. 4).7,9,10
Abb. 4: „Very-High-Power Short-Duration“-Radiofrequenz-Ablation mittels QDOT Micro Catheter (Biosense Webster®). Links: Kontinuierliches Temperaturmonitoring (dünner Pfeil) und Messung des Anpressdrucks (dicker Pfeil) während der Ablation. In Grau: anatomisches Map des linken Atriums, Ablationskatheter im Zentrum, die roten Punkte entsprechen den Ablationspunkten. Rechts: Point-by-Point-Ablationslinie um die Pulmonalvenen (rote Punkte), zudem in Hellblau: Common os = gemeinsame Einmündung der linken Pulmonalvenen + rechte obere Pulmonalvene; in Hellgrün: rechte untere Pulmonalvene; in Gelb: LAA; violett: normale Voltage im linken Atrium
Im 2019 veröffentlichten QDOT-FAST Trial konnten Sicherheit und Durchführbarkeit der PVI mittels dieses Katheters bestätigt werden. Zudem konnten die Vorteile bezüglich Sicherheit und Effektivität bei der Verwendung von Kathetern, die sowohl den Anpressdruck als auch die Temperatur monitieren, betont werden.7
An der Medizinischen Universität Graz werden Prozedurdauer und Effektivität bei vHPSD verglichen mit der konventionellen nach dem CLOSE-Protokoll durchgeführten RF-Ablation im Rahmen der prospektiven, randomisierten Multicenterstudie POWERPLUS evaluiert.
Vein of Marshall (VOM)
Die Ablation der Vein of Marshall (VOM) kann bei ausgewählten Patienten mit persistierendem Vorhofflimmern zur Erhöhung der Erfolgsrate zum Einsatz kommen.
Das Ligament of Marshall ist ein embryonales Residuum der linken oberen Vena cava, welches sich während der Embryonalentwicklung zurückbildet und in manchen Individuen als VOM verbleibt. Sie drainiert in den Coronarsinus und verläuft zunächst posterior, dann nach superior epikardial des linken Atriums. Sie endet in der „lateral ridge“, einer muskelstarken Region, die das linke Vorhofohr und den anterioren Teil des Ostiums der linken oberen Pulmonalvene trennt. Die sympathische und parasympathische Innervation des autonomen Nervensystems verläuft unter anderem in dieser Region, weshalb die VOM eine wesentliche Rolle für die Aufrechterhaltung von Reentrykreisen bei Vorhofflimmern, aber auch für perimitrale oder sonstige lokalisierte Reentrys spielt. Herkömmliche Radiofrequenzablation stellt sich in dieser Struktur als schwierig dar, da sie durch Fettgewebe gut isoliert ist. Die Eliminierung der Struktur mittels Äthanolinfusion wurde bereits für den Mitralisthmusblock mit guter Erfolgsrate beschrieben.12
Im 2020 veröffentlichten VENUS Trial konnte auch eine längere Rezidivfreiheit bei Vorhofflimmerablation mit zusätzlicher Vein-of-Marshall-Äthanolinfusion gezeigt werden.13 Zur VOM-Äthanolinfusion wird zunächst der Sinus coronarius kanüliert und kontrastiert, um das VOM-Ostium zu lokalisieren. Mittels eines Angioplastiedrahts wird ein Over-the-Wire-Ballon in den proximalen Anteil der Vene platziert. Durch erneute Angiografie wird dann die VOM visualisiert und dreimal nach jeweiliger erneuter Angiografie, um sich bezüglich der Stabilität des Ballons zu versichern, langsam eine 96%ige Äthanollösung appliziert.11,13 Erste klinische Erfahrungen an unserer Abteilung zeigen eine gute prozedurale Durchführbarkeit der Methode bei Patienten mit persistierendem Vorhofflimmern (Abb. 5).
Abb. 5: Links: Kontrastierung der VOM (dünner Pfeil) und des Sinus coronarius (dicker Pfeil), Diagnostikkatheter im Sinus coronarius. Rechts: 3D Voltage-Map vor Ablation. Mitte: 3D Voltage-Map nach Ablation durch Äthanolinfusion, die roten Areale (oranger Pfeil) entsprechen den isolierten Arealen
Literatur:
1 Duytchaever M, Scherr D et al.: Standardized pulmonary vein isolation workflow to enclose veins with contiguous lesions: the multicentre VISTAX trial. Europace 2020; 22: 1645-52 2 Hindricks et al.: 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J 2020; 42: 373-498 3 Marrouche N et al.: Catheter ablation for atrial fibrillation with heart failure. N Engl J Med 2018; 378: 417-27 4 Kirchhof P.: Early rhythm-control therapy in patients with atrial fibrillation. N Engl J Med 2020; 383: 1305-16 5 Vivek R et al.: Ablation of atrial fibrillation with pulsed electric fields: an ultra-rapid, tissue-selective modality for cardiac ablation. JACC Clin Electrophysiol 2018; 4: 987-95 6 Cochet H et al.: Pulsed field ablation selectively spares the oesophagus during pulmonary vein isolation for atrial fibrillation. Europace 2021; 23: 1391-99 7 Reddy V et al.: Pulmonary vein isolation with very high power, short duration, temperature-controlled lesions. the QDOT-FAST trial. JACC Clin Electrophysiol 2019; 5: 787-8 8 Leshem E et al.: High-power and short-duration ablation for pulmonary vein isolation. Biophysical characterization. JACC Clin Electrophysiol 2018; 4: 467-79 9 Aditi N Srinivas R: High-power short-duration ablation of atrial fibrillation: a contemporary review. Pacing Clin Electrophysiol 2021; 44: 528-40 10 Irum D et al.: High-power, short-duration radiofrequency ablation for the treatment of AF. Arrhythm Electrophysiol Rev 2019; 8: 265-72 11 Valderrábano M et al.: Retrograde ethanol infusion in the vein of Marshall. Regional left atrial ablation, vagal denervation and feasibility in humans. Circ Arrhythmia Electrophysiol 2009; 2: 50-6 12 Tsukasa K et al.: Vein of Marshall ethanol infusion. Feasibility, pitfalls and complications in over 700 Patients. Circ Arrhythm Electrophysiol 2021; 14: 719-28 13 Valderrábano M et al.: Effect of catheter ablation with vein of Marshall ethanol infusion vs catheter ablation alone on persistent atrial fibrillation. The VENUS randomized clinical trial. JAMA 2020; 324: 1620-8
Das könnte Sie auch interessieren:
Funktionsstörung des Myokards: wenn die Entspannung des Herzens gestört ist
Die hypertropheobstruktive Kardiomyopathie (HOCM) ist dadurch charakterisiert, dass die Entspannung des Myokards funktionsgestört ist. Die Folge ist eine zunehmende Verdickung der ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...