Moderne Lipidtherapie mit Fallbeispielen
Autor:
Univ.-Prof. Dr. Thomas C. Wascher
1. Medizinische Abteilung
Hanusch-Krankenhaus, Wien
E-Mail: thomas.wascher@oegk.at
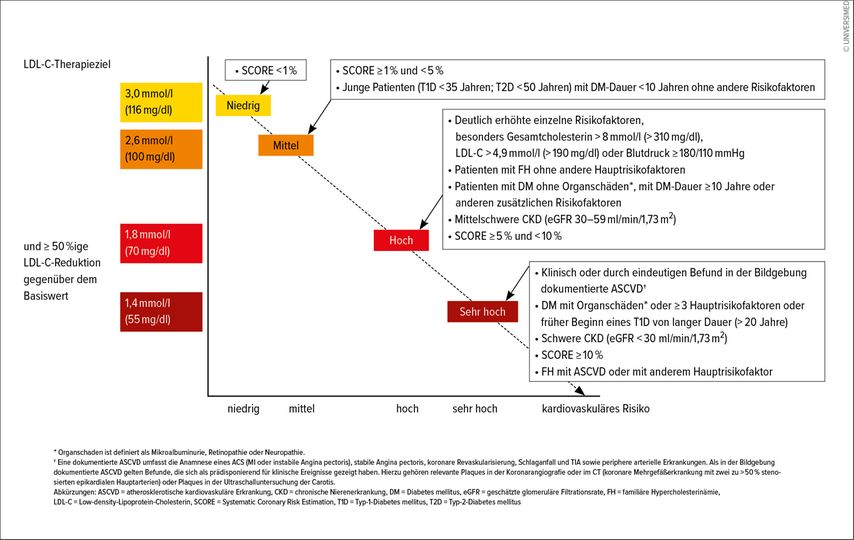
Neue lipidsenkende Therapien mit besonderer Potenz und auch die unbestreitbare Evidenz, dass für das LDL-Cholesterin (LDL-C) das Prinzp „the lower the better“ absolute Gültigkeit hat, haben zu einer weiteren Intensivierung der Lipidzielwerterreichung in aktuellen Leitlinien geführt. So gilt für Personen mit einem sehr hohen kardiovaskulären Risiko ein Zielwert von <55mg/dl für das LDL-Cholesterin. Die Abbildung 1 fasst die aktuellen Ziele aus den Guidelines1 der European Society of Cardiology (ESC) und der European Atherosclerosis Society (EAS) grafisch zusammen. Im Folgenden sollen anhand zweier Fallbeispiele die Möglichkeiten und Abläufe einer aktuellen und modernen Lipidtherapie dargestellt werden.
Keypoints
-
Das Erreichen des risikostratifizierten Zieles für das LDL-Cholesterin sollte unbedingt angestrebt werden. Das Prinzip „the lower the better“ ist für das LDL-Cholesterin unbestritten.
-
Statine und Ezetimib stellen das Rückgrat der medikamentösen Behandlung dar.
-
In der Therapie könnte ein „Step down“-Zugang eher als ein „Step up“-Zugang gewählt werden, mit der Möglichkeit einer Dosisreduktion, nur wenn dieses Vorgehen Nebenwirkungen zeigt, welche von den Betroffenen nicht toleriert werden.
-
PCSK9-Hemmer erweitern die Möglichkeit, das Therapieziel zu erreichen, falls mit oben geschildertem Vorgehen dieses nicht erreicht wird.
-
In Zukunft werden Inclisiran und Bempedoinsäure die Therapiemöglichkeiten erweitern.
Patientenfall 1
Patient:
-
Männlich, 60 Jahre, 79kg, 168cm
-
Risikofaktoren: 40 „pack years“ Nikotin, Hypertonie, Prädiabetes (gestörte Nüchternglukose)
-
Hochpositive Familienanamnese bezüglich KHK: Vater, 2 Onkel, 1 Bruder
Erkrankungen und Therapien:
-
11/2018: NSTEMI, KHK-3-therapiert mit 3-fach-CABG
-
01/2021: CorAngio zeigt LAD, RCA, CX verschlossen, Bypass durchgängig.
Lipidstatus unbehandelt:
-
LDL-C: 251mg/dl
-
HDL-C: 37mg/dl
-
Triglyzeride: 209mg/dl
-
Gesamtcholesterin: 326mg/dl
Endgültige Therapie:
-
Ezetimib/Rosuvastatin 10/40mg und Evolocumab 140mg
Mit der Therapie erreichter Lipidstatus:
-
LDL-C: 17mg/dl
-
HDL-C: 39mg/dl
-
Triglyzeride: 192mg/dl
-
Gesamtcholesterin: 104mg/dl
-
Non-HDL-C: 65mg/dl
Bei dem tabellarisch dargestellten Patientenfall zeigt sich nicht nur eine ausgeprägte Hypercholesterinämie. Es zeigt sich auch das Vollbild eines metabolischen Syndroms inklusive der typischen „Dyslipidämie“ mit erniedrigtem HDL-Cholesterin und erhöhten Triglyzeriden. Diese Konstellation wiederum weist darauf hin, dass die LDL-C-Partikel des Patienten klein und dicht sind – sogenannte „small, dense LDL“ – und damit besonders atherogen. Als Ausdruck dieser Dyslipidämie bleibt das Non-HDL-Cholesterin des Patienten noch erhöht. Diese Lipidfraktion beschreibt den Cholesteringehalt aller Apo-B-hältigen Lipoproteinpartikel, die potenziell atherogen sind. Die Differenz zwischen LDL-C und Non-HDL-C ist ein Indikator für die Menge aller anderen Lipoproteinpartikel wie z.B. VLDL-, IDL-Partikel und sollte nicht mehr als 30mg/dl betragen. Auf die Friedewald-Formel umgelegt bedeutet dies, dass die Triglyzeridkonzentration nicht mehr als 150mg/dl betragen sollte. Damit ist die Frage relevant, ob es sich beim Non-HDL-Cholesterin um ein Therapieziel handelt.
Therapieziel
Klares und primäres Therapieziel – und eigentlich einziges Therapieziel – ist das LDL-Cholesterin-Ziel. Das Non-HDL-Cholesterin könnte als sekundäres Therapieziel herangezogen werden, wie in den Leitlinien der ESC/EAS zu lesen ist, allerdings halten die ESC/EAS-Leitlinien auch ganz klar fest, dass es keine wie auch immer geartete Evidenz dafür gibt, bei Personen, die ihr LDL-C-Ziel erreicht haben, ein Non-HDL-C-Ziel anzustreben (dieses entspricht der Senkung der Triglyzeride auf <150mg/dl).
Keine Therapieziele zur Prävention von Atherosklerose sind HDL-C und Triglyzeride – daraus ist eigentlich zu folgern, dass das Non-HDL-C kein Therapieziel sein kann.
Mit Einschränkungen gilt dies auch für das Lipoprotein(a). Letzteres vor allem deshalb, weil außer der Lipidapherese keine effektive Therapie zur Verfügung steht. Diese soll bei Patienten zum Einsatz kommen, die unter maximaler lipidsenkender Therapie eine progrediente Atherosklerose haben und ein Lp(a) von >100mg/dl aufweisen.
Sehr wohl stellen HDL-C, Triglyzeride und Lp(a) jedoch modifizierende Faktoren für das kardiovaskuläre Risiko dar.
Patientenfall 2
Patientin:
-
Weiblich, 64 Jahre, 82kg, 163cm
-
Risikofaktoren: T2D seit 14 Jahren (HbA1c 7,8%), Hypertonie, CKD G3aA2
-
Carotis-Sonografie: unauffällig
Therapien:
-
Es wurden im Laufe der Zeit unterschiedliche Statine verordnet, die Dosierungen sind der Patientin nicht erinnerlich, zuletzt verwendet wurde Atorvastatin 40mg.
-
Statine wurden von der Patientin immer wieder abgesetzt wegen unspezifischer Muskelschmerzen, Magenschmerzen, Schlafstörungen, Kopfschmerzen.
Lipidstatus unbehandelt:
-
LDL-C: 135mg/dl
-
HDL-C: 62mg/dl
-
Triglyzeride: 128mg/dl
-
Gesamtcholesterin: 227mg/dl
Klar ist für den tabellarisch dargestellten Patientenfall einerseits, dass das Ziel für die Patientin ein LDL-Cholesterin <55mg/dl ist. Ebenso klar ist, dass die Unverträglichkeiten der Patientin auf Nebenwirkungen beruhen, die nicht einer typischen statinassoziierten Myopathie entsprechen. Stellt diese Patientin also – mit ihrer Behandlungshistorie – eine Kandidatin für einen PCSK9-Hemmer in Kombination mit Ezetimib dar? Möglicherweise – allerdings ist es gerade bei unspezifischen Nebenwirkungen sinnvoll, über eine sehr niedrige Einstiegsdosierung eventuell doch den Weg in eine Statintherapie zu finden. Der Start bei dieser Patientin war Rosuvastatin 5mg jeden 2. Tag für eine Periode von 6 Wochen. Danach wurde die Dosierung auf 5mg tgl. gesteigert und in weiterer Folge über 5 und 10mg alternierend auf 10mg tgl., damit konnte bei guter Verträglichkeit ein LDL-C von 78mg/dl erreicht werden. Der nächste Schritt wäre nun wohl, die Therapie mit Ezetimib zu ergänzen.
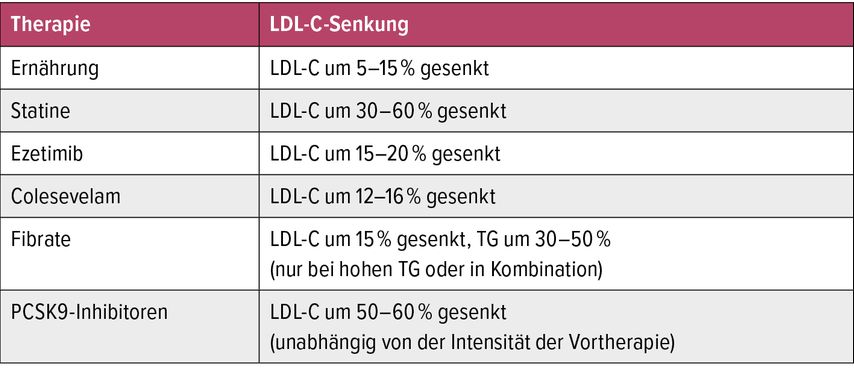
Tabelle 1 stellt übersichtsartig die zu erwartenden Reduktionen des LDL-Cholesterins durch die derzeit verfügbaren Interventionen dar.
In Tabelle 2 finden sich die beiden rezent zugelassenen Substanzen Inclisiran und Bempedoinsäure dargestellt. Beide sind in Europa – und damit auch in Österreich – zugelassen. Eine Erstattung durch die Sozialversicherung ist jedoch aktuell noch nicht gegeben.
Um auf die zuvor vorgestellte Patientin zurückzukommen: Sollte ein höher dosiertes Statin von dieser nicht toleriert werden, wäre natürlich – pro futuro – die zusätzliche Gabe von Bempedoinsäure eine mögliche Ergänzung der Therapie, bevor eine auf PCSK9 zielende Therapie zum Einsatz kommt.
Fazit
PraXiStiPP
Eine „Step down“-Strategie ist in der Umsetzung einfach und effektiv. Zudem vermeidet man, dass auf das Auftitrieren vergessen wird. Die Wahrscheinlichkeit für das Auftreten von Nebenwirkungen ist dabei nur unwesentlich höher als bei einer „Step up“-Strategie.Zusammenfassend könnte man eine moderne Lipidtherapie wie folgt charakterisieren: Statine und Ezetimib stellen das Rückgrat der medikamentösen Behandlung dar. Dabei könnte ein therapeutischer „Step down“-Zugang eher als ein „Step up“-Zugang gewählt werden. Zum Beispiel also Atorvastatin 80mg oder Rosuvastatin 40mg (±Ezetimib) als Startdosis. Unterstützt wird eine solche Vorgangsweise zum Beispiel durch die Prove-It-Studie, in der unter einer Dosierung von 80mg Atorvastatin nur unwesentlich mehr Nebenwirkungen auftraten als unter 40mg Pravastatin. Vermieden werden kann mit einer solchen Strategie auch, dass das Auftitrieren des Statins in den Routinen des Alltags ausbleibt. Eine Dosisreduktion wird nur dann notwendig, wenn dieses Vorgehen Nebenwirkungen zeitigt, welche von den Betroffenen nicht toleriert werden. Aktuell stellen die PCSK9-Hemmer die Erweiterung der lipidsenkenden Therapie dar, falls mit oben geschildertem Vorgehen das Therapieziel nicht erreicht werden kann. In – hoffentlich naher – Zukunft werden Inclisiran und Bempedoinsäure wichtige Erweiterungen der Therapiemöglichkeiten bieten. „The lower the better“ gilt für das LDL-Cholesterin unbestritten – Pathophysiologie, Epidemiologie wie auch klinische Interventionsstudien bestätigen diese Aussage einhellig. Das Erreichen des risikostratifizierten Zieles (Abb. 1) für das LDL-Cholesterin sollte daher unbedingt angestrebt werden.
Abb. 1: Kategorien für das kardiovaskuläre Gesamtrisiko und LDL-C-Ziele (in der Übersetzung der ESC/EAS Pocket Guidelines der Deutschen Gesellschaft für Kardiologie, Version 2019)
Literatur:
1 Mach F et al. for the ESC Scientific Document Group: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). Eur Heart J 2020; 41(1): 111-88
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...