Covid-19 und Post-Covid bei metabolischen Erkrankungen
Autoren:
Dr. Charlotte Steenblock
Prof. Dr. Stefan R. Bornstein
Medizinische Klinik und Poliklinik III
Universitätsklinikum Carl Gustav Carus
Technische Universität Dresden
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Menschen mit metabolischen Krankheiten wie Fettleibigkeit, Bluthochdruck, nichtalkoholischer Fettlebererkrankung und Diabetes haben ein höheres Risiko für schwere Covid-19-Erkrankungen und eine höhere Sterblichkeitsrate als Menschen ohne diese Begleitumstände. Darüber hinaus scheinen Patienten mit diesen Begleiterkrankungen auch häufiger von Post-Covid, SARS-CoV-2-Durchbruchsinfektionen und Reinfektionen betroffen zu sein.
Keypoints
-
Menschen mit Stoffwechselkrankheiten haben ein höheres Risiko für einen schwereren Verlauf einer Covid-19-Infektion und für Post-Covid.
-
Die Mechanismen, die für den Unterschied zwischen Menschen mit und ohne Stoffwechselkrankheiten in Bezug auf Covid-19 und Post-Covid verantwortlich sind, sind noch nicht vollständig geklärt und erfordern in den kommenden Jahren weitere Forschungs- und Folgestudien.
-
Stoffwechselkrankheiten sollten bereits im Kindesalter erkannt und wenn möglich verhindert werden.
Bei bis zu 50% der Menschen, die an Covid-19 starben, waren Stoffwechselerkrankungen wie Diabetes und Fettleibigkeit nachweisbar.1 Diese Krankheiten sind somit einer der Hauptrisikofaktoren für einen schweren oder tödlichen Verlauf. Sie stellen weltweit ein großes Problem dar. Im Jahr 2021 wurde die globale Diabetesprävalenz auf 537 Millionen Menschen geschätzt, und es wird erwartet, dass sie bis 2030 auf 643 Millionen und bis 2045 auf 783 Millionen ansteigt.2 Ein ähnlicher Trend ist bei der Fettleibigkeit zu beobachten. Die WHO schätzt, dass im Jahr 2016 etwa 40% der Weltbevölkerung übergewichtig oder fettleibig waren, und die Zahl steigt weiter an, wobei die Fettleibigkeit, wie bei Diabetes beobachtet, pandemische Ausmaße erreicht.3 Zusätzlich zu den akuten Erkrankungen scheinen Menschen mit Stoffwechselerkrankungen anfälliger für Post-Covid, Impfdurchbruchsinfektionen und Reinfektionen zu sein.
Stoffwechselerkrankungen – erhöhtes Risiko für schweren Infektionsverlauf
Patienten mit metabolischen Krankheiten weisen häufig eine chronische subklinische Entzündung niedrigen Grades auf. Dies führt zu einer Abnahme der entzündungshemmenden Zytokine und einer höheren Expression der entzündungsfördernden Zytokine TNF-α, IL-6 und IL-1β. Die Synergie zwischen Covid-19 und Stoffwechselerkrankungen kann diese Entzündungsreaktion weiter verstärken und zu einer kritischen Erkrankung beitragen.4
Pathophysiologisch können die entsprechenden Organe, wie z.B. die Bauchspeicheldrüse, entweder direkt oder indirekt durch die Virusinfektion geschädigt werden. Wir und andere haben gezeigt, dass SARS-CoV-2 in der Lage ist, die Insulin-produzierenden β-Zellen der Bauchspeicheldrüse direkt zu infizieren.5–8 Darüber hinaus haben wir eine Infiltration mit Immunzellen und Anzeichen einer bestimmten Form des Zelltodes, die sogenannte Nekroptose, in der Bauchspeicheldrüse von Covid-19-Patienten beobachtet.7,8 Dies könnte bedeuten, dass eine β-Zell-Infektion mit SARS-CoV-2 entweder zu einer direkten oder indirekten Beeinträchtigung der β-Zell-Funktionen führen kann. Diese Ergebnisse wurden in einer aktuellen Studie der US-amerikanischen Centers for Disease Control and Prevention (CDC) bestätigt, in der das Risiko für neu diagnostizierten Diabetes bei Jugendlichen im Vergleich zu Jugendlichen ohne eine Infektion mit SARS-CoV-2 oder mit anderen Infektionen der Atemwege auf mehr als das Doppelte geschätzt wurde.9 Eine ähnliche Studie mit 600055 Teilnehmern zeigte ein erhöhtes Risiko für einen neu auftretenden Typ-2-Diabetes nach Covid-19. Dieses Risiko war nach mittelschwerem/schwerem Covid-19 höher als nach leichten Symptomen.10
Bei Patienten mit Covid-19 wurden häufig neu auftretende Komplikationen bei vorbestehendem Diabetes beobachtet.11 Daten des Deutschen Diabetes-Prospektiv-Follow-up-Registers (DPV), einem bundesweiten Register mit einer Abdeckung von mehr als 90% der pädiatrischen Patienten mit Typ-1-Diabetes, zeigen einen signifikanten Anstieg der diabetischen Ketoazidose und der schweren Ketoazidose bei Diabetesdiagnostik insbesondere bei Kindern unter 6 Jahren während der Covid-19-Pandemie.12 Bemerkenswert ist, dass indirekte Effekte wie Veränderungen im Verhalten der Eltern und der Zugang zur Gesundheitsversorgung ebenfalls einen Einfluss auf die Zunahme des neu aufgetretenen Typ-1-Diabetes bei Kindern gehabt haben könnten.13 Dennoch häufen sich Hinweise darauf, dass Covid-19 eine Ursache oder ein Auslöser von neu auftretendem Diabetes ist.14 Auch bei Erwachsenen wurde gezeigt, dass sich in einzelnen Fällen ein neu aufgetretener Diabetes entwickelte, und bei ca. 10% der Patienten wurde eine Verschlechterung der Blutzuckerkontrolle dokumentiert.15 Ob dieser Zustand dauerhaft oder vorübergehend ist, untersuchen wir derzeit systematisch in einem internationalen Register, CoviDIAB.16
Post-Covid und Diabetes
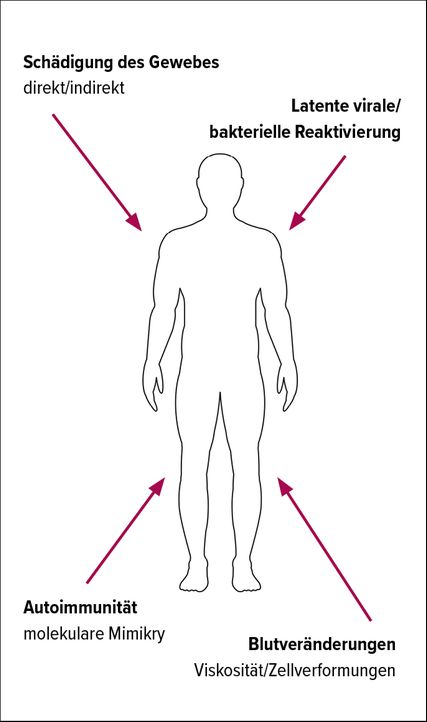
Postakute Folgeerscheinungen von SARS-CoV-2, auch bekannt als Post-Covid-Syndrom oder Long Covid, sind nach den neuesten Leitlinien der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) definiert als Fortbestehen der oder Auftreten neuer Symptome nach akuter Covid-19-Infektion für mehr als 4 Wochen nach dem ersten PCR-Test. Post-Covid ist definiert als Persistenz der Symptome für mehr als 12 Wochen.17 Zu den Symptomen gehören anhaltende Müdigkeit, diffuse Myalgien, depressive Symptome, nicht erholsamer Schlaf, Störungen des Immunsystems, des hämatologischen, pulmonalen, kardiovaskulären, gastrointestinalen, hepatischen, renalen, skelettmuskulären und nervösen Systems sowie Depressionen und Angstzustände.18 Darüber hinaus zeigen immer mehr Studien Stoffwechselanomalien wie Dyslipidämie und kardiovaskuläre Erkrankungen sowie Hinweise auf einen abnormen Glukosestoffwechsel mit Insulinresistenz und Hyperglykämie sowie Diabetes nach einer Infektion mit SARS-CoV-2.19,20 Die genauen molekularen Mechanismen, die den Post-Covid-Symptomen zugrunde liegen, sind noch nicht klar, aber höchstwahrscheinlich sind sie sehr heterogen (Abb. 1). Sie könnten direkte oder indirekte Folgen durch die Infektion mit SARS-CoV-2 verursachen.21 Weitere Erklärungen für Post-Covid-Symptome könnten in der Autoimmunität aufgrund der Ausrichtung von Selbstantigenen infolge einer Beeinträchtigung der regulatorischen T-Zell-Reaktion oder in molekularer Mimikry liegen. Ein weiterer vorgeschlagener Mechanismus für anhaltende Symptome ist die Reaktivierung latenter Viren im Körper.22 Auch rheologische Anomalien, wie Blutviskosität und Verformungen der roten Blutkörperchen, wurden durch eine Covid-19-Infektion verursacht.23,24 Die verschiedenen Prozesse schließen sich nicht gegenseitig aus und können auch in Kombination auftreten.22
Es ist zu beachten, dass neben Infektion und Entzündung als Auslöser von Stoffwechselstörungen auch die Verabreichung von Steroiden, insbesondere Glukokortikoiden, eine Rolle bei der Entwicklung von Stoffwechselstörungen in der Post-Covid-Phase spielen kann. Fast alle Patienten mit einem schweren Verlauf von Covid-19 erhalten Glukokortikoide in Form von Dexamethason oder Hydrocortison, und mehrere Patienten mit Langzeitschäden des Lungenparenchyms erhalten weiterhinGlukokortikoide über einen längeren Zeitraum.25 Daher sind bei diesen Patienten eine steroidbedingte Verschlechterung des Stoffwechsels und ein steroidbedingter Diabetes nicht überraschend. Wenn die Verabreichung von Steroiden nach mehrwöchiger intensiver Anwendung abrupt abgesetzt wird, führt dies gelegentlich zu einer steroidinduzierten iatrogenen Nebenniereninsuffizienz. Bei einer schlecht kontrollierten und unsachgemäß ausschleichenden Glukokortikoidtherapie wird eine langfristige Unterdrückung der Hypothalamus-Hypophysen-Nebennieren-Achse angenommen. Dies kann zu Symptomen führen, die denen von Post-Covid ähneln, wie extreme Müdigkeit, Erschöpfung, Blutdruckdysregulation und Depression.26,27
Durchbruchsinfektionen & Reinfektionen
Praxistipp
Durch das hohe Risiko für einen schweren Verlauf einer Covid-19-Infektion bei Patienten mit Stoffwechselerkrankungen können Strategien im Patientengespräch entwickelt werden, um eine angemessene Post-Covid-Behandlung zu gewährleisten.Die Zahl der Durchbruchsinfektionen und Reinfektionen mit SARS-CoV-2 ist trotz Vollimpfung sehr hoch. Diese Patienten, die infiziert sind, obwohl sie vollständig geimpft sind oder schon infiziert waren, zeigen meist leichte Symptome. Die geimpften Patienten, die doch schwere Covid-19-Symptome entwickeln, sind jedoch häufig ältere Menschen und leiden häufig an Vorerkrankungen wie Bluthochdruck, Diabetes, Herzinsuffizienz und chronischer Nierenerkrankung.28–30 Angesichts der Tatsache, dass Patienten mit Diabetes und Stoffwechselerkrankungen erneut die anfälligste Gruppe zu sein scheinen und am anfälligsten für schwere Symptome trotz Impfung sind, muss auf die Notwendigkeit einer angemessenen Kontrolle des Blutzuckers und des Blutdrucks bei unserer älteren Bevölkerung auch nach einem erfolgreichen Impfprogramm mit hoher Priorität hingewiesen werden.
Fazit für die Zukunft
Die Pandemie hat Menschen mit Stoffwechselerkrankungen, eine Gruppe mit einem hohen Risiko für eine schwere Covid-19-Infektion, vor einzigartige Herausforderungen gestellt. Die Bedeutung von Sport und gesunder Ernährung für Menschen mit Diabetes zur Optimierung ihres Diabetesmanagements wird daher immer stärker betont. Darüber hinaus ist es wichtig, Strategien für eine angemessene Behandlung zu entwickeln, sowohlmedizinisch als auch psychologisch. Um den Teufelskreis aus der übertragbaren Covid-19-Infektion einerseits und den nicht übertragbaren Stoffwechselerkrankungen andererseits weiter zu verstehen, bedarf es dringend der Erforschung der genauen Ursachen und Mechanismen der Pathogenese und der pathologischen Elemente, um rationale präventive bzw. therapeutische Lösungen zu finden.
Literatur:
1 Thakur B et al.: A systematic review and meta-analysis of geographic differences in comorbidities and associated severity and mortality among individuals with Covid-19. Sci Rep 2021; 11(1): 8562 2 International Diabetes Federation: IDF Diabetes Atlas. https://diabetesatlas.org ; zuletzt aufgerufen am 21.10.2022 3 WHO: Obesity and overweight. https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight ; zuletzt aufgerufen am 21.10.2022 4 Bornstein SR et al.: Consequences of the Covid-19 pandemic for patients with metabolic diseases. Nat Metab 2021; 3(3): 289-92 5 Muller JA et al.: SARS-CoV-2 infects and replicates in cells of the human endocrine and exocrine pancreas. Nat Metab 2021; 3(2): 149-65 6 Qadir MMF et al.: SARS-CoV-2 infection of the pancreas promotes thrombofibrosis and is associated with new-onset diabetes. JCI Insight 2021; 6(15): e151551 7 Steenblock C et al.: Viral infiltration of pancreatic islets in patients with Covid-19. Nat Commun 2021; 12(1): 3534 8 Zinserling VA et al.: Stillborn child with diffuse SARS-CoV-2 viral infection of multiple organs. IDCases 2021; 26: e01328 9 Barrett CE et al.: Risk for newly diagnosed diabetes >30 days after SARS-CoV-2 infection among persons aged <18 years - United States, March 1, 2020-June 28, 2021. MMWR Morb Mortal Wkly Rep 2022; 14: 71(2); 59-65 10 Birabaharan M et al.: Risk of new-onset type 2 diabetes in 600055 people after Covid-19: a cohort study. Diabetes Obes Metab 2022; 24(6): 1176-9 11 Steenblock C et al.: Covid-19 and metabolic disease: mechanisms and clinical management. Lancet Diabetes Endocrinol 2021; 9(11): 786-98 12 Kamrath C et al.: Ketoacidosis in children and adolescents with newly diagnosed type 1 diabetes during the Covid-19 pandemic in Germany. JAMA 2020; 324(8): 801-4 13 Salmi H et al.: New-onset type 1 diabetes in Finnish children during the Covid-19 pandemic. Arch Dis Child 2022; 107(2): 180-5 14 Khunti K et al.: Covid-19, hyperglycemia, and new-onset diabetes. Diabetes Care 2021; 44(12): 2645-55 15 Maestre-Muniz MM et al.: Long-term outcomes of patients with coronavirus disease 2019 at one year after hospital discharge. J Clin Med 2021; 10(13): 2945 16 Rubino F et al.: New-onset diabetes in Covid-19. N Engl J Med 2020; 383(8): 789-90 17 Koczulla AR et al.: AWMF-S1-Leitlinie Long/Post-COVID. https://www.awmf.org/uploads/tx_szleitlinien/020-027l_S1_Post_COVID_Long_COVID_2022-08.pdf ; zuletzt aufgerufen am 21.10.2022 18 Huang L et al.: Health outcomes in people 2 years after surviving hospitalisation with Covid-19: a longitudinal cohort study. Lancet Respir Med 2022; 10(9): 863-76 19 Pavli A et al.: Post-Covid syndrome: incidence, clinical spectrum, and challenges for primary healthcare professionals. Arch Med Res 2021; 52(6); 575-81 20 Tabacof L et al.: Post-acute Covid-19 syndrome negatively impacts physical function, cognitive function, health-related quality of life, and participation. Am J Phys Med Rehabil 2022; 101(1): 48-52 21 Bornstein SR et al.: Long-Covid, metabolic and endocrine disease. Horm Metab Res 2022; 54(8): 562-6 22 Choutka J et al.: Unexplained post-acute infection syndromes. Nat Med 2022; 28(5): 911-23 23 Joob B, Wiwanitkit V: Blood viscosity of Covid-19 patient: a preliminary report. Am J Blood Res 2021; 11(1): 93-5 24 Kubánková M et al.: Physical phenotype of blood cells is altered in Covid-19. Biophys J 2021; 120(14): 2838-47 25 Steenblock C et al.: Obesity and Covid-19: What are the consequences? Horm Metab Res 2022; 54(8): 496-502 26 Kanczkowski W et al.: Is there a role for the adrenal glands in long Covid? Nat Rev Endocrinol 2022; 18(8): 451-2 27 Steenblock C et al.: The interface of Covid-19, diabetes, and depression. Discov Ment Health 2022; 2(1): 5 28 Brosh-Nissimov T et al.: BNT162b2 vaccine breakthrough: clinical characteristics of 152 fully vaccinated hospitalized COVID-19 patients in Israel. Clin Microbiol Infect 2021; 27(11): 1652-7 29 Juthani PV et al.: Hospitalisation among vaccine breakthrough Covid-19 infections. Lancet Infect Dis 2021; 21(11): 1485-6 30 Marfella R et al.: Glycaemic control is associated with SARS-CoV-2 breakthrough infections in vaccinated patients with type 2 diabetes. Nat Commun 2022; 13(1): 2318
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...