Neue Hoffnungsträger für Patienten mit Epidermolysis bullosa (EB)?
Bericht:
Dr. med. Susanne Kammerer
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Zwei Wundgels mit innovativer Ausrichtung zielen darauf ab, die Versorgung von Patienten mit Epidermolysis bullosa (EB) zu unterstützen. Darunter befinden sich auch die erste lokale, redosierbare Gentherapie für eine Hauterkrankung überhaupt, sowie ein Wundgel, welches sich bei EB bewährt hat.
Die genetisch bedingte Hauterkrankung Epidermolysis bullosa, umgangssprachlich auch als Schmetterlingskrankheit bezeichnet, ist durch eine extrem verletzliche Haut charakterisiert, was auf Mutationen in Strukturproteinen zurückzuführen ist.
EB zählt zu den sogenannten seltenen Krankheiten («rare diseases»), die Prävalenz weltweit beträgt 1:17000. In Österreich leben rund 500 Menschen mit EB. Pro Jahr werden in Österreichmehrere «Schmetterlingskinder» geboren.1 In Deutschland beträgt die Inzidenz beispielsweise ca.1:25000 Geburten.
Wesentlich für das Management der EB-Patienten ist die Wundversorgung. Hier wurde 2023 von den amerikanischen Zulassungsbehörden im Eilverfahren mit Beremagene Geperpavec (B-VEC) die erste lokale Gentherapie für die Behandlung der dystrophischen EB (DEB) zugelassen.2 Die Ursache für DEB ist eine Mutation im Kollagen-Gen COL7A1, das eine der beiden Hauptkomponenten des Bindegewebes darstellt. In gesunder Haut fügen sich Kollagenproteine zu Fibrillen zusammen, die die Epidermis mit der darunterliegenden Dermis verbinden. Fehlt COL7A1-Kollagen, lösen sich die Hautschichten ab, und es entstehen die typischen schmerzhaften und beeinträchtigenden Blasen und Wunden.
Bei der B-VEC-Gentherapie werden funktionierende Kopien des COL7A1-Gens mithilfe eines Herpesvektors in die Hautzellen verbracht und so wird die Wiederherstellung des C7-Proteins unterstützt. Auf diese Weise kann bei wiederholter Applikation die Integrität der Haut wiederhergestellt werden. Die Gentherapie wurde modifiziert, sodass sich das Herpesvirus nur in den betroffenen Hautzellen replizieren kann. Das Gel kann die intakte Haut nicht durchdringen und wird daher beim Verbandswechsel in kleinen Tröpfchen über das Wundareal verteilt.
Wirksamkeit und Sicherheit
Die Wirksamkeit und Sicherheit dieser innovativen Therapie wurden in der Phase-II-Studie GEM-1/2 und der Phase-III-Studie GEM-3 evaluiert.3 In der GEM-III-Studie wurden 31 DEB-Patienten eingeschlossen und jeweils zwei Wunden ähnlicher Grösse ausgewählt, von denen eine mit der Gentherapie und die andere mit einem Placebo behandelt wurden. Die Applikation des Gels einmal wöchentlich führte zu einer vollständigen Abheilung von 67% der Wunden nach sechs Monaten im Vergleich zu 22% der mit dem Placebo behandelten Wunden (p= 0,002; 2). Nach Ansicht von Studienleiter Prof. Peter Marinkovich, Stanford University School of Medicine (USA), könnte diese Therapie auch bei anderen dermalen Erkrankungen mit Barrieredefekten zum Einsatz kommen.
Verbandswechsel & Schmerzen
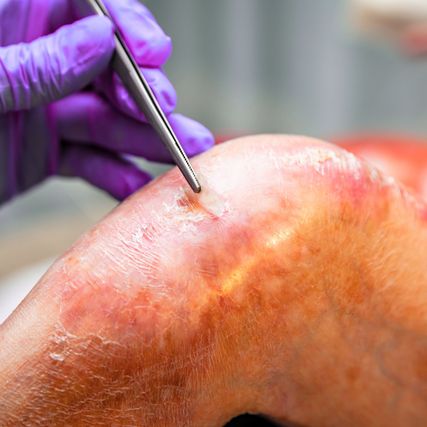
Abb. 1: Entfernung von Schorf und Schlamm aus dem Knie bei einem EB-Patienten
Auch ein weiteres Wundgel, Oleogel-S10, hat sich bei EB bewährt. Seine Wirkung beruht auf einem antiinflammatorisch wirksamen Birkenrindenextrakt. Eine kürzlich vorgestellte Post-hoc-Analyse der EASE-Studie zeigte, dass die Anwendung dieses Wundgels bewirkt, dass Verbände weniger häufig gewechselt werden müssen. In der Analyse wurden die Auswirkungen der Behandlung auf die am schlimmsten betroffenen Patienten bewertet, d. h. auf diejenigen, die zu Beginn der Studie täglicheinenVerbandswechsel benötigten.6 Die Analyse umfasste 46 Teilnehmer, die Oleogel-S10 erhielten, und 53 Teilnehmer, die das Kontrollgel erhielten. «Bei dem Kontrollgel gab es keine Veränderung bei den täglichen Verbandswechseln, während in der anderen Gruppe die Zahl derjenigen zunahm, die keine täglichen Wechsel benötigten, und sich an Tag 45, 60 und 90 signifikant von der Kontrollgruppe unterschied», so Prof. Dimitra Kiritsi von der Abteilung für Dermatologie am Medizinischen Zentrum der Universität Freiburg. An Tag 90 war bei 35,6% in der Interventionsgruppe ein geringerer Bedarf an täglichen Verbandswechseln zu verzeichnen, im Vergleich zu 10,6 % in der Kontrollgruppe.
Prof. Kiritsi betonte, dass dieser Unterschied nicht nur für die Patienten, sondern auch für deren Familie oder Pflegepersonal einen relevanten klinischen Nutzen darstellt. Im Vergleich zu historischen Daten6betrug die geschätzte Zeitersparnis beim Verbandswechsel pro Woche für die Patienten in dieser Kohorte 10,9 Stunden in der Interventionsgruppe (6,6 Stunden für jeden Patienten und 4,4 Stunden für die Pflegekraft) gegenüber 4,0 Stunden bei denjenigen, die das Kontrollgel anwandten. Die schmerzhaften Verbandswechsel sind sowohl für die Patienten selbst als auch für ihre Familie bzw. Versorger eine Herausforderung.
Schon in der randomisierten, doppelblinden, Vehikel-kontrollierten Phase-III-Studie EASE hatte die Verwendung dieses Wundgels zur Folge, dass ein signifikant höherer Anteil von Patienten einen Wundverschluss der Zielwunde innerhalb von 45 Tagen erreichte:5 Dies gelang 41,3% der Patienten, bei denen das Wundgel verwendet wurde, im Vergleich zu 28,9% im Vehikel-Arm (relatives Risiko: 1,44; p=0,01). In der Schweiz ist Oleogel-S10 aktuell noch nicht für die Behandlung der EB zugelassen.
Quelle:
EADV-Kongress, 11. bis 14. Oktober 2023, Berlin
Literatur
1 Feichtlbauer E: Herausforderungen in der Wundbehandlung in Bezugnahme auf Epidermolysis bullosa. DEBRA 2015 2 Marinkovich MP: Präsentation PLA-01. EADV-Kongress, 11. bis 14. Oktober2023, Berlin 3 Guide SV et al.: N Engl J Med 2022;387:2211-9 4 Kiritsi D: Präsentation D3T01.3H.EADV-Kongress, 11. bis 14. Oktober 2023, Berlin5 Bruckner AL et al.: Orphanet J Rare Dis 2020;15:1 6 Kern JSet al.: Br J Dermatol 2023:188:12-2
Das könnte Sie auch interessieren:
Tägliche Tablette gegen Psoriasis
Die US-Arzneimittelbehörde FDA hat mit Icotrokinra ein orales Medikament gegen Schuppenflechte zugelassen, welches die Rezeptoren für Interleukin-23 (IL-23) hemmt. Eine EU-Zulassung ...
Aminosäuren – Booster für die Wundheilung?
Für den Wundheilungsprozess ist je nach Heilungsprozess die richtige Kombination aus Kohlenhydraten, Fetten und Proteinen sowie aus Mineralien, Spurenelementen und Vitaminen essenziell. ...
Ein haariger Fall mit irreversiblen Folgen
Bestimmte Formen von Alopezie scheinen in jüngster Zeit explosionsartig zuzunehmen, wobei die genauen Ursachen bislang noch nicht vollständig geklärt sind. Handelt es sich dabei um eine ...