©
Getty Images/iStockphoto
Revisionsoperationen nach Cut-out: Klingenwechsel oder endoprothetische Versorgung
Jatros
Autor:
Dr. Michael Tiefenböck
Unfallkrankenhaus Lorenz Böhler, Wien E-Mail: michael.tiefenboeck@auva.at
Autor:
Dr. Benno Zifko
Unfallkrankenhaus Lorenz Böhler, Wien
30
Min. Lesezeit
17.11.2016
Weiterempfehlen
<p class="article-intro">Pertrochantäre Femurfrakturen zählen zu den häufigsten alterstypischen Verletzungen. Therapie der Wahl ist die Nagelung oder die Stabilisierung mit dynamischer Hüftschraube. Trotz standardisierter Verfahren liegt die Komplikationsrate zwischen 5 und 32 % , das Cut-out-Phänomen stellt hierbei die größte Gruppe dar. In der Literatur werden zur Behandlung unterschiedliche operative Verfahren mit teils unterschiedlichen Ergebnissen beschrieben. </p>
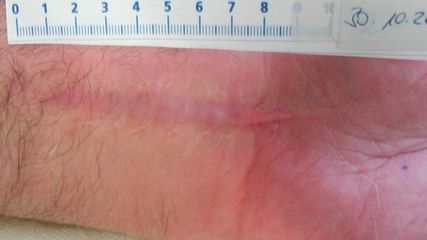
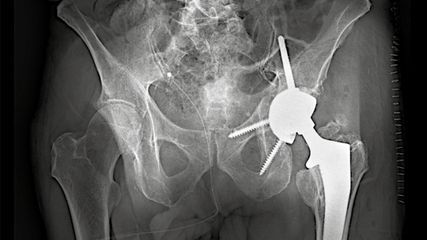
<p class="article-content"><div id="keypoints"> <h2>Keypoints</h2> <ul> <li>90 % aller Hüftfrakturen ereignen sich bei älteren Patienten (>65a) mit Osteoporose.</li> <li>Cutting-out macht eine Folgeoperation erforderlich.</li> <li>Sowohl gelenkserhaltende Verfahren (Klingenwechsel mit zusätzlicher Zementaugmentation bzw. erneute Nagelung) als auch der prothetische Ersatz stehen als Behandlungsmethoden zur Verfügung.</li> <li>In unserer Studie war derKlingenwechsel nur bei einem Drittel der Patienten erfolgreich.</li> <li>Der prothetischen Versorgung sollte der Vorzug gegeben werden.</li> </ul> </div> <p>Laut Studien ereignen sich 90 % aller Hüftfrakturen bei älteren Patienten (>65a) mit Osteoporose.<sup>1</sup> Während beim jungen Patienten meist ein Hochenergietrauma als Ursache erhoben werden kann, zählt der proximale Femur des älteren Patienten zu den Prädilektionsorten für osteoporotische Frakturen.<sup>2</sup> Pertrochantäre Femurfrakturen sind mit einer Inzidenz von 966/100.000 bei über 65-Jährigen sehr häufig.<sup>3</sup> Während wissenschaftlicher Konsens über die Behandlung von Schenkelhalsfrakturen besteht, wird die optimale Behandlung pertrochantärer Frakturen noch immer kontrovers diskutiert.<sup>4</sup> Bezugnehmend auf eine aktuelle Studie sind die 1-Jahres-Mortalität sowie die Komplikationsrate trochantärer Femurfrakturen, verglichen mit Schenkelhalsfrakturen, beträchtlich höher.<sup>5</sup> <br /> Je nach Frakturtyp stehen sowohl intramedulläre Implantate (Marknagel) als auch extramedulläre Implantate (z.B. dynamische Hüftschraube) zur Verfügung. Die Anwendung von intramedullären Implantaten hat sich für die Therapie instabiler trochantärer Frakturen etabliert.<sup>1</sup> Ein Alternativverfahren bei fortgeschrittenem Alter und schlechter Knochenqualität stellt der künstliche Gelenk­ersatz dar.<sup>6</sup> <br /> Die Rate der Implantatversager bei pertrochantären Frakturen liegt gemäß Literatur zwischen 5 und 32 % . Als häufigste Komplikation wird mit 5–15 % das Cutting-out-Phänomen beschrieben, dennoch handelt es sich in Relation zur Gesamtzahl der durchgeführten Opera­­­t­ionen um eine seltene Komplikation.<sup>2, 7, 8</sup> <br /> In der Literatur werden gelenkserhaltende Verfahren mit Klingenwechsel, zusätzlicher Zement­augmentation bzw. erneuter Nagelung sowie die Konversion auf eine Prothese als mögliche Behandlungsmethoden bei Komplikationen beschrieben.<sup>9–11</sup><br />Gelenkserhaltende Operationen gestalten sich aufgrund der verminderten Knochensubstanz im Hüftkopf nach Klingenentfernung schwierig.<sup>12</sup> In manchen Fällen kann einem gelenkserhaltenden, weniger invasiven Verfahren aufgrund eines altersbedingt intakten Hüftgelenks bzw. erhöhten perioperativen Risikos jedoch der Vorzug gegeben werden. <br />Der Verfahrenswechsel auf eine Prothese gestaltet sich ebenfalls oftmals schwierig und ist komplikationsträchtig; laut Studien steigt nach sekundärem Ersatz das Risiko für Infektionen, periprothetische Frakturen, Luxationen sowie Implantatversagen an.<sup>13, 14 </sup>Vor allem die Instabilität im Sinne einer postoperativen Luxation nach sekundärem Wechsel tritt oft auf; die Häufigkeit wird in Studien mit bis zu 20 % beziffert.<sup><sup>14, 15</sup> </sup></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2016_Jatros_Ortho_1606_Weblinks_s36.jpg" alt="Abb. 1" width="1024" height="868" /></p> <h2>Material und Methoden</h2> <p>In der vorliegenden Studie soll eine Komplikationsanalyse Klingen-/Schraubenwechsel versus Endoprothese nach fehlgeschlagener Osteosynthese am proximalen Femur erfolgen. Die Studie wurde als monozentrische, retrospektive Studie im Unfallkrankenhaus Lorenz Böhler, Wien, durchgeführt. Zur Datengewinnung wurden Krankengeschichten, Ambulanzberichte, OP-Berichte, Arztbriefe und radiologische Bilder herangezogen. Es wurden alle Patienten gescreent, welche im Zeitraum von Jänner 2010 bis Dezember 2015 mit der Diagnose einer pertrochantären Fraktur primär osteosynthetisch versorgt worden waren. Eingeschlossen wurden jene Patienten, die aufgrund eines Cutting-out-Phänomens einen Klingen-/Schraubenwechsel bzw. endoprothetischen Ersatz erhielten. Die Klassifikation der Frakturen erfolgte anhand der AO-Klassifikation. <br /> Innerhalb des festgelegten Zeitraums wurden 595 Patienten mit einer pertrochantären Femurfraktur primär osteosynthetisch versorgt (261 PFN, 161 ZNN, 110 DHS, 63 TFN). Das durchschnittliche Follow-up lag bei 9 Monaten (±8). In 18 Fällen kam es zu einem operationswürdigen Cutting-out. Die Gruppe untergliederte sich in 3 Patienten mit dynamischer Hüftschraube und 15 Patienten mit Femurnagelversorgung (6 PFNA, 9 ZNN). Bei 4 Patienten konnte bei Durchsicht der Röntgenbilder eine Wanderung der eingebrachten Klinge und somit ein „Beinahe-Cut-out“ festgestellt werden. In keinem Fall war bis dato trotz engmaschiger Kontrolle eine Folgeoperation notwendig. In 8 von 18 Fällen erfolgte während des stationären Aufenthalts eine Knochendichtemessung mit der DEXA-Methode. Die Messung erfolgte am „gesunden“ Schenkelhals sowie an der Lendenwirbelsäule.<br />Das Durchschnittsalter betrug 78 (70–97) Jahre. Die Geschlechtsverteilung war wie folgt: 12 Frauen und 6 Männer.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2016_Jatros_Ortho_1606_Weblinks_s37_1.jpg" alt="Abb. 2a" width="1417" height="793" /></p> <h2>Ergebnisse</h2> <p>Es fanden sich 3 Typ-A1-, 10 Typ-A2- und 5 Typ-A3-Frakturen. Es überwog mit 15 Fällen der Anteil an instabilen Frakturen (AO A2.1–A3.3) im Vergleich zu 3 stabilen Frakturen. Die osteosynthetische Versorgung nach A1- und A2-Frakturen erfolgte sowohl durch dynamische Hüftschrauben als auch durch Femurnägel. A3-Frakturen wurden ausschließlich mittels Marknagel stabilisiert.</p> <h2>Cut-out</h2> <p>Das Cutting-out-Phänomen trat in 18 Fällen auf, in 9 Fällen kam es zu einer Wanderung der Klinge/Schraube nach zentral. Bei allen anderen 9 Fällen war ein Cut-out nach kranial sichtbar. Eine Wanderung der Klinge nach kranial konnte bei 2 stabilen und 7 instabilen Frakturen beobachtet werden. Ein zentrales Cut-out ereignete sich bei 8 instabilen und 1 stabilen Fraktur. Ein zentrales Cut-out ereignete sich in jedem Fall bei instabilen, ungenügend reponierten Frakturen.<br />Das Cutting-out-Phänomen trat im Mittel nach 85 Tagen auf (Minimum 7 Tage, Maximum 458 Tage). Die Operationszeit bei prothetischem Ersatz lag im Mittel bei 108 Minuten, jene bei Klingen-/Schraubenwechsel bei 37 Minuten. Die durchschnittliche Aufenthaltsdauer lag bei 42 Tagen. Die Aufenthaltsdauer nach endoprothetischer Versorgung belief sich im Mittel auf 38 Tage und war somit im Schnitt um 4 Tage länger als jene nach Klingen-/Schraubenwechsel (34 Tage). Jedoch waren in 3 Fällen nach Klingen-/Schraubenwechsel weitere stationäre Aufenthalte notwendig.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2016_Jatros_Ortho_1606_Weblinks_s37_2.jpg" alt="Abb. 2b" width="1025" height="867" /></p> <h2>Knochendichtemessung</h2> <p>Die Ergebnisse der Knochendichtemessung zeigten in allen Fällen eine Verminderung des Knochenmineralgehalts mit erhöhtem Frakturrisiko. Bei 6 Patienten lag der gemessene T-Wert zwischen –1 und –2,5 und entsprach einer Osteopenie. In 2 Fällen lag eine Osteoporose vor (T-Wert <–2,5). Bei einem Patienten war bereits präoperativ eine Osteoporose bekannt.</p> <h2>Prothesenversorgung</h2> <p>In 10 Fällen erfolgte nach Cutting-out primär die Versorgung mit einer Prothese (6 Hemiprothesen, 4 Totalendoprothesen). 9 dieser Fälle wurden an unserer Abteilung versorgt, ein Patient wünschte eine auswärtige endoprothetische Versorgung. Von diesen 10 Fällen wurden 3 Frakturen primär mit einer dynamischen Hüftschraube versorgt, die anderen Frakturen mittels eines Femurnagels. In 9 von 10 Fällen konnte eine Wanderung der Klinge nach kranial als Ursache für das Cutting-out erhoben werden.</p> <h2>Klingen-/Schraubenwechsel</h2> <p>Der Klingen-/Schraubenwechsel wurde in 6 Fällen durchgeführt, es zeigte sich in allen Fällen ein zentrales Cut-out der Klinge/Schraube. In keinem einzigen Fall erfolgte beim Klingen-/Schraubenwechsel eine zusätzliche Zementaugmentation.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2016_Jatros_Ortho_1606_Weblinks_s38.jpg" alt="Tab. 1" width="2150" height="821" /></p> <h2>Girdlestone</h2> <p>In 2 Fällen konnte primär kein Verfahrenswechsel durchgeführt werden, in beiden Fällen wurde eine Girdlestone-Situation hergestellt. In einem Fall bestand der Verdacht eines chronischen Infekts, beim anderen Patienten ließen der schlechte Allgemeinzustand sowie eine fragliche Mitbeteiligung der Gefäße keine Osteosynthese zu. Bis dato wurden beide Girdlestone-Situationen belassen, es wurde kein Osteosynthesematerial implantiert. Bei 2 weiteren Patienten musste sekundär nach Klingen-/Schraubenwechsel, bei bestehendem Verdacht auf eine Infektion, die Indikation für eine Girdlestone-Hüfte gestellt werden.</p> <h2>Komplikationen</h2> <p>In 4 von 18 Fällen waren im Verlauf weitere Revisionsoperationen notwendig, ausschließlich nach Klingen-/Schraubenwechsel. In einem Fall kam es nach Schraubenwechsel zu einem neuerlichen Cut-out der gewechselten Schraube. Das neuerliche Cut-out erforderte einen Wechsel auf einen langen Nagel, womit die Fraktur zur Ausheilung gelangte. Nach Klingen- bzw. Schraubenwechsel kam es bei 3 von 6 Patienten postoperativ zu einer Infektion. In 2 von 3 Fällen musste im weiteren Verlauf das implantierte Osteosynthesematerial komplett entfernt und eine Girdlestone-Situation hergestellt werden. Davon konnte im weiteren Verlauf bei einem Patienten ein „infektfreier“ Zustand erreicht werden und nach 5 Monaten ein endoprothetischer Ersatz erfolgen. Im 3. Fall konnte das eingebrachte Osteosynthesematerial belassen werden, es erfolgten jedoch mehrere Wundrevisionen mit Wunddébridement, Spülung und Fistelexstirpation, womit letztendlich die Infektion beherrscht werden konnte und die Fraktur ausheilte.<br />Nach Materialentfernung und Implantation einer Prothese konnte in einem Fall intraoperativ eine Schaftsprengung detektiert werden. Es erfolgte in derselben Sitzung eine zusätzliche Stabilisierung mit Drahtcerclagen.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2016_Jatros_Ortho_1606_Weblinks_s40.jpg" alt="Abb. 3" width="1417" height="1230" /></p> <h2>Diskussion</h2> <p>Es existieren nur wenige Studien mit meist kleiner Fallzahl, welche sich mit der Behandlung des Cut-out-Phänomens beschäftigen. Die Komplikationsrate aller von uns primär osteosynthetisch versorgten pertrochantären Frakturen lag bei 9,4 % und entsprach somit den Literaturangaben, welche zwischen 5 und 32 % variieren.<sup>15</sup> Die Cut-out-Rate, gemessen an allen operationswürdigen Komplikationen, lag bei 46 % . Eine Wanderung der Klinge/Schraube nach zentral konnte in 9 von 15 instabilen Frakturen (AO A2.1–A3.3) festgestellt werden, bedingt durch ein vermehrtes Implantatschwingen bei nicht reponierten Frakturen. Das Schwingen führt zu einer Wanderung der Schenkelhalsklinge/-schraube nach zentral. Als Ursache für kraniales Cut-out wird in der Literatur eine falsche Positionierung der Klinge/Schraube im Femurkopf, bedingt durch einen zu großen TAD („tip-apex distance“), beschrieben.<sup>16</sup> Mangelnde Knochenqualität wird ebenfalls als Risikofaktor für das Auftreten eines Cut-outs beschrieben. In unserer Studie konnte bei allen durchgeführten DEXA-Messungen eine verminderte Knochendichte erhoben werden,<sup>17</sup> davon aber in nur 3 Fällen eine echte Osteoporose mit einem T-Wert unter –2,5. Dies weist auf eine mechanische Ursache (falsche SH-Implantatlage, mangelhafte Reposition) für das Cut-out hin.<br />Der Klingen- bzw. Schraubenwechsel erforderte in 4 von 6 Fällen zumindest eine weitere chirurgische Intervention. Dies entspricht einer Revisionsrate von zwei Dritteln. In einem Fall kam es nach Schraubenwechsel zu einem neuerlichen Cut-out. Die Infektionsrate nach Klingen-/Schraubenwechsel mit notwendiger Revision lag bei 3 von 6. Brunner et al beschreiben in einer rezenten Studie ebenfalls eine Versagensrate von 50 % nach Klingenwechsel, mit zahlreichen Revisionsoperationen als Folge.<sup>18</sup> Ein Klingenwechsel sollte deshalb nur unter bestimmten Bedingungen durchgeführt werden, beispielsweise wenn der Allgemeinzustand einen größeren und invasiveren Eingriff nicht zulässt. <br /> In zumindest einem Fall konnte ein Cut-out kombiniert mit einem chronischen Infekt festgestellt werden. Unter Berücksichtigung der relativ hohen Infektrate nach Klingen-/Schraubenwechsel sollte vor jedem Verfahrenswechsel nach Cut-out ein chronischer Infekt in Betracht gezogen werden und das Therapiekonzept dementsprechend adaptiert werden. In der Literatur finden sich bis dato keine Daten, welche einen chronischen Infekt als Risikofaktor für ein Cut-out beschreiben. <br />Die zum Teil in der Literatur beschriebene hohe Komplikationsrate nach sekundärem Prothesenersatz konnte in unserer Studie nicht beobachtet werden. In keinem einzigen Fall war nach endoprothetischem Ersatz eine assoziierte Folgeoperation indiziert. In einem Fall präsentierte sich eine beeinträchtigende Beinlängendifferenz. Diese konnte mittels Schuherhöhung ausgeglichen werden. Die Mobilisierung gestaltete sich bei den meisten Patienten aufgrund des fortgeschrittenen Alters schwierig. Bei der zuletzt durchgeführten klinischen Kontrolle waren jedoch alle Patienten mit entweder 2 Unterarm-Stützkrücken oder Gehbehelfen vollbelas­tend mobil.</p> <h2>Zusammenfassung</h2> <p>In unserem Patientenkollektiv lag das Durchschnittsalter bei 78 Jahren. Es überwog mit 15 von 18 Frakturen der Anteil an instabilen Frakturen. Man kann davon ausgehen, dass ein zentrales Cut-out-Phänomen vermehrt bei älteren Patienten mit instabilen, nicht optimal reponierten Frakturen auftritt. Die Ursache des kranialen Cut-outs war meist eine schlechte Lage der SH-Klinge/Schraube, welche zu kurz, zu weit kranial und/oder zu weit hinten eingebracht war. Durch eine optimale Reposition sowie korrekte Platzierung der Klinge/Schraube kann das Risiko für ein Cut-out reduziert werden. Die ältere Patientenklientel zeichnet sich in den meisten Fällen durch ein erhöhtes perioperatives Risiko sowie eine verminderte Knochenqualität aus. <br />Aufgrund dieser Zahlen sollten sowohl die Wahl des Implantats zur primären Versorgung von vor allem instabilen pertrochantären Frakturen (Gruppe AO A2.1–A3.3) als auch das Therapieverfahren zur Behandlung des Cutting-outs kritisch beurteilt werden. Ein chronischer Infekt sollte nicht außer Acht gelassen und als Ursache eines Cut-outs in Betracht gezogen werden. Im Falle eines Verfahrenswechsel nach Cut-out ist anhand unserer erhobenen Daten der Wechsel auf eine Prothese, wenn möglich, durchzuführen. Ein Klingenwechsel sollte nur in Ausnahmesituationen erfolgen.</p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p><strong>1</strong> Pascarella R et al: Musculoskelet Surg 2016; 100(1): 1-8 <strong>2</strong> Bonnaire F et al: Osteoporos Int 2005; 16(Suppl 2): S93-102 <strong>3</strong> Chmielnicki M, Prokop A: Z Orthop Unfall 2015; 153(2): 137-40 <strong>4</strong> Geiger F et al: Arch Orthop Trauma Surg 2007; 127(10): 959-66 <strong>5</strong> Geiger F et al: Orthopade 2006; 35(6): 651-7 <strong>6</strong> Hoffmann M et al: Eur J Trauma Emerg Surg 2014; 40(3): 273-7 <strong>7</strong> Herrera A et al: Int Orthop 2002; 26(6): 365-9 <strong>8</strong> Ahrengart L et al: Clin Orthop Relat Res 2002; (401): 209-22 <strong>9</strong> Brunner A et al: J Orthop Trauma 2008; 22(10): 731-6 <strong>10</strong> Frank MA et al: J Orthop Trauma 2011; 25(10): e100-3 <strong>11</strong> Scola A et al: Open Orthop J 2014; 8: 232-6 <strong>12</strong> Erhart S et al: Arch Orthop Trauma Surg 2012; 132(11): 1577-81 <strong>13</strong> Abouelela AA: J Arthroplasty 2012; 27(7): 1382-8 <strong>14</strong> Mortazavi SM et al: J Arthroplasty 2012; 27(1): 31-6 <strong>15</strong> Lenich A et al: Zentralbl Chir 2002; 127(6): 503-6 <strong>16</strong> Ruecker AH, Rueger JM: Eur J Trauma Emerg Surg 2014; 40(3): 249-64 <strong>17</strong> Hohendorff B et al: Unfallchirurg 2005; 108(11): 938, 940, 941-6 passim <strong>18</strong> Brunner A et al: Injury 2016; 47(2): 432-8</p>
</div>
</p>
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...