
Die Linksherzhypertrophie im EKG
Universitätsklinikum für Innere Medizin II<br> Kardiologie und internistische Intensivstation<br> Universitätsklinikum Salzburg<br> E-Mail: miriam.eber@hotmail.com
Unter einer linksventrikulären Hypertrophie (LVH) versteht man eine durch die Vergrößerung der einzelnen kardialen Zellen bedingte Massenzunahme des linksventrikulären Myokards. Dazu ein Update in unserer Serie EKG.
Hintergrund
Die Massenzunahme ist die Reaktion auf erhöhte Belastungssituationen; die Mehrbeanspruchung kann sowohl physiologischen Ursprungs, wie bei intensiver sportlicher Belastung ("Sportlerherz"), als auch - und das wesentlich häufiger
- eine Folge von chronischen Volums- oder Druckbelastungen sein. Bei lang dauerndem, zu hohem linksventrikulärem Druck, wie etwa im Rahmen einer systemischen arteriellen Hypertonie oder einer Aortenstenose, kommt es kompensatorisch
zu einer konzentrischen Zunahme der linksventrikulären Masse. Erhöhte Volumsbelastungen, die mit einer exzentrischen Hypertrophie einhergehen, finden sich beispielsweise im Rahmen einer Mitral- und Aortenklappeninsuffizienz oder eines
Ventrikelseptumdefekts.1
EKG-Kriterien
Elektrokardiografisch durchläuft die LVH mehrere Stadien. Im Krankheitsverlauf kommt es zur Zunahme der QRS-Voltagen bzw. -Dauer, zur Veränderung der elektrischen Herzachse, Repolarisationsstörungen, die mit ST-Strecken- und TWellen-
Veränderungen einhergehen, sowie zu P-Wellen-Abnormitäten (Abb. 1 und Abb. 2). Nicht nur die Vielzahl an EKGKriterien, sondern auch die unterschiedliche Sensitivität und Spezifität jedes einzelnen Kriteriums ist sehr variabel
und muss bei Diagnosestellung beachtet werden. Die Sensitivität liegt um 50 %, die Spezifität mit meist ca. 85-90 % deutlich höher.2
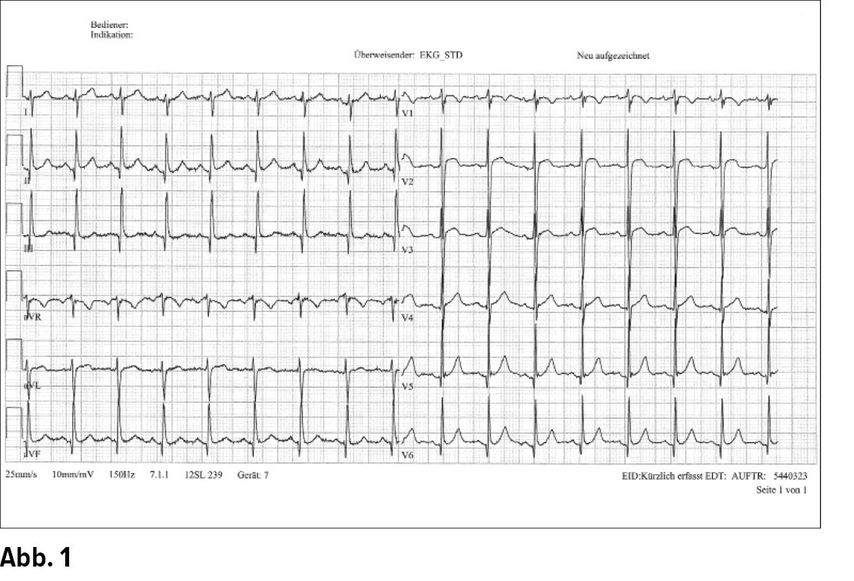
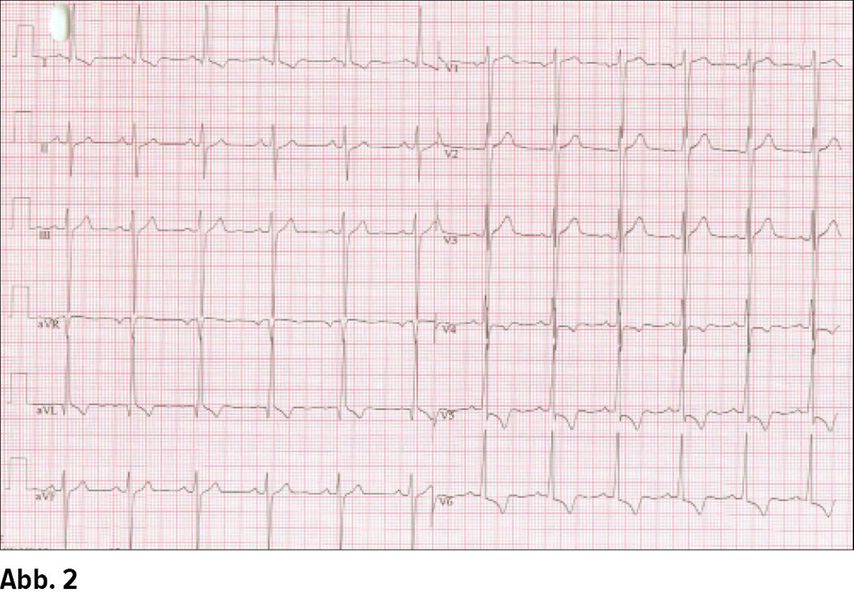
Sokolow-Lyon-Index
Ein frühes Anzeichen für eine Zunahme der linksventrikulären Masse ist die Zunahme der R-Amplitude des QRS-Komplexes. Spiegelbildlich kommt es in den abgewandten Ableitungen V1-V3 und III und aVF zu tiefen S-Zacken. Seit geraumer Zeit haben sich aufgrund dieses elektrokardiografischen Erscheinungsbildes Scores und Indices zur Diagnostik einer LVH etabliert. Am bekanntesten ist der bereits seit 1949 bewährte Sokolow- Lyon-Index: die Summe von der größten R-Zacke in V5 oder V6 und der größten S-Zacke von V1 oder V2. Ist diese >= 3,5 mV, so liegt eine LVH vor. Weit verbreitet ist ebenfalls der Lewis-Index, bei dem die Amplituden der Extremitätenableitungen summiert bzw. subtrahiert werden: RI + SIII - RIII - S1. Bei einem Wert >= 1,7 mV kann von einer LVH ausgegangen werden.3, 4
Cornell-Kriterium
Eine weitere Möglichkeit ist das Cornell- Kriterium: Summe aus S in V3 und R in aVL. Hier liegt der Grenzwert bei Frauen > 2,0 mV und bei Männern > 2,8 mV. Beim Cornell-Produkt wird die Summe von R in aVL mit S in V3 (bei Frauen wird zusätzlich noch die Konstante 0,8 addiert) gebildet und anschließend mit der QRS-Dauer multipliziert. Liegt der Wert > 244, geht man von einer LVH aus.
Score von Romhilt und Estes
Der im Jahre 1968 eingeführte Score von Romhilt und Estes berücksichtigt zusätzlich zu dem QRS-Voltage-Merkmal noch weitere Kriterien, wie P-Wellen-, ST-Strecken- und T-Wellen-Veränderungen (Tab. 1).5

QRS-Voltagen und -Dauer
Die Grenzwerte der QRS-Voltage schwanken stark im Säuglings- und Kindesalter, aber auch im Erwachsenenalter bis zum 35. Lebensjahr. Sie weisen eine deutlich geringere Spezifität als in der Gruppe der > 35-Jährigen auf, da im höheren
Lebensalter die Amplitude deutlich abnimmt. Die Normwerte variieren aber nicht nur mit dem Alter, sondern auch je nach Rasse, Geschlecht und Habitus. Frauen beispielsweise haben eine deutlich niedrigere Obergrenze als Männer; dunkelhäutige
Amerikaner zeigen im Vergleich zu hellhäutigen höhere Obergrenzen an QRSVoltagen, Amerikaner spanischen Ursprungs (Hispanics) wiederum niedrigere. Und bei Fettleibigkeit ist aufgrund der längeren Distanz vom Herzen zu den Brustwandelektroden
im EKG keine Zunahme der QRS-Voltage erkennbar. Studien zeigten, dass bei adipösen Patienten mit leichtgradiger Hypertonie das Cornell-Produkt häufiger im LVH-Bereich lag als bei nicht adipösen. Umgekehrt war dies jedoch beim Sokolow-Lyon-Index,
hier lag er bei adipösen Patienten seltener im LVH-Bereich.2
Begleitet wird die Zunahme der QRSVektoren von einer Abweichung der elektrischen Herzachse nach links, also einem Links- oder überdrehten Linkslagetyp. Dies
ist ein ergänzendes Merkmal, da eine Achsenabweichung auch bei Leitungsverzögerungen oder auch zunehmendem Alter vorkommt. Liegt jedoch ein Rechtstyp vor, ist nicht von einer bedeutsamen LVH auszugehen.
Ein weiteres Kriterium ist
die Dauer des QRS-Komplexes. Entweder kommt es in V5 oder V6 zu einer allgemeinen Zunahme des Komplexes oder zu einer Zunahme der Zeit vom Q bis zum R. Pathophysiologisch ist dies bedingt durch eine intramurale Fibrosierung in der verdickten Ventrikelwand
("ventrikuläres Remodeling"), die mit einer Leitungsverzögerung einhergeht.
Weiterer Verlauf der LVH
Im weiteren Verlauf der LVH kann subendokardial eine Ischämie mit einer reduzierten koronaren Flussreserve entstehen, die sich im EKG charakteristischerweise mit einer aus einer J-Punkt-Vertiefung nach oben konvex abfallenden Vertiefung der ST-Strecke,
gefolgt von einer asymmetrischen Inversion der T-Welle, abbildet. Bereits im Jahr 1929 wurden Endstreckenveränderungen im Rahmen einer LVH assoziiert mit einem erhöhten Risiko für kardiovaskuläre Komplikationen und Mortalität
als ein alleiniger Anstieg der QRSVoltage.6
Ein weiteres und häufig frühes Merkmal sind P-Wellen-Verlängerungen. Aufgrund ihrer zahlreichen Differenzialdiagnosen, wie etwa linksatrialer Dilatation, Leitungsverzögerung oder Druckerhöhung, ist es jedoch als rein unterstützendes Kriterium bei der Diagnostik einer LVH zu sehen.
Ein unsicheres diagnostisches Zeichen ist die Verlängerung des QT-Intervalls. Hier ist noch nicht klar, ob diese als unabhängiger Faktor gewertet werden kann oder ob sie eine Folge der QRS-Verbreiterung ist. Es wird jedoch angenommen, dass es durch die Hypertrophie zu längeren Transmembran- Aktionspotenzialen in den Ionenkanälen kommt. Von der Diagnostik einer LVH in Gegenwart einer Leitungsverzögerung sollte abgesehen werden. Sie erschweren die Diagnostik, denn ein linksanteriorer Hemiblock beispielsweise begünstigt, ein Rechtsschenkelblock erschwert die Diagnose. Sollten
jedoch eine P-Wellen-Verlängerung mit > 155 ms und ein Linksschenkelblockbild auftreten, kann davon ausgegangen werden, dass eine LVH vorliegt.2
Fazit
Zusammenfassend ist zu sagen, dass das Ruhe-EKG eine einfache Methode ist, die das Vorliegen einer LVH zumindest vermuten lässt. Es braucht jedoch ergänzende bildgebende Verfahren wie Echokardiografie oder Magnetresonanztomografie, da
falsch positive und falsch negative Befunde möglich sind. Zur Feststellung des weiteren Krankheitsverlaufs einer LVH ist das EKG ebenfalls von Bedeutung, da sowohl eine Progression als auch eine Regression nachgewiesen werden kann.
Literatur
Remmele W: Pathologie. Ein Lehr- und Nachschlagebuch. Berlin, Heidelberg: Springer Verlag, 1984
Hancock EW et al.: AHA/ACCF/HRS recommendations for the standardization and interpretation of the electrocardiogram:
part V: electrocardiogram changes associated with cardiac chamber hypertrophy: a scientific statement from the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology; the American College of
Cardiology Foundation; and the Heart Rhythm Society. Endorsed by the International Society for Computerized Electrocardiology. J Am Coll Cardiol 2009; 53(11): 992- 1002Schuster HP, Trappe HJ: EKG-Kurs für Isabel. Thieme,
2005Sokolow M, Lyon TP: The ventricular complex in left ventricular hypertrophy as obtained by unipolar precordial and limb leads. Am Heart J 1949; 37(2): 161-86
Estes EH et al.: The Romhilt-Estes left
ventricular hypertrophy score and its components predict all-cause mortality in the general population. Am Heart J 2015; 170(1): 104-9Gubner R, Ungerleider HE: Electrocardiographic criteria of left ventricular hypertrophy:
factors determining the evolution of the electrocardiographic patterns in hypertrophy and bundle branch block. JAMA Intern Med 1943; 72(2): 196-209
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...


