Ausgewählte Mitteilungen und Poster
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Am Jahreskongress der Schweizerischen Gesellschaft für Pneumologie vom 15. bis 16. Mai 2025 in Genf gaben Schweizer Pneumologinnen und Pneumologen einen Einblick in ihre vielfältige Forschung. Wir stellen Ihnen hier einige der präsentierten Arbeiten vor.
Auswirkungen der Anwendung der neuen BDR-Definition von 2021 auf die Klassifizierung von Patient:innen
Die Bronchodilatator-Response (BDR) ist für die Diagnose von Asthma und die Unterscheidung von COPD von entscheidender Bedeutung. Die Definition der BDR ist jedoch umstritten. Die ATS/ERS-Leitlinien von 2005 definierten eine positive BDR als einen Anstieg von FEV1 oder FVC um 12% resp. 200ml nach Inhalation. Dies wurde jedoch kritisiert, da Patient:innen mit geringerer Lungenfunktion, höherem Alter und grösserer Körpergrösse begünstigt werden. Um diese Verzerrungen zu beseitigen, schlug die ATS/ERS 2021 eine neue Definition vor (Anstieg von FEV1 oder FVC um >10% relativ zum vorhergesagten Wert), deren klinische Bedeutung noch unklar ist. An den Universitäten Genf und Lausanne sowie am Spital Wallis wurde deshalb untersucht, ob die Anwendung der BDR-Definition von 2021 Auswirkungen auf die Patientenklassifizierung hat und welche Faktoren die Neuklassifizierung beeinflussen.
Analysiert wurden die anonymisierten Lungenfunktionstestdaten von 5653 Patient:innen aller Altersgruppen (Durchschnittsalter: 57,2 Jahre; 51,6% männlich), erhoben zwischen Januar 2014 und Februar 2022. Anhand der spirometrischen Daten (3 Basistests gefolgt von einer Inhalation von Salbutamol sowie bei Bedarf weiterer Messungen) wurden die Patient:innen in vier Gruppen eingeteilt: 1) positive BDR nach beiden Definitionen 2005 und 2021, 2) negative BDR gemäss 2005 und 2021, 3) negativ gemäss 2005, positiv gemäss 2021, 4) positiv gemäss 2005, negativ gemäss 2021.
Bei 33% der Proband:innen wurde vor der Bronchodilatation eine obstruktive Spirometrie mit Anzeichen einer Hyperinflation und verminderter Diffusionskapazität beobachtet. Insgesamt erfüllten 12,4% die BDR-Kriterien von 2005 und 10,9% diejenigen von 2021. Bei 4,56% der Patient:innen erfolgte eine Neuklassifizierung, wobei mehr von BDR-positiv (2005) zu BDR-negativ (2021) wechselten. Jüngere Patient:innen wurden unter der neuen Definition häufiger als BDR-positiv neu klassifiziert. Prädiktoren für eine BDR-Neuklassifizierung waren ein niedrigeres FEV1/FVC-Verhältnis, ein höherer FeNO-Wert und ein höheres Alveolarvolumen.
Die Anwendung der BDR-Definition von 2021 hat für die meisten Patient:innen nur minimale Auswirkungen. Sie wirkt sich aber stärker auf Kinder und Jugendliche aus, die viermal häufiger als Erwachsene von negativ zu positiv neu klassifiziert wurden.
Literatur:
Singh R, Bridevaux PO: O08 The adoption of the 2021 definition consensus bronchodilator responsiveness (BDR) on the interpretation of BDR in patients undergoing pulmonary function tests (PFT) in real life. Respiration 2025. doi: 10.1159/000545608
Asthmainhalatoren mit Erinnerungs- oder Feedbackfunktion können Adhärenz und Asthmakontrolle verbessern
Bei Menschen mit Asthma, die eine tägliche inhalative Therapie benötigen, kann die Therapietreue ein Problem sein, was sich negativ auf die Asthmakontrolle auswirkt. Abhilfe schaffen sollen hier Inhalatoren mit Erinnerungsfunktion oder personalisiertem Feedback über Audiosignale, Displays, Smartphone-Apps oder Datenaustausch mit medizinischem Fachpersonal. Am Kantonsspital Baselland und an der Uni Basel wurde nun in einer systematischen Übersicht und Metaanalyse untersucht, welche Auswirkungen solche Geräte auf patientenrelevante Asthmaergebnisse haben.
In die Analyse wurden 22 randomisierte und clusterrandomisierte kontrollierte Studien einbezogen, in denen elektronische Überwachungsgeräte («electronic monitoring devices», EMD) mit Feedback und/oder Erinnerungen in Bezug auf die Adhärenz und die Wirksamkeit der Inhalation bewertet wurden. Die Population umfasste in 8 Studien nur Erwachsene, in 9 nur Kinder und in 4 Studien Erwachsene und Kinder. Die Nachbeobachtungszeit lag zwischen 2 und 12 Monaten. Die Metaanalysen ergaben in den Interventionsgruppen im Vergleich zu den Kontrollgruppe eine signifikant bessere Therapietreue nach 6–8 Monaten (in %, n=1466; mittlere Differenz [MD]: 21,22; 95% CI: 11,93–16,40) und eine signifikant bessere Asthmakontrolle nach 6–8 Monaten (ACT Score, n=1900; MD: 0,65; 95% CI: 0,26–1,03). Bei den anderen analysierten Endpunkten (Exazerbationsrate, asthmabedingte Lebensqualität, Lungenfunktion und Benutzerfreundlichkeit) wurden keine signifikanten Unterschiede zwischen Interventions- und Kontrollgruppen beobachtet.
Diese Ergebnisse deuten darauf hin, dass EMD-Interventionen einen positiven Effekt auf die mittelfristige Adhärenz und Asthmakontrolle haben. Die begrenzte praktische Relevanz aufgrund der geringen Effektstärke für die Asthmakontrolle, das Fehlen nachhaltiger Langzeiteffekte und die fehlenden Auswirkungen auf andere patientenrelevante Endpunkte sowie die erhebliche Heterogenität der eingeschlossenen Studien schränken die Aussagekraft der Ergebnisse jedoch ein. Weitere Forschung wird nötig sein, um die Ergebnisse zu validieren, die langfristige Wirksamkeit zu bewerten und breitere patientenrelevante Endpunkte zu untersuchen.
Literatur:
Moreno Solé M, Boesing M, Schandelmaier S, Lüthi-Corridori G, Jaun F, Leuppi J: P26 Effects of asthma inhalers that provide reminders or feedback on patient-relevant outcomes: a systematic review and meta-analysis. Respiration 2025. doi: 10.1159/000545608
Vor akuten COPD-Exazerbationen kommt es zu einem Rückgang der körperlichen Aktivität
COPD geht häufig mit einer verminderten Belastungstoleranz einher, die eine Verschlechterung der Erkrankung triggern kann. In einer Studie hat ein Team des Lungenzentrums St. Gallen eine signifikante negative Korrelation zwischen körperlicher Aktivität (KA) und dem Verlauf des CAT-Scores nachgewiesen. In der Praxis zeigt sich typischerweise ein Rückgang der KA vor einer Exazerbation, wodurch die KA das Potenzial hat, akute Exazerbationen der COPD (AECOPD) vorherzusagen. Das St. Galler Team hat nun die Muster des Rückgangs der KA vor einer Exazerbation untersucht.
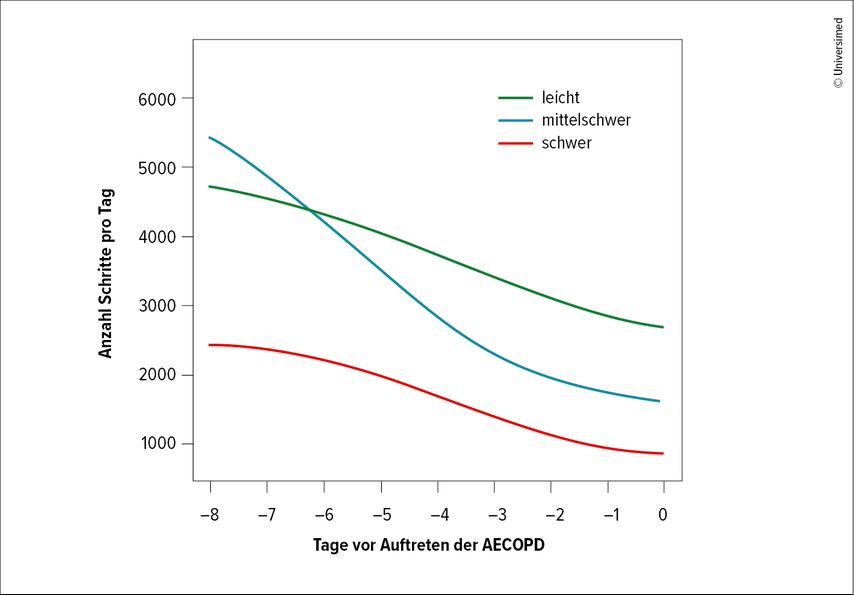
42 COPD-Patient:innen wurden mit einem tragbaren Aktivitätstracker ausgestattet und ihre tägliche KA wurde ein Jahr lang telemonitoriert. 14 Patient:innen erlitten innerhalb eines Jahres mindestens eine Exazerbation (mediane Anzahl AECOPD pro Patient:in: 4 [Bereich: 1–18]). Insgesamt wurden 69 AECOPD überwacht, darunter 8 schwere, 34 mittelschwere und 27 leichte. Eine Sensitivitätsanalyse zeigte, dass der Rückgang der KA 8 Tage vor Auftreten der AECOPD das beste Zeitfenster für die Vorhersage einer Exazerbation darstellt. Bei Patient:innen mit einer mittelschweren AECOPD wurde ein Rückgang der KA um 3500 Schritte pro Tag beobachtet, bei einer leichten AECOPD betrug der Rückgang 1500 Schritte pro Tag. Patient:innen mit einer schweren AECOPD hatten bereits 8 Tage vor der Exazerbation sehr niedrige KA-Werte und zeigten dementsprechend nur einen geringen Abfall.
Bei COPD kann 8 Tage vor einer akuten Exazerbation ein signifikanter Rückgang der körperlichen Aktivität beobachtet werden, der je nach Schweregrad der Exazerbation unterschiedlich ausfällt (Abb.1). Angesichts der breiten Verfügbarkeit von Aktivitätsmessgeräten hat die Beobachtung der KA das Potenzial, die Standardbehandlung von COPD zu ergänzen.
Abb. 1: Mittlerer Rückgang der körperlichen Aktivität vor einer akuten COPD-Exazerbation (AECOPD), je nach Schweregrad der AECOPD (adaptiert nach Lombreschi M et al. 2025)
Literatur:
Lombreschi M, Baty F, Boesch M, Brutsche M, Rassouli F: O11 Modeling the drop of physical activity preceding acute COPD exacerbations. Respiration 2025. doi: 10.1159/000545608
Elexacaftor/Tezacaftor/Ivacaftor führt bei Erwachsenen mit zystischer Fibrose zu einer Verringerung der Lebersteifigkeit
Die mit zystischer Fibrose (CF) assoziierte Lebererkrankung (CFLD) trägt wesentlich zur Morbidität und Mortalität bei CF bei. Die CFLD kann durch die dreifache CFTR-Modulatortherapie mit Elexacaftor/Tezacaftor/Ivacaftor (ELX/TEZ/IVA) verbessert werden. In einer 7-jährigen Kohortenstudie untersuchte ein Team des Universitätsspitals Zürich die Veränderungen der Lebersteifigkeit, gemessen mittels transienter Elastografie (FibroScan), vor und nach Beginn der Behandlung mit ELX/TEZ/IVA.
In die Studie wurden zwischen 2018 und 2024 112 Erwachsene (Durchschnittsalter 29,9±9,5 Jahre; 60,7% männlich; 51,8% F508del-homozygot, 6,2% Lungentransplantationsempfänger) mit mindestens einem F508del-Allel eingeschlossen und anlässlich von 448 Kontrollterminen untersucht. Vor und nach Beginn der Behandlung mit ELX/TEZ/IVA wurden bei allen Patient:innen mindestens zwei CFLD-Kontrolluntersuchungen einschliesslich FibroScan durchgeführt. Die mediane Nachbeobachtungsdauer betrug 2,1 Jahre vor der Behandlung und 1,7 Jahre nach Behandlungsbeginn.
Es zeigte sich, dass die Therapie mit ELX/TEZ/IVA mit einer signifikanten Verringerung der Lebersteifigkeit verbunden war (FibroScan; Median: 4,8kPa [IQR: 3,9–6,4] vor der Behandlung versus 4,4kPa [3,5–5,5] nach der Behandlung; p=0,016). Diese Verbesserung war unabhängig von Kovariablen wie Geschlecht, vorheriger Anwendung von CFTR-Modulatoren und Lungentransplantationsstatus. Es wurde auch eine signifikante Korrelation mit verbesserten INR-Werten beobachtet (Mittelwert: 1,09±0,09 vor der Behandlung versus 1,02±0,16 nach der Behandlung; p<0,001). Darüber hinaus wurde eine Dosis-Wirkungs-Beziehung beobachtet, wobei Patient:innen, die die volle ELX/TEZ/IVA-Dosis erhielten, eine signifikant grössere Verbesserung zeigten (p=0,002).
Somit ist die ELX/TEZ/IVA-Therapie bei CF-Patient:innen mit mindestens einem F508del-Allel mit einer signifikanten Verbesserung der Lebersteifigkeit verbunden, was auf eine mögliche Verbesserung der CFLD hindeutet. Fortschrittliche Ultraschalltechniken für die Überwachung und Behandlung der CFLD sollten deshalb Teil der routinemässigen CF-Versorgung sein.
Literatur:
Steinack C, Schuurmans M, Clarenbach CF, Rene H, Zumstein P et al.: O01 Improved liver stiffness after initiation of elexacaftor/tezacaftor/ivacaftor in adults with cystic fibrosis: a 7-year cohort study. Respiration 2025. doi: 10.1159/000545608
Lungentoxizität im Zusammenhang mit elektronischen Zigaretten der neuen Generation
E-Liquids, die in elektronischen Nikotinabgabesystemen (ENDS) erhitzt werden, bestehen aus einer Mischung aus Propylenglykol (PG) und pflanzlichem Glycerin (VG) und dem Zusatz von Aromastoffen und Nikotin. ENDS haben sich im Laufe der Zeit weiterentwickelt, angefangen mit Cigalike über VapePen und Mod bis hin zum Pod. Der Konsum von ENDS kann E-Zigaretten- oder Vaping-assoziierte Lungenschäden (EVALI) verursachen, eine heterogene Gruppe von Lungentoxizitäten. Ärzt:innen aus Neuenburg und Genf präsentierten am SGP-Jahreskongress zwei Fälle von EVALI.
Bei einem 55-jährigen Mann mit Mod-Konsum trat eine akute hypersensitive Pneumonitis (HP) auf mit einem fleckigen Mosaikbild in der Thorax-CT und einer sterilen Lymphozytose (60%) in der bronchoalveolären Lavage (BAL). Nach Sistieren des Mod-Konsums kam es zu einer vollständigen Remission.
Eine 76-jährige Pod-Raucherin, die 100% VG-E-Liquid konsumierte, wurde mit einem respiratorischen Versagen und der Diagnose einer Lipidpneumonie eingeliefert. Die Thorax-CT zeigte diffuse Konsolidierungen und Milchglastrübungen und die BAL wies einen signifikanten hohen Anteil an lipidhaltigen Makrophagen auf (65%). Nach einer Steroidbehandlung und dem vollständigen Rauchstopp trat eine deutliche Besserung ein.
Je höher E-Liquids erhitzt werden, insbesondere in Kombination mit Aromastoffen, desto höher ist der Gehalt an toxischen Aldehyden, wie in Studien gezeigt wurde. Darüber hinaus verwenden viele Menschen die neueren Generationen von E-Zigaretten, da sie einen direkten Zug in die Lunge ermöglichen, was ein «Hubble bubble»-Gefühl und insbesondere bei Verwendung von E-Liquids mit hohem Glyceringehalt dickere Wolken erzeugt. E-Zigaretten können zwar bei der Raucherentwöhnung helfen, die neu auftretenden toxischen Wirkungen der neueren Generationen dürfen dabei aber nicht übersehen werden.
Literatur:
Koubaissi S, El Bentiri H, Christin A, Fellrath JM: P11 Pulmonary toxicity associated with new generation electronic cigarettes: about two cases. Respiration 2025. doi: 10.1159/000545608
Geschlechtsspezifische Unterschiede in der Wahrnehmung von Schlafstörungen
Ein erheblicher Teil der Bevölkerung ist von verschiedenen Formen von Schlafstörungen betroffen. Deren Wahrnehmung kann je nach Geschlecht und Geschlechtsidentität variieren. In einer retrospektiven Studie mit 227 Patient:innen (118 Frauen und 109 Männer), die zwischen Januar und Juni 2022 im Schlaflabor des Universitätsspitals Genf durchgeführt worden war, wurden diese Unterschiede untersucht. Dafür wurden die subjektiven Beschwerden mit den objektiven Ergebnissen der Polysomnografie verglichen. Die Forscher:innen interessierten sich für die Unterschiede in der Schlafqualität, der Einschlaf- und der Gesamtschlafdauer sowie die demografischen und polysomnografischen Faktoren, die die Wahrnehmung der Schlafstörung beeinflussen.
Obwohl die Polysomnografie objektiv eine bessere Schlafqualität zeigte, berichteten Frauen über mehr Schlafprobleme als Männer. Frauen hatten häufiger das Gefühl, dass ihr Schlaf leicht und von schlechter Qualität war, dass sie Schwierigkeiten beim Einschlafen hatten und beim Aufwachen weniger zufrieden waren. Die Unterschiede in der Wahrnehmung der Einschlaf- und der Gesamtschlafdauer wurden durch spezifische polysomnografische Parameter wie Eintritt, Dauer und Übergänge der Schlafstadien sowie Mikroarousals beeinflusst. Die Analysen zeigten, dass Frauen ihre Einschlafdauer überschätzten und die Gesamtschlafdauer im Vergleich zu Männern unterschätzten.
Zwischen den Geschlechtern gibt es also deutliche Unterschiede in der Wahrnehmung von Schlafstörungen, wobei die Wahrnehmungen oft im Widerspruch zu objektiven Daten stehen. Diese Unterschiede könnten neben biologischen Parametern auch auf gesellschaftliche und psychologische Faktoren zurückzuführen sein. Ein integrativer Ansatz, der subjektive und objektive Aspekte sowie gesellschaftliche Einflüsse berücksichtigt, ist für eine individuellere und effektivere Behandlung von Schlafstörungen bei Frauen und Männern unerlässlich.
Literatur:
Harding Z, Arena F, Perrig S: P37 Sex and gender differences in sleep disorders: a retrospective study at the Geneva University Hospitals’ Sleep Laboratory. Respiration 2025. doi: 10.1159/000545608
Quelle:
Jahreskongress der Schweizerischen Gesellschaft für Pneumologie, 15. bis 16. Mai, Genf
Das könnte Sie auch interessieren:
Inklusivere Ansätze in der Behandlung von Lungenerkrankungen
Warum Intersektionalität und Barrierefreiheit Merkmale klinischer Qualität sind: Der vorliegende Beitrag fasst zentrale Inhalte des Vortrags „Inklusivere Ansätze in der Behandlung von ...
Seltene pulmonale Mykosen: Reisemitbringsel oder doch schon heimisch?
Endemische systemische Mykosen werden überwiegend durch Schimmelpilze verursacht, die im menschlichen Organismus charakteristische Hefeformen annehmen. Klima- und Landnutzungswandel ...