<p class="article-intro">Die Hüftendoprothetik bei Patienten nach Wirbelsäulenfusionen stellt spezielle Anforderungen an den Operateur, da sie durch das erhöhte Luxations- und Lockerungsrisiko zu den Hochrisikopatienten zählen. Bei diesen Patienten muss mit einer erhöhten Wahrscheinlichkeit für Revisionseingriffe gerechnet werden.</p>
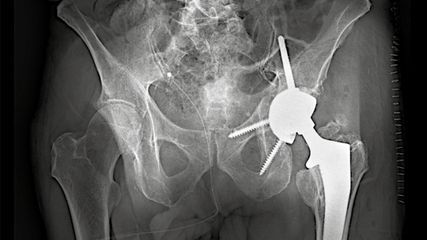
<p class="article-content"><div id="keypoints"> <h2>Keypoints</h2> <ul> <li>Die Kombination Spondylodese der Lendenwirbelsäule und Hüftendoprothetik führt zu häufigeren Luxationen.</li> <li>Spinale lumbale Fusionen führen bei Patienten mit Hüftendoprothesen zu mehr Komplikationen, wie Lockerungen, und damit auch zu vermehrten Revisionen.</li> <li>Durch Fusion der Lendenwirbelsäule verringern sich die Anteversion und die Inklination der Pfanne bei Patienten mit Hüftendoprothesen.</li> </ul> </div> <p>Die spinopelvine Assoziation und ihr Zusammenhang mit der Endoprothetik sind ein zurzeit in der Literatur viel diskutiertes Thema. Durch die Weiterentwicklung von Operationsmethoden in der Hüftendoprothetik sind Luxationen seltener geworden. Allerdings ist diese Komplikation nach wie vor eine der häufigsten nach Implantation eines künstlichen Hüftgelenks.<br /> Das Erreichen der korrekten Pfannenposition nach Lewinnek, aber auch die kombinierte Anteversion von Schaft und Pfanne werden zwar kontrovers diskutiert, sind aber aktuell die anerkannten Referenzwerte für die Implantation einer Pfanne bei einer Hüfttotalendoprothese (HTEP, THA). Einigkeit besteht darin, dass eine falsche Positionierung der Hüftpfanne im Acetabulum starke Auswirkungen auf das Auftreten von Bewegungsdefiziten, Schmerzen, einer Lockerungstendenz, verfrühter Abnutzung und einer auftretenden Instabilität mit möglichen Luxationen haben kann. Definiert wird die Position der Pfanne durch die Kombination der Lage in der koronaren, sagittalen und transversalen Ebene; sie wird im Allgemeinen mit der Inklination und Anteversion beschrieben. Diese Zielwerte können bei der Operation mithilfe der anatomischen Orientierung, gepaart mit der Erfahrung des Operateurs, erreicht werden, oder, wie auch jetzt in Österreich verfügbar, mit der Hilfe eines Operationsroboters. Es wird postuliert, dass mit einem Operationsroboter oder mit der Navigation die Präzision der Pfannenimplantation deutlich gesteigert werden kann. Bei Patienten mit Modifikation der spinopelvinen Verhältnisse, wie bei einer Wirbelsäulenfusion, verändern sich auch die Anforderungen der Positionierung der Implantatkomponenten. Daher stellen die Hüftendoprothetik im Allgemeinen und die Implantation der Pfanne im Speziellen bei Patienten mit Wirbelsäulenfusionen eine spezielle Anforderung an den Operateur dar.</p> <h2>Literaturüberblick</h2> <p>Verschiedene Studien haben diese Zusammenhänge untersucht. 2018 untersuchten An et al. 1 456 898 Patienten bis 2 Jahre postoperativ. Dabei hatten 26 411 THA-Patienten eine Lendenwirbelsäulenfusion in der Anamnese und 1 430 387 THA-Patienten keine Lendenwirbelsäulenfusion. Patienten mit vorangegangener Lendenwirbelsäulenfusion zeigten signifikant höhere Luxationsraten nach Implantation einer HTEP im Vergleich zu Patienten ohne Fusion. Auch stellten An et al. fest, dass Patienten mit vorangegangener Lendenfusion signifikant höhere Revisionsraten im Vergleich zu Patienten ohne Fusion aufwiesen.<sup>1</sup><br /> Ähnliche Ergebnisse zeigten Sing et al. 2016. Sie untersuchten 811 601 Patienten nach HTEP. Dabei ergab sich eine postoperative Reduktion der Acetabulum-Anteversion von 4,96°–11,2° und der Inklination von 7° ± 10°. Hier zeigte sich auch, dass Patienten mit Wirbelsäulenfusionen eine signifikant höhere Komplikationsrate und Revisionsrate hatten. Speziell die Luxations- und die Lockerungsrate waren innerhalb der ersten 24 Monaten postoperativ signifikant erhöht. Hier ist insbesondere bei Patienten mit einer Fusion von drei oder mehr Segmenten das Luxationsrisiko im Vergleich zur Kontrollgruppe stark erhöht.<sup>2</sup><br /> Eine Studie von Sultan et al. 2018 zeigte, dass bei 1167 Patienten, die eine HTEP nach vorangegangener Lendenwirbelsäulenfusion erhalten haben, das Luxationsrisiko zwischen 3 % ein Jahr postoperativ und 7,5 % zwei Jahre postoperativ liegt, während HTEP-Patienten ohne vorangegangene Wirbelsäulenfusion ein Luxationsrisiko von 0,4%–2,1 % haben. Dieser Unterschied ist statistisch signifikant. Die Autoren beobachteten eine postoperative Verringerung der acetabulären Anteversion bei Patienten mit Wirbelsäulenfusion.<sup>3</sup><br /> King et al. 2018 verglichen 17 223 Patienten ohne Instabilitätszeichen nach Implantation einer HTEP mit 863 182 HTEPPatienten mit Instabilitätszeichen. Sie erkannten, dass es bei diesen Patienten, die sich einer Lendenwirbelsäulenfusionsoperation unterziehen, keinen speziellen Zeitpunkt postoperativ gibt, wo die Hüftluxation gehäuft auftritt. Allerdings zeigte sich im Allgemeinen ein erhöhtes Luxationsrisiko für Patienten mit HTEP und einer Lendenwirbelsäulenfusion. In dieser Arbeit war das Luxationsrisiko nicht assoziiert mit Geschlecht, Alter, Komorbidität oder Länge der Wirbelsäulenfusion.<sup>4</sup><br /> Erwachsene Patienten mit bestehenden Wirbelsäulendeformitäten wie einer Kyphose oder Skoliose scheinen ebenfalls nach Implantation einer HTEP ein erhöhtes Luxationsrisiko zu haben. Sultan et al. stellten 2018 in ihrer Literaturrecherche bei 1167 Patienten fest, dass die Luxationsrate bei Erwachsenen nach einer Wirbelsäulenoperation aufgrund einer Deformität mit vorbestehender HTEP bei 2,9 % liegt und damit wesentlich erhöht ist.<sup>3</sup> Patienten, die aufgrund eines Morbus Bechterew (Spondylitis ankylosans) an der Wirbelsäule operiert wurden, zeigten ebenfalls ein erhöhtes Luxationsrisiko (Tang et al. 2000).<sup>5</sup><br />DelSole et al. 2017 zeigten in ihrer Patientengruppe mit bestehenden sagittalen Deformitäten der Wirbelsäule ein Luxationsrisiko von 8 % und ein Reoperationsrisiko von 5,8 % aufgrund der Instabilität der Hüfte.<sup>6</sup><br />Zusammenfassend kann man also feststellen, dass bei der Kombination von Spondylodese der Lendenwirbelsäule und Hüftendoprothetik ein deutlich erhöhtes Luxationsrisiko besteht.</p> <h2>Spinopelvine Assoziation</h2> <p>Es ist bekannt, dass es beim Sitzen zu einer Dorsalverkippung des Beckens kommt, wodurch die Lendenwirbelsäule entlordosiert wird.<sup>7</sup> Im Falle einer Degeneration oder Lendenwirbelsäulenfusion sind die Aufhebung der Lordose der Lendenwirbelsäule und die Beckenkippung nur mehr eingeschränkt oder gar nicht mehr möglich. Diese anatomische Veränderung hat zwei Folgen für das künstliche Hüftgelenk: eine Verringerung der relativen Anteversion und Inklination der Hüftgelenkspfanne und daher ein erhöhtes Risiko für ein anteriores Schaftimpingement. Diese funktionelle Veränderung des Acetabulums führt zu einem erhöhten Risiko für eine dorsale Luxation.<br />Falls eine vermehrte Kyphose der Lendenwirbelsäule besteht, erhöht dies das Risiko für ein dorsales Schaftimpingement. Damit erhöht sich das Risiko für eine anteriore Luxation. Bei ca. 20 % der Patienten mit einer sagittalen Wirbelsäulendeformität verändert sich die Position der Pfanne einer HTEP, wenn sich der Patient aus der Rückenlage aufrichtet, sodass durch den Positionswechsel 20 % der Pfannen nicht mehr in der von Lewinnek et al. (1978)<sup>8</sup> beschriebenen radiologischen Sicherheitszone liegen. Hierbei erhöht sich die acetabuläre Anteversion um 6,3° und die acetabuläre Inklination um 2,8°.</p> <h2>Fazit für die Operationstechnik</h2> <p>Die spinopelvine Assoziation hat einen entscheidenden Einfluss auf das Ergebnis nach Implantation einer HTEP. Eine suffiziente Planung der Operation durch einen erfahrenen Arzt wird für diese Patientengruppe empfohlen. Im Speziellen sollte die Planung der Pfannenanteversion und Pfanneninklination aufgrund der veränderten Einstellung und Beweglichkeit des Beckens auf die individuellen anatomischen Veränderungen bei diesen Patienten abgestimmt werden. Manche Autoren empfehlen zur Planung einer HTEP auch eine Röntgenaufnahme des Beckens im Sitzen oder ein seitliches Röntgenbild des Hüftgelenks. Der Operateur sollte sicherstellen, dass für diese Patientenpopulation eine freie Beweglichkeit der HTEP ohne anteriores bzw. dorsales Impingement gewährleistet ist. Zusätzlich muss man das acetabuläre femorale Offset und die Beinlänge genau evaluieren.<br /> Bei fixierter Lordose und damit fehlender Beckeninklination empfiehlt es sich, die Anteversion und Inklination zu erhöhen, während bei fixierter Kyphose und damit fehlender Beckeninklination die Anteversion und Inklination reduziert werden sollten, um eine Instabilität der HTEP zu verhindern.<br />Da eine individuelle Position der Pfanne mit Adaptierung von wenigen Grad intraoperativ sehr viel Erfahrung vom Operateur für die Veränderung der Pfannenposition benötigt, empfiehlt es sich, bei diesen Patienten Maßnahmen zu setzen, um Luxationen zu verhindern. Durch die Verwendung eines muskelschonenden operativen Zugangs, eines größeren Hüftkopfes, eines Offset-Inlays, eines überdachten Inlays, eines „constrained“ Inlays oder einer Double- Mobility-Pfanne kann das Risiko einer Hüftluxation reduziert werden. Viele Experten empfehlen hier in der Routine die Verwendung einer Double-Mobility-Pfanne. An der Universitätsklinik für Orthopädie Innsbruck (Endoprothesenzentrum der Maximalversorgung Innsbruck) wird standardmäßig bei Patienten mit einer Wirbelsäulenfusion bei der Implantation einer HTEP ein Double-Mobility-Inlay verwendet.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Ortho_1903_Weblinks_jatros_ortho_1903_s21_abb1+2_thaler.jpg" alt="" width="550" height="344" /></p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p><strong>1</strong> An VG et al.: Prior lumbar spinal fusion is associated with an increased risk of dislocation and revision in total hip arthroplasty: a meta-analysis. J Arthroplasty 2018; 33(1): 297-300 <strong>2</strong> Sing DC et al.: Prior lumbar spinal arthrodesis increases risk of prosthetic-related complication in total hip arthroplasty. J Arthroplasty 2016; 31(9 Suppl): 227-32 <strong>3</strong> Sultan AA et al.: The impact of spino-pelvic alignment on total hip arthroplasty outcomes: a critical analysis of current evidence. J Arthroplasty 2018; 33(5): 1606-16 <strong>4</strong> King CA et al.: Time to dislocation analysis of lumbar spine fusion following total hip arthroplasty: breaking up a happy home. J Arthroplasty 2018; 33(12): 3768-72 <strong>5</strong> Tang WM, Chiu KY: Primary total hip arthroplasty in patients with ankylosing spondylitis. J Arthroplasty 2000; 15(1): 52-8 <strong>6</strong> DelSole EM et al.: Total hip arthroplasty in the spinal deformity population: does degree of sagittal deformity affect rates of safe zone placement, instability, or revision? J Arthroplasty 2017; 32(6): 1910-7 <strong>7</strong> Lazennec JY et al.: Lumbar- pelvic-femoral balance on sitting and standing lateral radiographs. Ortho Traumatol Surg Res 2013; 99(1 Suppl): S87-103<strong> 8</strong> Lewinnek GE et al.: Dislocations after total hipreplacement arthroplasties. J Bone Joint Surg Am 1978; 60(2): 217-20</p>
</div>
</p>