Interventionelle Behandlungen des vegetativen Nervensystems
Injektionen am vegetativen Nervensystem, insbesondere am sogenannten sympathischen Grenzstrang, sind seit Jahren etabliert. Dabei stand bisher die Behandlung des CRPS («complex regional pain syndrome») im hauptsächlichen Fokus. Zunehmend werden die Verfahren auch für andere Indikationen, welche mit einer Dysregulation des Vegetativums einhergehen, angewendet. Zu erwähnen sind hier die PTSD («posttraumatic stress disorder», posttraumatische Belastungsstörung), postoperative Schmerzzustände und myofaszielle Schmerzsyndrome.
Keypoints
-
Interventionen bei der Diagnose eines CRPS, insbesondere sogenannte Serien von Sympathikusblockaden, werden mittlerweile zurückhaltend gesehen. Entscheidend für die Indikation ist hier das positive Ergebnis einer ersten diagnostischen Injektion (Schmerzreduktion um mehr als 50%).
-
Zunehmend rücken andere Diagnosen wie posttraumatische Belastungsstörung, postoperative Schmerzzustände und myofaszielle Schmerzen, insbesondere nach massiven exzentrischen Belastungen, in den Mittelpunkt.
Techniken
Bei der Diagnose des CRPS haben sich für die oberen Extremitäten das Ganglion stellatum und für die unteren Extremitäten der Grenzstrang in Höhe LWK 3 als Zielbereich etabliert. Für die myofasziellen Beschwerden empfiehlt sich ein ähnliches Vorgehen, abhängig von der Lokalisation. Bei der PTSD wird der Schwerpunkt auf das Ganglion stellatum sowie den mittleren zervikalen Grenzstrang gelegt.
Mittlerweile hat sich zervikal die Injektion unter Sonografie etabliert. Diese bietet gegenüber einer Fluoroskopie-gesteuerten Injektion den Vorteil, dass Blutgefässe rechtzeitig erkannt werden. Eine versehentliche Punktion, insbesondere der Arteria vertebralis, kann so vermieden werden. Diese läuft in Höhe C7 weitgehend frei, auf Höhe C6 ist dies in ca. 10% der Fall. Auch Punktionen der Arteria und Vena thyroidea inferior sind bei einem ventrolateralen Zugang unter Fluoroskopie oder einem ventralen Zugang, Landmark-orientiert am Tuberculum Chassaignac, als Komplikation bekannt. Insbesondere bei Injektionen in Höhe des zervikalen Grenzstranges von links kann auch versehentlich der Ösophagus getroffen werden.
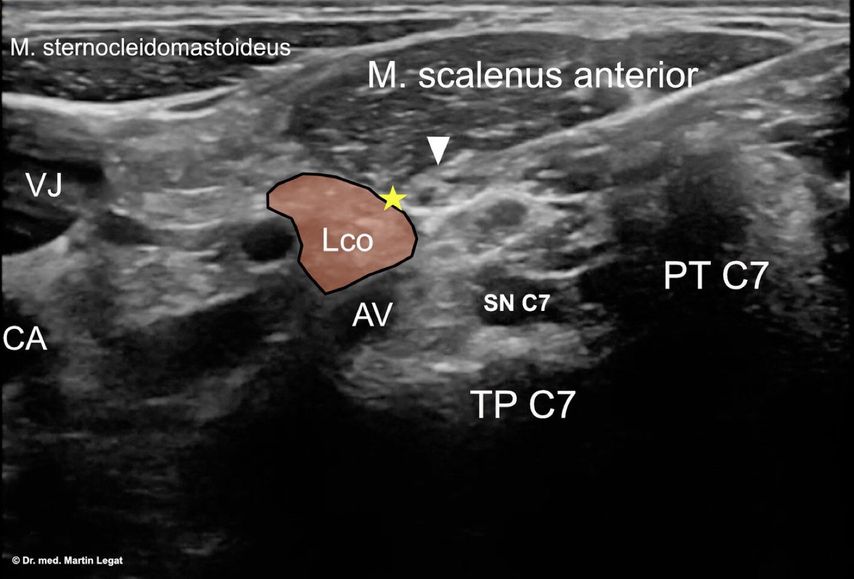
Sonografisch erfolgt der Zugang von dorsolateral in Höhe von C7 (Abb. 1). Dabei wird über den Tuberkel gegangen, die Arteria vertebralis vermieden und im Bereich der Faszie des Musculus longus colli dann ein Lokalanästhetikum oder ein Opioid (ganglionäre lokale Opioidanalgesie, GLOA) appliziert.
Abb. 1: Sonografischer Zugang Ganglion stellatum: Die Kanüle wurde durch den Musculus scalenus anterior an die Faszie des M. longus colli platziert (VJ = Vena jugularis, CA = Arteria carotis communis, Pfeil = Nadelspitze, gelber Stern = unterer zervikaler Grenzstrang, Lco = M. longus colli, AV = Arteria vertebralis, SN = Spinalnerv, TP = Processus transversus, PT = posteriorer Tuberkel)
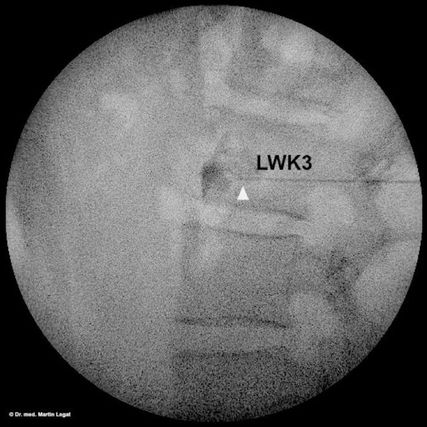
Abb. 2: Darstellung der Infiltration am lumbalen Grenzstrang in Höhe LWK3 im lateralen Strahlengang; deutlich erkennbares Enhancement des Kontrastmittels am Grenzstrang
Im Bereich des lumbalen Grenzstranges erfolgt eine typische Injektion für die untere Extremität auf Höhe des Wirbelkörpers LWK3. Da die Wirbelkörper hier regelmässig in einer Tiefe über 10cm gefunden werden, ist eine Injektion unter Fluoroskopie zu bevorzugen. Dabei wird in einem Oblique-View von ca. 25–30° unter einem kraniokaudalen Strahlengang der Target-Point so gewählt, dass dieser in der maximalen Konkavität des Wirbelkörpers direkt unter dem Processus transversus zu liegen kommt. Eine Punktion ist dann gut im Target-Point möglich, es wird die Nadel bis in das vordere Drittel des Wirbelkörpers vorgeführt (Abb. 2). Es erfolgt anschliessend die Applikation von Kontrastmittel. Gewünscht ist, dass sich dieses wirbelkörpernah verteilt; ein Abfluss in den Musculus psoas sollte vermieden werden.
Indikationen
Ein CRPS kann nach einem Trauma der distalen Extremitäten eintreten. Dabei korreliert häufig der Schmerz nicht mit dem Ausmass des Traumas. Neben der Schmerzsymptomatik treten oft trophische Störungen auf. Bei der Diagnostik stehen primär klinische Aspekte wie die Budapest-Kriterien im Vordergrund. Die Bildgebung mittels MRI und Skelettszintigrafie kann zur Bestätigung der Diagnose herangezogen werden. Interventionelle Behandlungen sind therapieresistenten Fällen vorbehalten. Gerade deshalb sollte für diese Verfahren, wenn sie angewendet werden, eine gründliche wissenschaftliche Basis der Methoden vorliegen. Entscheidend für ein positives Ergebnis sind prä und post injectionem durchgeführte Temperaturmessungen an den jeweiligen Extremitäten. Es sollte zu einer Temperaturerhöhung von mindestens 2–3 Grad kommen.
Wissenschaftlich gesehen wird der Erfolg der Sympathikusblockade mittlerweile kritischer beurteilt als dies in früheren Jahren der Fall war. Noch vor ca. 10 Jahren wurden teilweise Injektionsserien mit 8–10 Injektionen empfohlen. Neuere wissenschaftliche Ergebnisse zeigen eine doch reduzierte Wirksamkeit der Grenzstrangblockaden. Eventuell ist dies auch von der Technik abhängig. In einer Studie zeigte de Oliveira, dass ein thorakaler Sympathikusblock, der an das 2., teilweise 3. thorakale sympathische Ganglion adressiert war, gegenüber einer Sham-Gruppe keine Verbesserungnach1 Monat, jedoch nach 12 Monaten erzielte.1 Aleanakian et al. wiesen in einer Studie 2020 nach, dass Stellatumblockaden unter Sonografie sicher sind.2 Es bestehe eine Effektivität bei sympathisch unterstützten neuropathischen Schmerzen. Dabei sei es wesentlich, dass nach der ersten Blockade eine Schmerzreduktion vorhanden sei, denn dies sei ein Prädiktor für die Wirksamkeit einer Injektionsserie. Dagegen zeigte eine frühere Metaanalyse aus dem Jahr 2013 von Stanton, in die 12 Studien inkludiert wurden, dass bei Sympathikusblockaden mit Lokalanästhetikum im Vergleich zu anderen Therapien kein zusätzlicher Effekt vorhanden sei.3 Auch seien diese Injektionen anderen Therapien nicht überlegen.
Interessant sind neuere Studien zur PTSD. So konnten Olmsted et al. in ihrer RCT-Studie nachweisen, dass in der Interventionsgruppe gegenüber der Sham- Gruppe nach Injektionen in der Woche 0 und 2 die CAPS5-5 Kriterien für PTBS für 8 Wochen deutlich reduziert waren.4 Lipov et al. veröffentlichten dazu bereits 2015 einen Review, in welchem die Notwendigkeit weiterer RCT-Studien angemahnt wurde.5 Bei Brustkarzinomoperationen konnten Xiuli Yang et al. in einer RCT-Studie herausarbeiten, dass Stellatumblockaden, durchgeführt ca. 10 Minuten präoperativ, ein deutlich besseres Outcome und eine reduzierte Anwendung von Disoprivan® (Narkosemittel) bewirkten.6
Sportmedizinisch, aber auch allgemein für myofaszielle Beschwerden ist die RCT-Studie von Fleckenstein et al. interessant.7 Dabei mussten die Probanden eine exzentrische Belastung am M. bizeps brachii durchführen. Die Ergebnisse zeigten insbesondere für eine Erhöhung der Druckschmerzschwelle und eine Reduktion der Bewegungsschmerzintensität hochsignifikante und klinisch relevante Ergebnisse bei einer Injektion vor der exzentrischen muskulären Belastung. Bemerkenswert an dieser Studie ist zusätzlich, dass die cfDNA, ein potenzieller Marker für inflammatorische molekulare Prozesse, in der Interventionsgruppe deutlich erniedrigt blieb. Schaible und Straub hatten bereits 2014 in einer Studie ähnliche Ergebnisse erzielt und auf die Wichtigkeit des Injektionstimings hingewiesen.
Fazit
Für die Zukunft sind insbesondere die Indikationen bei PTBS und dem myofasziellen Schmerz von grossem Interesse, da hier mit herkömmlichen Verfahren den Therapieeffekten Grenzen gesetzt sind. Allerdings sind weitere Studien, insbesondere randomisierte, über längere Zeitverläufe erforderlich.
Literatur:
1 de Oliveira Rocha R et al.: Thoracic sympathetic block for the treatment of complex regional pain syndrome type I: a double-blind randomized controlled study. Pain 2014; 155(11): 2274-81 2 Aleanakian R et al.: Effectiveness, safety, and predictive potential in ultrasound-guided stellate ganglion blockades for the treatment of sympathetically maintained pain. Pain Pract 2020; 20(6): 626-38 3 Stanton TR et al.: Local anaesthetic sympathetic blockade for complex regional pain syndrome. Cochrane Database Syst Rev 2013; 19(8): CD004598 4 Olmsted KLR et al.: Effect of stellate ganglion block treatment on posttraumatic stress disorder symptoms: a randomized clinical trial. JAMA Psychiatry 2020; 7(2): 130-8 5 Lipov E, Ritchie EC: A review of the use of stellate ganglion block in the treatment of PTSD. Curr Psychiatry Rep 2015; 17(8): 599 6 Yang X et al.: Effects of ultrasound-guided stellate ganglion block on postoperative quality of recovery in patients undergoing breast cancer surgery: a randomized controlled clinical trial. J Healthc Eng 2022; 2022: e7628183 7 Fleckenstein J et al.: Investigation of the sympathetic regulation in delayed onset muscle soreness: results of an RCT. Front Physiol 2021; 12: 697335
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...