©
Getty Images
Hüftendoprothetik nach Acetabulumfrakturen
Jatros
Autor:
Dr. Georg Thewanger
Abteilung für Orthopädie und Traumatologie<br> AUVA-Unfallkrankenhaus Linz<br> E-Mail: georg.thewanger@aon.at
30
Min. Lesezeit
07.05.2020
Weiterempfehlen
<p class="article-intro">Die endoprothetische Versorgung nach Acetabulumfrakturen – primär oder frühsekundär – gewinnt zunehmend an Bedeutung, die Versorgung muss aber streng individualisiert erfolgen.</p>
<hr />
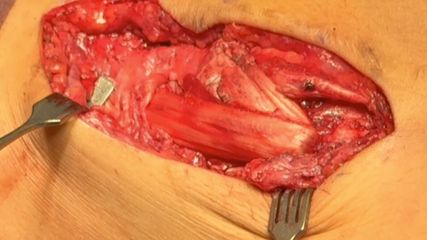
<p class="article-content"><p>Nach wie vor unterscheidet man in der Inzidenz der Beckenring- bzw. Acetabulumfrakturen zwei Altersgipfel: die Fraktur des jüngeren Patienten (üblicherweise Folge eines Hochrasanztraumas) und die Brüche des älteren Patienten (oftmals Folge banaler Stürze). Die unterschiedlichen Verletzungsursachen und patienteneigenen Voraussetzungen führen zu unterschiedlichen Frakturmustern und in der Folge zu differenten Behandlungsstrategien.</p> <h2>Die Acetabulumfraktur des jüngeren Patienten</h2> <p>Beim jungen Patienten stellt heutzutage selbstverständlich die offene Einrichtung und Stabilisierung mit Schrauben und Platten den Goldstandard dar. Je nach Erfahrung des Operateurs und in Abhängigkeit vom Frakturtyp (und natürlich vom Alter, siehe unten) können in 70–80 % der Fälle gute bis sehr gute Resultate erzielt werden.<br /> Unverschobene Brüche der Hüftpfanne und Brüche außerhalb der Hauptbelastungszone können problemlos konservativ behandelt werden. In den meisten Fällen unverschobener Brüche ist eine entlastende Mobilisierung für 6 Wochen ausreichend. Regelmäßige röntgenologische Verlaufskontrollen sind unabdingbar, um eine drohende sekundäre Dislokation der Fraktur rechtzeitig erkennen zu können.<br /> Eine primäre endoprothetische Versorgung einer Hüftgelenksfraktur sollte beim jungen Patienten die absolute Ausnahme sein. Sehr wohl hat die Endoprothetik aber auch beim jungen Patienten beim Auftreten einer posttraumatischen Arthrose einen hohen Stellenwert. Die Arthrose kann frühzeitig, also nach Versagen einer konservativen oder operativen Behandlung, oder spät, als posttraumatische Arthrose im eigentlichen Sinne, auftreten.<br /> Bei der prothetischen Versorgung des jungen Patienten sollten nach unserer Ansicht Standardprothesen zur Anwendung kommen, um einen im Lauf des Lebens wahrscheinlichen Folgeeingriff möglichst einfach zu gestalten. Dies ist naturgemäß nur möglich, wenn ein ausreichender Anteil der knöchernen Hüftpfanne stabil ist. Ist dies nicht der Fall, muss eine stabilisierende Osteosynthese (üblicherweise mit Anlagerung von Eigenknochen) mit der Prothese kombiniert werden. In Abhängigkeit von der Aufgabenstellung müssen diese Eingriffe ein- oder zweizeitig und eventuell auch über mehrere Zugänge durchgeführt werden (Abb. 1).<br /> Sollte aufgrund der Frakturmorphologie oder des Knochendefektes die Implantation einer Schraub- oder Pressfit-Pfanne nicht möglich sein, kommt auch beim jüngeren Patienten eine Revisionsprothese zur Anwendung. Im eigenen Vorgehen bevorzugen wir in diesen Fällen die Anwendung nicht zementierter Pfannensysteme, wiederum, um eine eventuell notwendige Revision zu erleichtern.<br /> Die Sockelpfanne (AQ Solutions, Vertrieb früher über ITS Spectromed) bietet den Vorteil einer zusätzlichen Verankerungsmöglichkeit bei relativ schlechter Knochenqualität. In der Praxis hat sich jedoch gezeigt, dass die Verankerung des zentralen Befestigungsstiftes je nach anatomischen Gegebenheiten extrem schwierig sein kann.<br /> Die MRS-Pfanne (Fa. Brehm) wird mit einem kleinen Haken im Foramen obturatum verankert und mit verschieden großen Laschen am Ileum verschraubt. Das System bietet den Vorteil, dass eine innere Pfanne im äußeren Stützring zementfrei verankert werden kann. Mit der inneren Pfanne kann eine Angulation zur äußeren Pfanne in 6 verschiedenen Positionen eingestellt werden. Damit kann beispielsweise eine fehlende Antekurvation bei Defekt der Hinterwand ausgeglichen werden. Das Inlay wird ebenfalls zementfrei eingebracht, wobei mit einem asymmetrischen Antiluxationsinlay die Pfanneneingangsebene noch einmal zusätzlich korrigiert werden kann. Der Einbau des Systems ist äußerst komplex, die Unterstützung durch einen firmeneigenen Produktspezialisten ist (zumindest anfänglich) unabdingbar. Nichtsdestoweniger hat sich das MRS-System als Standard-Revisionspfanne in unserem eigenen Vorgehen etabliert.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2020_Jatros_Ortho_2003_Weblinks_jat_ortho_2003_s23_abb1_thewanger.jpg" alt="" width="475" height="208" /></p> <h2>Die Acetabulumfraktur des älteren Patienten</h2> <p>Die Inzidenz von Acetabulumfrakturen im höheren Lebensalter hat in den letzten 2 Jahrzehnten dramatisch zugenommen, nach einigen Studien hat sich die Zahl sogar verdoppelt. Grund dafür ist nicht nur die wachsende Überalterung der Bevölkerung in der westlichen Welt, sondern auch der zunehmend aktivere Lebensstil der älteren Semester. Wir haben es also sowohl mit sportlich aktiven älteren Personen zu tun, die vergleichbare Hochrasanztraumata aufweisen wie jüngere, als auch mit geriatrischen Patienten, die schwerste Trümmerfrakturen nach Bagatelltrauma aufgrund schlechter Knochenqualität zeigen („fragility fracture“). Dementsprechend kann weder eine Altersgrenze genannt werden, ab der ein Patient als geriatrisch zu gelten hat, noch kann eine einheitliche Behandlungsempfehlung abgegeben werden.<br /> Prinzipiell unterscheiden wir bei der Acetabulumfraktur im höheren Lebensalter folgende Behandlungsoptionen:</p> <ul> <li>konservativ</li> <li>ORIF</li> <li>primäre Prothetik</li> <li>sekundäre Prothetik</li> </ul> <p>Zur Entscheidungsfindung müssen die folgenden relevanten Begleitumstände herangezogen werden:</p> <ul> <li>patientenbezogene Faktoren: physiologisches Alter, Osteoporose, Komorbidität, präexistente Arthrose, Aktivitätslevel, mentaler Zustand, evtl. Gerinnungshemmung</li> <li>verletzungsbezogene Faktoren: Verletzungsmechanismus, Frakturcharakteristik, Begleitverletzungen</li> <li>therapiebezogene Faktoren: primäre Entscheidung, ob operativ oder konservativ, Zeitpunkt und Qualität der Versorgung, perioperative Komplikationen.</li> </ul> <p>Die Auswahl der jeweiligen Behandlungsoption unterliegt weiters den folgenden Kriterien: Für die konservative Behandlung muss der Patient in der Lage sein, mit Krücken zu gehen. Entgegen einer früher weit verbreiteten Ansicht sollte es heute keinen Grund mehr für eine Extensionsbehandlung geben. Ganz im Gegenteil gilt die Notwendigkeit einer Extension (z. B. Instabilität nach Luxation) heute als Operationsindikation. Infrage kommen für die konservative Behandlung unverschobene Brüche und bestimmte Bruchformen mit sogenannter sekundärer Kongruenz, wie z. B. die im Alter oft gesehenen Zweipfeilerfrakturen (Abb. 2).<br /> Die Grundzüge der konservativen Therapie setzen sich zusammen aus: entlastender Mobilisierung, effizienter Schmerztherapie, adäquater Physiotherapie und entsprechender Thromboseprophylaxe. Weiters müssen regelmäßige Röntgenkontrollen durchgeführt werden.<br /> Für die offene Einrichtung und Osteosynthese müssen folgende Kriterien erfüllt sein:</p> <ul> <li>Es muss eine Reposition und Wiederherstellung der Gelenkskongruenz erwartbar sein.</li> <li>Es muss ein relativ einfacher Eingriff über einen Standardzugang durchgeführt werden können.</li> <li>Die Operationsdauer sollte nicht mehr als 3–4 Stunden betragen.</li> <li>Es darf keine offensichtliche Schädigung des Hüftkopfes vorliegen.</li> <li>Es muss eine adäquate Knochenqualität vorliegen.</li> </ul> <p>Unter Berücksichtigung der oben genannten Punkte kann mit einem guten Ergebnis der ORIF gerechnet werden. Zu berücksichtigen ist allerdings, dass in der gesamten Literatur bei Patienten über 60 Jahre die Rate anatomischer Rekonstruktionen deutlich schlechter ist als bei jüngeren Patienten. Dies wird auf die veränderte Frakturcharakteristik des alten Patienten (höherer Anteil an Trümmerfrakturen) zurückgeführt (Abb. 3).<br /> Die primäre Endoprothetik zeigt, insbesondere in Kombination mit gleichzeitig durchgeführten Minimalosteosynthesen, sehr gute Ergebnisse – sowohl in der Literatur als auch im eigenen Vorgehen. Das zugrunde liegende Operationsprinzip ist hierbei nicht das Anstreben einer anatomischen Reposition, sondern das Herstellen ausreichend stabiler Verhältnisse, um eine Hüftprothese verankern zu können. Das bei Jugendlichen genannte Kriterium einer eventuell notwendigen Wechseloperation spielt beim geriatrischen Patienten naturgemäß keine Rolle. Dementsprechend kommen verschiedene Revisionssysteme zum Einsatz. Im Vordergrund steht die belastungsstabile Verankerung der Pfannenkomponente, sodass eine Mobilisierung mit Vollbelastung unmittelbar postoperativ erfolgen kann.<br /> Um auch langfristig ein gutes Ergebnis zu erzielen, muss auf eine entsprechende knöcherne Auflage der Prothese geachtet werden. Als Beispiel möge hier die (im eigenen Vorgehen sehr oft verwendete) Burch-Schneider-Pfanne dienen: Die Pfanne muss massiv mit Eigenspongiosa (üblicherweise aus dem Femurkopf) unterfüttert werden, um ein Durchtreten des Zementes durch die Pfannenlöcher beim Platzieren des Inlays möglichst zu verhindern. Der Zement verhindert nämlich eine knöcherne Integration der Pfanne – dies führt über kurz oder lang zum Implantatversagen (Abb. 4).<br /> Wie bei jüngeren Patienten kann auch bei älteren nach dem Versagen einer konservativen oder primär operativen Behandlung die sekundäre Endoprothetik zur Anwendung kommen. In diesen Fällen sind die Ergebnisse jedoch schlechter als bei der primären Prothetik. Als Gründe dafür werden Veränderungen der anatomischen Gegebenheiten und Vernarbungen angegeben (Abb.5). Es hat sich jedoch in den letzten Jahren ein Konzept der zweizeitigen Versorgung etabliert, das von einigen Autoren präferiert wird und offensichtlich ebenfalls gute Ergebnisse erwarten lässt: Primär wird eine limitierte osteosynthetische Stabilisierung des Acetabulums ohne Anspruch auf anatomische Reposition durchgeführt, um ein knöchernes Widerlager für die spätere Endoprothetik herzustellen. Nach knöcherner Konsolidierung des Bruches wird dann die Prothetik durchgeführt, wobei zementfreie Standardprothesen verwendet werden können.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2020_Jatros_Ortho_2003_Weblinks_jat_ortho_2003_s24_abb2_thewanger.jpg" alt="" width="475" height="192" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2020_Jatros_Ortho_2003_Weblinks_jat_ortho_2003_s24_abb3_thewanger.jpg" alt="" width="475" height="230" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2020_Jatros_Ortho_2003_Weblinks_jat_ortho_2003_s25_abb4+5_thewanger.jpg" alt="" width="850" height="263" /></p> <h2>Zusammenfassung</h2> <p>Beim jungen und auch beim biologisch jüngeren Patienten im fortgeschrittenen Lebensalter gelten die offene Reposition und innere Fixation der Acetabulumfraktur als Mittel der Wahl. Ein prothetischer Ersatz sollte hier immer erst sekundär zur Anwendung kommen.<br /> Beim älteren Patienten kann die Endoprothetik unter Berücksichtigung verschiedener Kriterien eine geeignete Therapieoption in der Behandlung der Acetabulumfraktur sein. Die Prothetik kann primär in Kombination mit Osteosynthese und Spongiosaplastik durchgeführt werden oder sekundär nach Konsolidieren der Fraktur.</p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p>● Gännslen A et al. (Hrsg.): Acetabular Fractures. Thieme 2017 ● Hanschen M et al.: Management of acetabular fracures in the geriatric patient. SICOT J 2017; 3: 37 ● Pagenkopf E et al.: Acetabular fractures in the elderly: treatment recommendations, HSS J 2006; 2(2): 161–71 ● Perl M et al.: Acetabulumfraktur – Prothesenversorgung wann und wie? Wie sind die Resultate? Trauma Berufskrankh 2017; 19: 141-7 ● Perl M, Bühren V: Primäre und früh-sekundäre Endoprothetik nach Brüchen des Hüftgelenkes. Trauma Berufskrankh 2018; 20: 38-40 ● Rommens PM: Stellenwert der Endoprothetik nach Acetabulumfraktur. Trauma Berufskrankh 2017; 19 (Suppl 2): S184-91 ● Tidermark J et al.: Primary total hip arthroplasty with a Burch-Schneider antiprotrusion cage and autologous bone grafting for acetabular fractures in elderly patients. J Orthop Trauma 2003; 17(3): 193-7 ● Wollmerstädt J et al.: Mortality, complications and long-term functional outcome in elderly patients with fragility fractures of the acetabulum. BMC Geriatrics 2020; 20: 66</p>
</div>
</p>
Das könnte Sie auch interessieren:
Multiligamentverletzungen im Knie: die ideale Bandplastik
Kombinationsverletzungen mehrerer Bänder im Kniegelenk sind eine Herausforderung in der Orthopädie. Ohne korrekte Therapie ist das Risiko für Rotationsinstabilitäten hoch. Eine vordere ...
Patientenoptimierung in der orthopädischen Chirurgie
Die Patientenoptimierung vor orthopädischen Eingriffen, insbesondere in der Endoprothetik, spielt eine entscheidende Rolle für den Erfolg der Operation und die Zufriedenheit der ...
Versagensanalyse nach Rotatorenmanschettenrekonstruktion
Die Rotatorenmanschette (RM) besteht aus den Muskeln Supraspinatus, Infraspinatus, Teres minor und Subscapularis. Diese zentrieren den Oberarmkopf in der Gelenkpfanne und tragen jeweils ...