Differenzialdiagnose bei Hüftschmerzen
Autoren:
Dr. med. Armando Hoch
Oberarzt
Prof. Dr. med. Patrick Zingg
Leitender Arzt
Stv. Klinikdirektor Orthopädie
Hüft- und Beckenchirurgie
Universitätsklinik Balgrist
Zürich
E-Mail: armando.hoch@balgrist.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
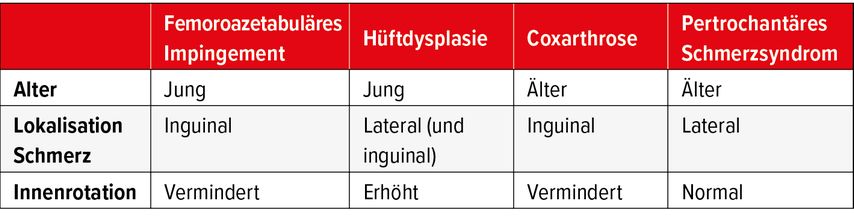
Hüftschmerzen sind häufig und können unterschiedliche Ursachen haben. Eine systematische Herangehensweise erlaubt eine rasche Eingrenzung auf wenige Differenzialdiagnosen. Die Alterskategorie, die genaue Lokalisation der Schmerzen und eine fokussierte Untersuchung sind dabei entscheidend. Das konventionelle Röntgenbild bestätigt in aller Regel die vermutete Diagnose. Die Interpretation von Zusatzuntersuchungen ist ungleich anspruchsvoller und oftmals Inhalt weiterer Beratungsgespräche oder der Operationsplanung beim Spezialisten.
Keypoints
-
Die Ursache von Hüftschmerzen kann durch eine strukturierte Vorgehensweise einfach und zielführend identifiziert werden. Entscheidend sind dabei das Alter, die Schmerzlokalisation und die klinische Untersuchung. Die Bildgebung hat einen untergeordneten Stellenwert, wobei das Röntgenbild die Bildgebung der Wahl ist. Ein MRI ist selten nötig.
-
Junge Patienten leiden oft an Formstörungen, wie dem femoroazetabulären Impingement oder der azetabulären Dysplasie. Diese Krankheitsbilder sollten mit gelenkserhaltender Chirurgie behandelt werden, um die frühzeitige Arthrose zu verzögern. Deshalb ist eine rasche Zuweisung zum Spezialisten sinnvoll.
-
Ältere Patienten leiden oft an einer Coxarthrose, welche mit dem Gelenksersatz zuverlässig behandelt werden kann. Das pertrochantäre Schmerzsyndrom ist Domäne der konservativen Behandlung.
Hüftschmerzen sind ein häufiger Grund für Konsultationen in der Hausarztpraxis sowie auch auf der Notfallstation. Für die möglichen Ursachen bedient man sich aus einem Potpourri unterschiedlicher Begrifflichkeiten. Einige davon bezeichnen Krankheitsbilder der Hüfte selber (femoroazetabuläres Impingement, Coxarthrose), andere solche der umgebenden Weichteilstrukturen (pertrochantäres Schmerzsyndrom), wiederum andere bleiben vage (weiche Leiste) oder beschreiben gar hüftferne Ursachen (Radikulopathie). Um Ordnung zu schaffen und die richtige Behandlung zu ermöglichen, bedarf es eines strukturierten Vorgehens.
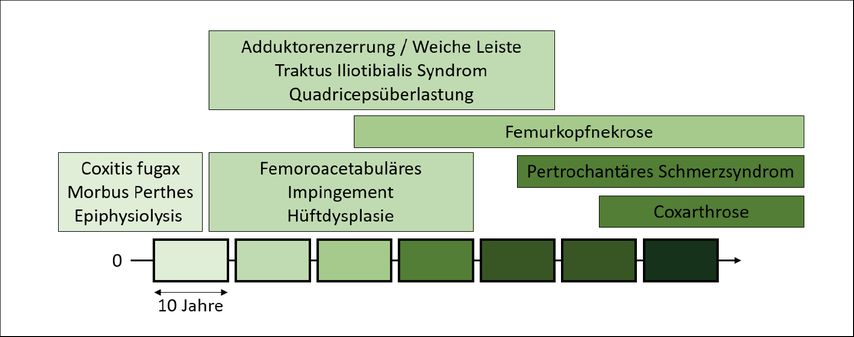
Dieses strukturierte Vorgehen ist gleichermassen einfach wie zielführend. Entscheidende Aspekte sind das Alter, die Lokalisation der Schmerzen und einige wenige Untersuchungsbefunde (Tab. 1). Jede Alterskategorie hat ihre typischen Krankheitsbilder (Abb. 1). So wird bei der Rentnerin mit Leistenschmerzen kaum jemand an die Coxitis fugax denken. Im jungen Erwachsenenalter (18–35 Jahre) sind Formstörungen die häufigsten Ursachen für Schmerzen in der Hüfte. Die klassischen Entitäten sind das femoroazetabuläre Impingement (FAI) und die azetabuläre Dysplasie. Bei älteren Patientinnen (>60 Jahre) sind die Coxarthrose und das pertrochantäre Schmerzsyndrom häufig. Die Lokalisation erlaubt eine weitere Eingrenzung. Schmerzen inguinal sind typischerweise auf eine Problematik des Gelenkes selber zurückzuführen, während Schmerzen im Bereich des Trochanters oder des Gesässes auf eine Überlastung der periartikulären Muskulatur, insbesondere der Hüftabduktoren hindeuten. Schliesslich zeigt die Untersuchung auch gewisse typische Merkmale auf. Bei einer vermehrten Innenrotation wird die Dysplasie wahrscheinlich, bei verminderter Innenrotation eher das Impingement oder die Coxarthrose. Eine muskuläre Schwäche der Hüftabduktoren ist typisch für das pertrochantäre Schmerzsyndrom.
Hüftschmerzen im jungen Alter – Formstörungen
Einige Krankheitsbilder der Hüfte sind dem Kindesalter vorenthalten und können bei jungen Erwachsenen bereits nicht mehr auftreten. So ist die frühkindliche Coxitis fugax, der kindliche Morbus Perthes und die im frühen Jugendalter typische Epiphysiolyse ab 18 Jahren kein Thema mehr. Schmerzen durch Überbelastung bei Sport oder Änderung der Routine kann bei jungen Erwachsenen oftmals durch die Anamnese erfragt werden, häufige Lokalisationen sind dort die Adduktoren (weiche Leiste, Sportlerleiste), der Tractus iliotibialis oder der M. quadriceps. Diese Differenzialdiagnosen kann man häufig einem Ereignis oder einer Aktivität zuordnen. Zudem sind die Krankheitsbilder oft über wenige Wochen zeitlich limitiert. Einen längeren Verlauf und eine eher schleichende Symptomatik hingegen zeigen die klassischen Formstörungen (femoroazetabuläres Impingement und Hüftdysplasie) des jungen Erwachsenen.
Femoroazetabuläres Impingement
Ätiologie
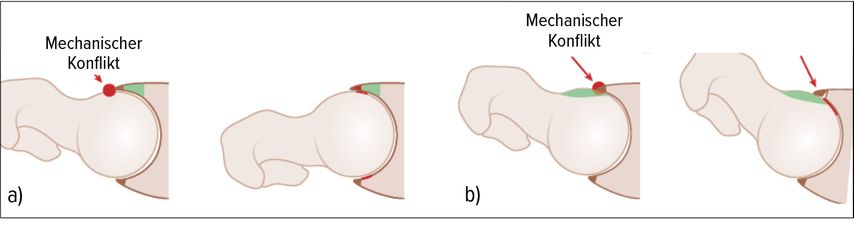
Das femoroazetabuläre Impingement ist eine Erkrankung des Hüftgelenks, welche während des Wachstums entsteht und sich durch Hüftschmerzen typischerweise bei jungen Erwachsenen bemerkbar macht. Es handelt sich um eine Formstörung des Femurkopfes und des Azetabulums, bei der es zu Einklemmphänomenen (Impingement, «to impinge» – anschlagen, anprallen) kommt, weil die Passform der beiden Gelenkpartner nicht genau stimmt. Dieser mechanische Konflikt führt im Frühstadium zu einer Bewegungseinschränkung und Überlastung des Gelenks, was typischerweise Schmerzen verursacht. Dabei ist die Symptomatik abhängig vom Verhalten des Patienten, wobei gewisse Sportarten die Schmerzen begünstigen. Im weiteren Verlauf kommt es zur Abnutzung des Gelenkknorpels mit dem Risiko für eine frühzeitigen Entwicklung einer Coxarthrose.
Klinik
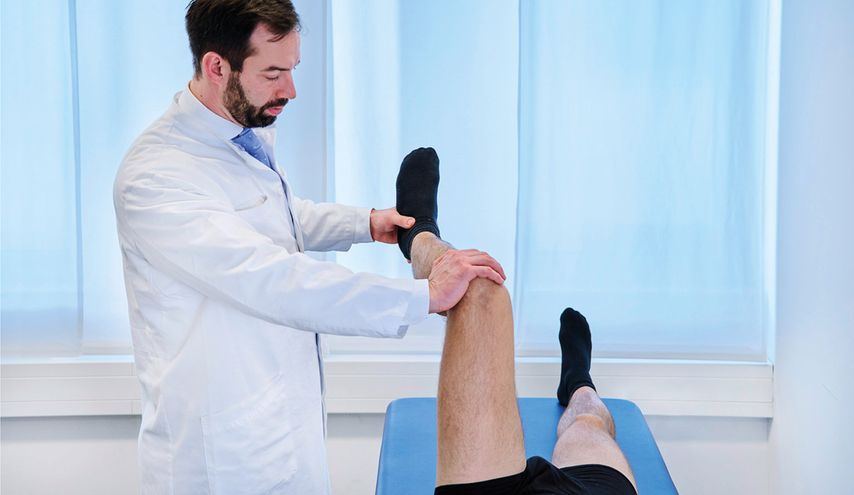
Der typische Patient ist zwischen 18 und 35 Jahre alt, klagt über Schmerzen in der Inguina oftmals nach längerem Sitzen oder bei gewissen Drehbewegungen oder Sportarten, welche endgradige Positionen des Hüftgelenks erfordern. Diese Symptomatik kann in der Untersuchung im Impingement-Test reproduziert werden. Das 90° in der Hüfte und im Knie flektierte Bein wird nach innen gedreht und der typische inguinale Schmerz wird ausgelöst.
Diagnostik
Die konventionelle Bildgebung (Röntgen Becken anteroposterior und Hüfte axial) ermöglicht es, einige Aspekte dieser Formstörung aufzuzeigen (beispielsweise eine Pincer-Morphologie am Azetabulum (Abb. 2a) oder eine Cam-Morphologie am Schenkelhals (Abb. 2b, Abb. 3). Die Diagnose kann so gestellt werden. Weiterführende Untersuchungen (MRI mit intraartikulärem Kontrastmittel und Torsionsmessung des Femurs) finden dann typischerweise beim Erarbeiten der Operationsindikation und -planung in den Beratungsgesprächen beim Spezialisten statt.
Therapie
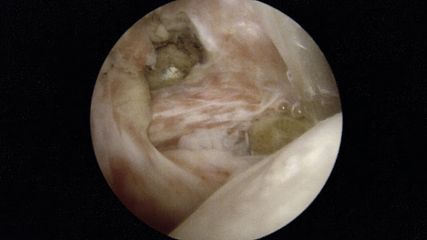
Beim femoroazetabulären Impingement kommt die gelenkserhaltende Chirurgie zum Einsatz. Die Indikation ist gegeben durch den Leidensdruck und das hohe Risiko für eine frühzeitige Arthrose, ebenjene Aspekte, welche durch die Operation klar positiv beeinflusst werden. In den meisten Fällen kann das femoroazetabuläre Impingement mit einer Hüftarthroskopie behandelt werden. In ausgewählten Fällen bei komplexen Situationen benötigt es offene Verfahren für die Behandlung.
Hüftdysplasie
Ätiologie
Die Hüftdysplasie ist eine angeborene oder erworbene Fehlbildung des Azetabulums. Aufgrund der unzureichenden Verknöcherung ist das Azetabulum im Verhältnis zum Femurkopf zu klein, sodass eine ungenügende Einfassung resultiert. Dies führt wiederum zu höheren Spitzenbelastungen auf die verbleibende azetabuläre Gelenksoberfläche, welche mehr Last zu tragen hat. Im Frühstadium kommt es zu einer Überlastung des Gelenks und der Gelenkslippe, was typischerweise Schmerzen verursacht. Dabei ist die Symptomatik abhängig von der Belastung im Alltag. Im weiteren Verlauf kommt es zur Schädigung des Gelenkknorpels mit dem Risiko für eine frühzeitige Arthroseentwicklung.
Klinik
Der typische Patient ist zwischen 18 und 35 Jahre alt und klagt über belastungsabhängige Schmerzen über der Aussenseite des Hüftgelenkes. Bei Extrempositionen des Gelenkes oder später im Verlauf werden die Schmerzen auch inguinal empfunden. In der Untersuchung ist typischerweise die Gelenksbeweglichkeit aufgrund der fehlenden Einfassung gesteigert. Bei endgradiger Flexion und Innenrotation kann wiederum ein Leistenschmerz provoziert werden. Die Kombination von gesteigerter Innendrehung und positivem Impingement-Zeichen ist hier also wegweisend (femoroazetabuläres Impingement: verminderte Innenrotation).
Diagnostik
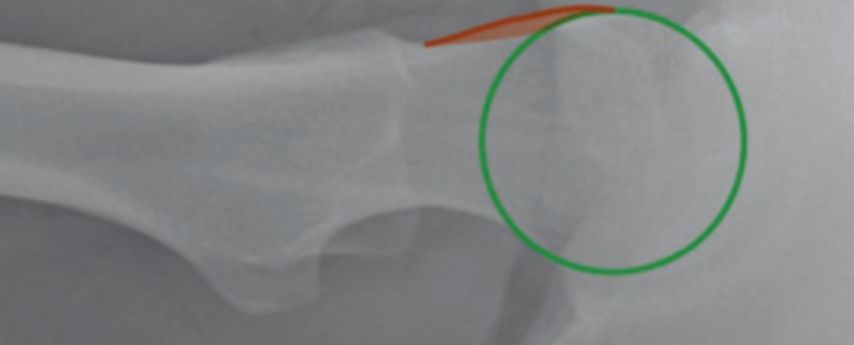
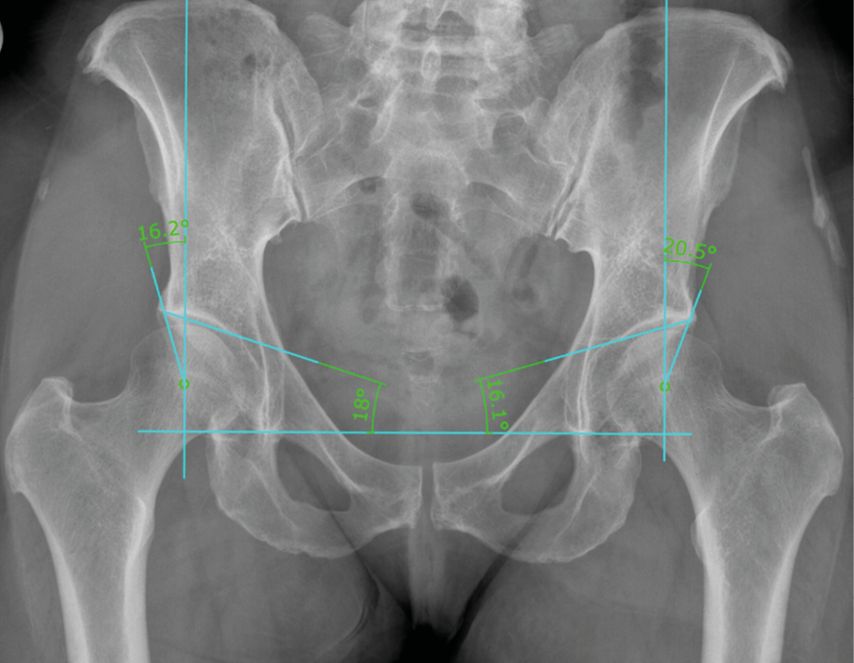
Die konventionelle Bildgebung zeigt die verminderte ossäre Einfassung (Abb. 4). Der laterale Zentrumseck-Winkel ist vermindert (<20°) und der azetabuläre Index erhöht (>10°). Im axialen Bild zeigt sich eine defiziente Vorderwand. Die Diagnose kann so bereits gestellt werden. Weiterführende Untersuchungen (MRI mit intraartikulärem Kontrastmittel und Torsionsmessung des Femurs) finden dann im Rahmen des Erstellens des Behandlungsplanes statt.
Abb. 4: Azetabuläre Dysplasie rechts mit lateralem Zentrumseck-Winkel (LCEA) von 16,2° und azetabulärem Index (ACI) von 18°
Therapie
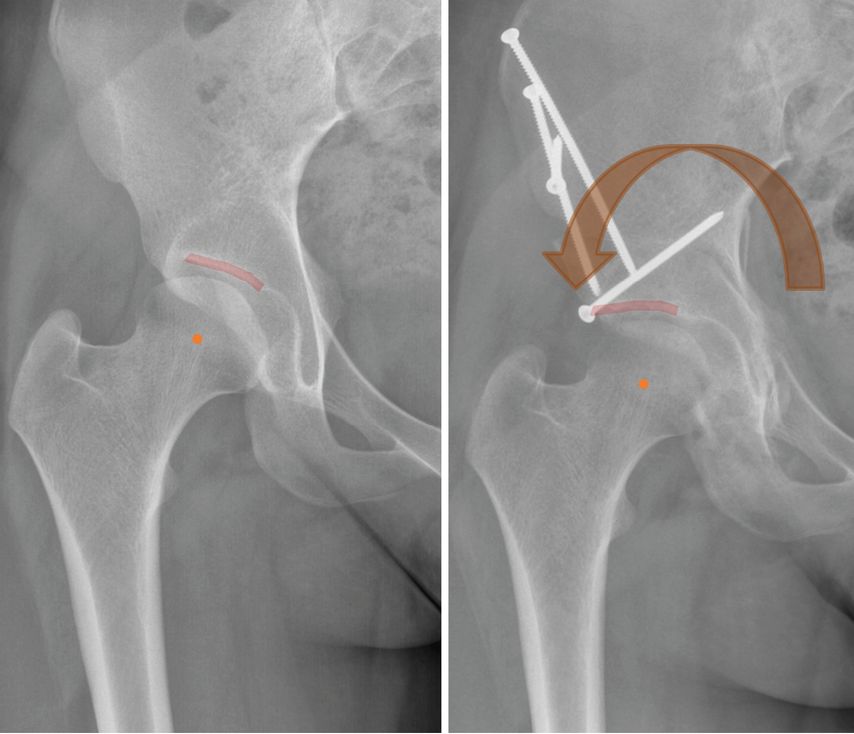
Bei der symptomatischen Hüftdysplasie ist wiederum die gelenkserhaltende Chirurgie indiziert, mit dem Ziel die Beschwerden zu lindern, die Belastungstoleranz zu verbessern und die Langlebigkeit des Gelenks positiv zu beeinflussen. Der klassische Eingriff ist hier die periazetabuläre Beckenosteotomie, eine Operation, bei der das Azetabulum umschnitten und im Raum neu orientiert wird, sodass die Überdachung verbessert ist (Abb. 5).
Hüftschmerzen im höheren Alter – Arthrose und pertrochantäres Schmerzsyndrom
Leistenschmerzen bei älteren Menschen sind häufig durch eine Coxarthrose bedingt. Es muss jedoch nicht jeder Hüftschmerz seine Ursache in der Degeneration des Gelenks haben. Gleichermassen häufig sind Überlastungsreaktionen der periartikulären Muskulatur, insbesondere der Hüftabduktoren. Sie sind ebenfalls einem Alterungsprozess unterworfen und können Reizzustände entwickeln. Diese Reizzustände sind begleitet von der Bursitis trochanterica als typischem Begleitphänomen. Die Lokalisation der Schmerzen und die Provokation lassen das pertrochantäre Schmerzsyndrom gut von der Coxarthrose abgrenzen, wobei Letztere auch Ursache für die Überlastung der Muskulatur sein kann. Ähnlich wie die Coxarthrose, aber häufig mit einer Ursache (internistisch, rheumatisch, posttraumatisch) verbunden, präsentiert sich die Femurkopfnekrose.
Coxarthrose
Ätiologie
Die Degeneration des Hüftgelenks hat viele Ursachen. Die zuvor beschriebenen Formstörungen (Dysplasie und femoroazetabuläres Impingement) sind typische mechanische Probleme, die die Arthroseentwicklung begünstigen, weitere mechanische Ursachen sind die Femurkopfnekrose oder posttraumatische Veränderungen der Gelenksfläche. Gewisse rheumatologische oder internistische Krankheitsbilder begünstigen ebenfalls die Entwicklung einer Coxarthrose (rheumatoide Arthritis, Spondylarthropathien).
Klinik
Der typische Patient ist über 60 Jahre alt und klagt über belastungsabhängige Schmerzen inguinal mit undulierendem Verlauf. Zudem besteht oft ein Anlaufschmerz, der nach einigen Schritten besser wird, um bei längerer Gehstrecke wieder zuzunehmen. Später besteht dann ein Dauerschmerz mit Ausweitung auf die gesamte Hüftregion. In der Untersuchung ist die Beweglichkeit des Gelenks global eingeschränkt, wobei wiederum die Innenrotation als Erstes abnimmt und auch gleichermassen schmerzhaft in der Untersuchung ist.
Diagnostik
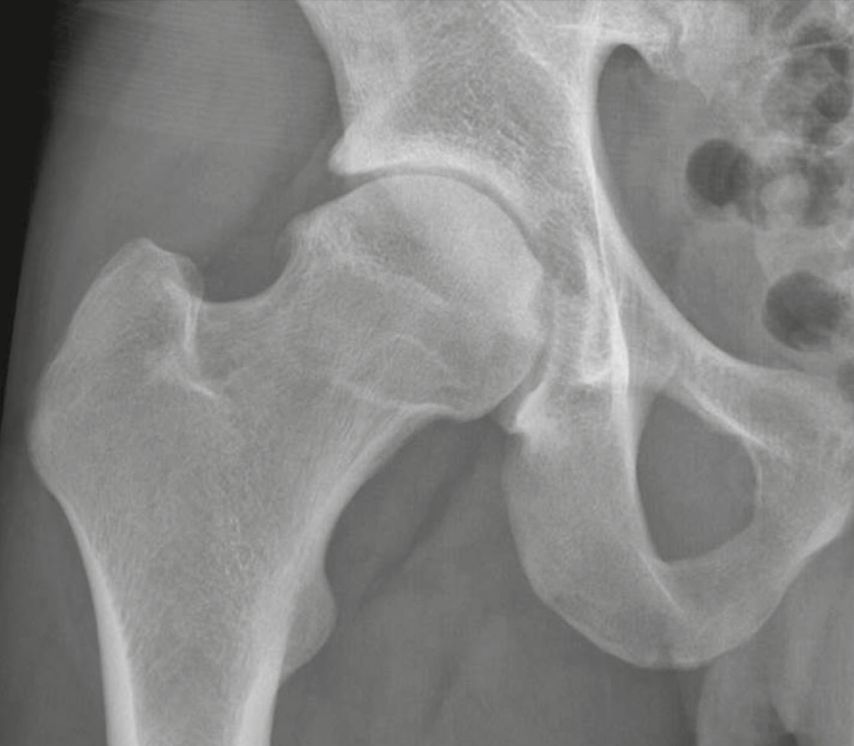
Das konventionelle Röntgenbild zeigt die klassischen Arthrosezeichen der Gelenksspaltverschmälerung, Osteophytenbildung, subchondralen Sklerosierung und Zystenbildung (Abb. 6). Eine weiterführende Bildgebung ist nicht notwendig.
Therapie
Die Behandlung der Coxarthrose kennt ein stufenweises Vorgehen. In einer ersten Phase findet intuitiv eine Anpassung der Belastung statt. Dies wird flankiert von Bedarfsanalgesie nach dem WHO-Stufenschema. Bei ausgeschöpfter Analgesie ist eine intraartikuläre Infiltration sinnvoll. Die Wirksamkeit und Wirkdauer sind dabei sehr unterschiedlich und abhängig vom Anspruch und dem Schmerzempfinden des Patienten sowie auch dem Arthrosegrad. Bei einer fortgeschrittenen Arthrose ist die Infiltration oft nicht mehr zielführend. Langfristig und zuverlässig kann die Coxarthrose mit der Implantation einer Hüfttotalprothese behandelt werden.
Pertrochantäres Schmerzsyndrom
Ätiologie
Das pertrochantäre Schmerzsyndrom beschreibt Schmerzen im Bereich des Trochanters, welche typischerweise durch eine Überlastung der Hüftabduktorenmuskulatur, eine Tendinopathie derselben oder eine Entzündung der Bursa trochanterica verursacht wird. Oftmals gehen diese Pathologien miteinander einher.
Klinik
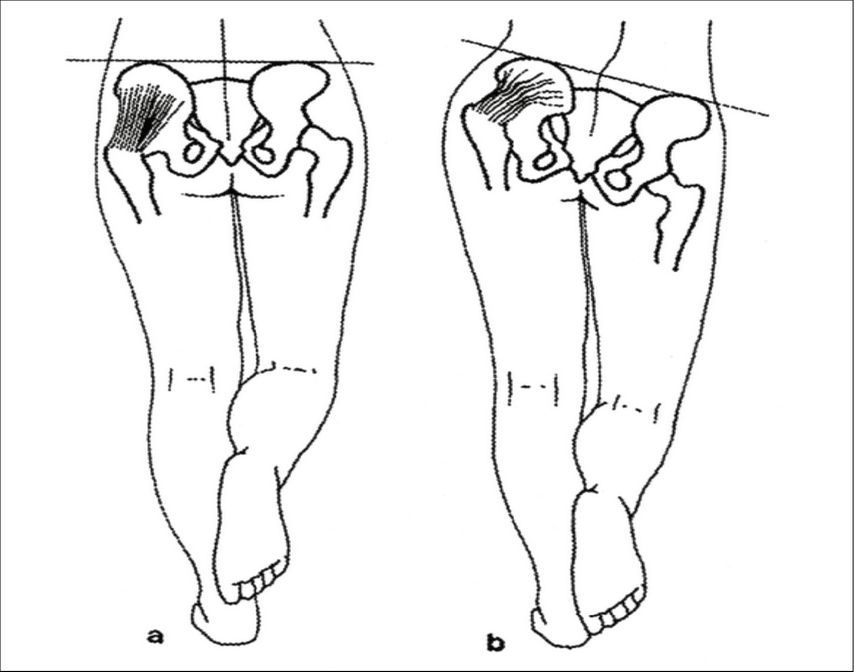
Die Patienten sind typischerweise über 60 Jahre alt, tendenziell weiblich und übergewichtig. Die Schmerzen werden über der Aussenseite des Trochanter major beschrieben, zeitweise mit Ausstrahlung in das Gesäss. Provoziert werden die Schmerzen einerseits bei Belastung, insbesondere beim Hinaufsteigen von Treppen, oder andererseits durch das Liegen auf der betroffenen Seite. Die Schmerzen können so auch in der Nacht auftreten. In der Untersuchung zeigt sich ein Trendelenburg-Hinken oder ein positives Trendelenburg-Zeichen (Abb. 7). Es besteht eine Druckdolenz über dem Trochanter und je nach Muskelzustand ist die Kraft der Hüftabduktion (in Seitenlage) vermindert.
Abb. 7: a) negatives Trendelenburgzeichen, b) positives Trendelenburgzeichen
Diagnostik
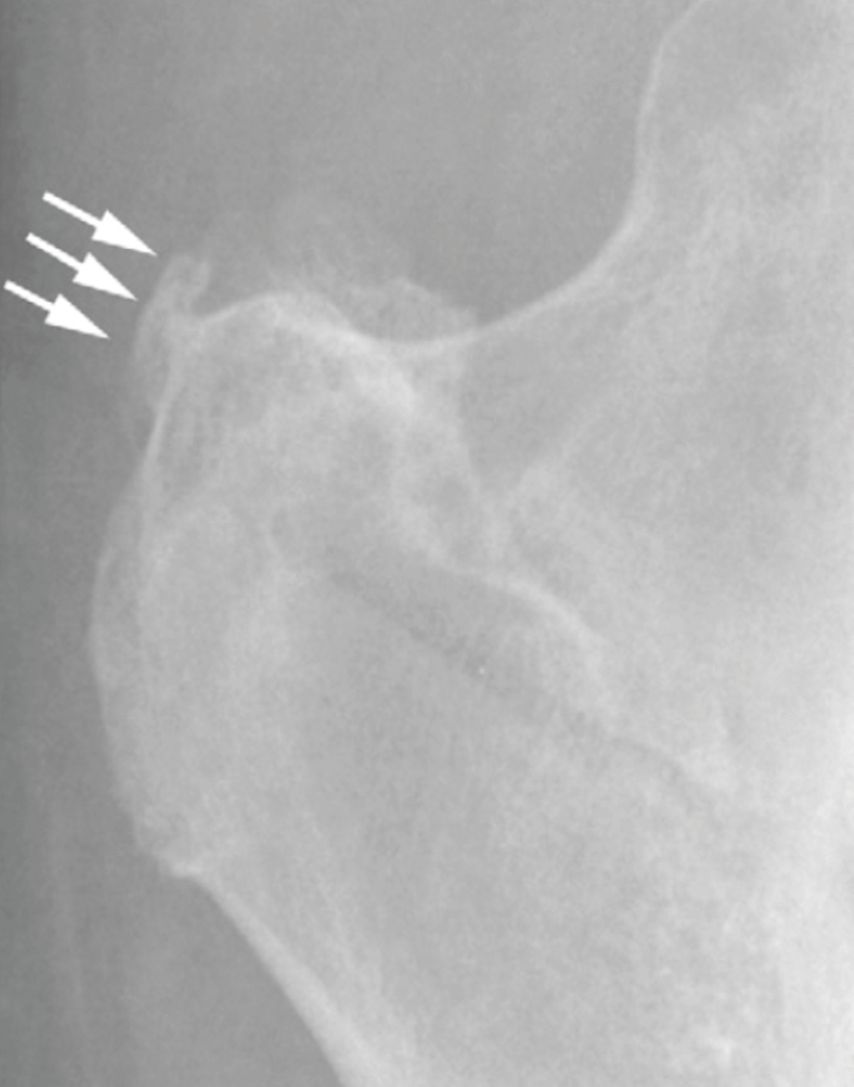
Das konventionelle Röntgenbild zeigt knöcherne Irregularitäten oder Verkalkungen am Trochanter major (Abb. 8). Durch die Klinik und das konventionelle Röntgenbild kann die Diagnose gestellt werden. Die MR-Untersuchung kann eine Tendinopathie oder Ruptur der Abduktorensehnen oder eine Verfettung der Muskulatur aufzeigen. Oftmals fehlt aber die therapeutische Konsequenz.
Therapie
Das pertrochantäre Schmerzsyndrom ist Domäne der konservativen Behandlung. Als Erstlinientherapie kann eine physiotherapeutisch angeleitete Dehnung und Kräftigung der Muskulatur erfolgen, wobei die Eigenbeübung zentral und passive Massnahmen eher im Hintergrund sind. Bei frustranem Verlauf über drei Monate kann eine Komplexbehandlung mit Physiotherapie, NSAR-Kur und Infiltration der Bursa trochanterica erfolgen. In sehr seltenen Fällen bedarf es eines chirurgischen Vorgehens, wobei dort eine gute, aber nicht gleichermassen überragende Prognose wie bei der Hüftprothese proklamiert werden kann.
Abb. 9: Bei einem Patienten mit Hüftschmerzen ist ein strukturiertes Vorgehen gleichermassen einfach wie zielführend: Entscheidende Aspekte sind das Alter, die Lokalisation der Schmerzen und einige wenige Untersuchungsbefunde
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Multiligamentverletzungen im Knie: die ideale Bandplastik
Kombinationsverletzungen mehrerer Bänder im Kniegelenk sind eine Herausforderung in der Orthopädie. Ohne korrekte Therapie ist das Risiko für Rotationsinstabilitäten hoch. Eine vordere ...
Patientenoptimierung in der orthopädischen Chirurgie
Die Patientenoptimierung vor orthopädischen Eingriffen, insbesondere in der Endoprothetik, spielt eine entscheidende Rolle für den Erfolg der Operation und die Zufriedenheit der ...
Versagensanalyse nach Rotatorenmanschettenrekonstruktion
Die Rotatorenmanschette (RM) besteht aus den Muskeln Supraspinatus, Infraspinatus, Teres minor und Subscapularis. Diese zentrieren den Oberarmkopf in der Gelenkpfanne und tragen jeweils ...