Arthrose nach schulter-stabilisierenden Eingriffen
Autoren:
Dr. med. univ. Florian Hruska
Priv.-Doz. Dr. med. univ. Ulrich Koller, MSc
Klinische Abteilung für Unfallchirurgie
Universitätsklinik für Orthopädie und
Unfallchirurgie, Wien
E-Mail: florian.hruska@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Stabilisierende Eingriffe am Schultergelenk gelten als effektive Therapie zur Vermeidung von Rezidivluxationen. Während der Fokus bislang auf der Stabilität lag, rücken mit zunehmenden Langzeitbeobachtungen auch Spätfolgen in den Vordergrund. Insbesondere die Entwicklung einer postoperativen Arthrose wirft die Frage auf, ob und in welchem Ausmaß chirurgische Eingriffe zur Degeneration des Schultergelenks beitragen.
Keypoints
-
Das Risiko für die Entwicklung einer schweren Omarthrose erhöht sich nach Schulterluxation um das 10–20-Fache.
-
Für die chirurgische Stabilisierung stehen verschiedene Techniken wie z.B. der Bankart-Repair, der Latarjet oder andere Knochenblockverfahren zur Verfügung.
-
In Langzeituntersuchungen entwickeln 56% der Patient:innen nach Schulterluxation eine Arthropathie – unabhängig von der Therapiemethode.
Vor etwas mehr als 100 Jahren beschrieb Arthur Sidney Blundell Bankart, ein Londoner Orthopäde, erstmals eine bis dahin unbekannte Pathologie, die er als wesentliche Ursache der Schulterinstabilität ansah.1 In seinem Werk stellte er eine offene Operationstechnik vor, die über eine Korakoidosteotomie und Tenotomie der Subscapularissehne durchgeführt wurde, und beschrieb, wie mit Seidendarm-Fadenmaterial ein kapsuloligamentärer Repair durchzuführen sei, um damit die Heilung des „glenoidalen Ligaments“, heute bekannt als Labrum, zu ermöglichen.1–3 Damit setzte Bankart einen Meilenstein in der Schulterchirurgie, da wesentliche Elemente seiner Technik bis heute weltweit Anwendung finden. Die von ihm beschriebene Technik wurde im Laufe der folgenden Jahrzehnte weiterentwickelt und modernisiert und wird heute nahezu ausschließlich arthroskopisch durchgeführt.3 Unzählige Studien kommen zu dem Ergebnis, dass der Bankart-Repair der konservativen Therapie überlegen ist.4–6 Bei diesen Publikationen handelt es sich in den meisten Fällen um kurz- bis mittelfristige Untersuchungen, die sich vorrangig auf die Rezidivinstabilität als Hauptoutcomeparameter konzentrieren. Studien zu Langzeitergebnissen nach Bankart-Operation zeigen eine gewisse Heterogenität, wobei insbesondere höhere Reluxationsraten von 9–34,1% kritisch diskutiert werden.7–13
Arthrose als Langzeitfolge
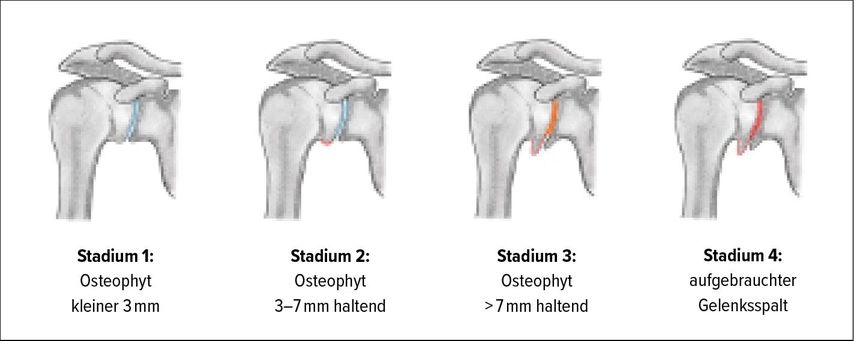
Neben der Rezidivinstabilität rückt zunehmend die Arthrose als Langzeitfolge nach stabilisierenden Eingriffen am Schultergelenk in den wissenschaftlichen Fokus.8,10,11,14–16 Da Schulterluxationen meist junge Patient:innen betreffen, ist die Bestimmung der Prävalenz einer konsekutiven Instabilitätsarthrose, welche häufig erst als Spätfolge auftritt, aufgrund der dafür notwendigen langen Nachbeobachtungszeiträume herausfordernd.17 Neer et al. waren unter den Ersten, die einen Zusammenhang zwischen Omarthrose und Stabilisierungsoperationen am Schultergelenk herstellten.18 1983 wurde wenig später von Samilson und Prieto der Begriff der „dislocation arthropathy“ geprägt.19 In einem Kollektiv von 74 Patient:innen identifizierten sie bereits nach einmaliger Schulterluxation radiologische Zeichen einer Omarthrose, welche auf der gesunden Gegenseite nicht vorhanden waren. Ebenfalls beschrieben Samilson und Prieto erstmalig eine Klassifikation zur Graduierung der „dislocation arthropathy“, welche bis heute, teilweise in modifizierter Form, Anwendung findet (Abb.1).19,20 Heute werden unter Instabilitätsarthrose degenerative Veränderungen des Schultergelenks zusammengefasst, welche nach zumindest einer Schulterluxation unabhängig von der Therapiemethode (konservativ oder operativ) auftreten.21
Abb. 1: Klassifikation der Arthrose von Samilson und Prieto.19 Modifiziert nach Buscayret20; illustriert von Lisa Frasz, MSc
Arthrose nach operativer Stabilisierung
Bei den meisten Studien zur Instabilitätsarthrose handelt es sich um postoperative Nachuntersuchungen nach verschiedenen schulterstabilisierenden Eingriffen. Die Inzidenz wird dabei zwischen 8 und 69% angegeben.10,14,20,22In der Literatur wurden für postoperative Instabilitätsarthrosen teilweise historische OP-Techniken verantwortlich gemacht.23–25 Dazu gehören die Putti-Platt-Operation, die Magnuson-Stack-Methode oder auch andere historische Kapselraffungstechniken.26–28 Das Ziel genannter historischer Methoden bestand unter anderem darin, die Außenrotation einzuschränken, um so luxationsgefährdete Gelenksstellungen zu vermeiden.29 Dieses Konzept wurde in weiterer Folge wieder verlassen, da übermäßige Kapselraffungen mit starker Außenrotationslimitierung zunehmend für rasche Arthroseentwicklung verantwortlich gemacht wurden.23,30 In diesem Zusammenhang wurde durch Matsen et al. der Fachterminus der „capsulorrhaphy arthropathy“ geprägt.31In biomechanischen Studien konnte gezeigt werden, dass übermäßige anteriore Kapselraffungen zu vermehrten posterioren Scherkräften sowie Subluxationsphänomenen führen und damit einen posterioren Glenoidverschleiß verursachen können.32,33Buscayret et al. untersuchten in einer retrospektiven Studie an 570 Patient:innen nach verschiedenen Stabilisierungsoperationen die Prävalenz der Arthrose (prä- und postoperativ) sowie entsprechende Risikofaktoren.20 Trotz des mittleren Alters der Patient:innen von 31 Jahren zum Zeitpunkt der Operation hatten bereits 9,2% der Patient:innen präoperativ radiologische Zeichen einer Arthrose. Risikofaktoren für präoperative Arthrose waren unter anderem höheres Alter bei Erstluxation und zum OP-Zeitpunkt, ein längeres Intervall zwischen Erstluxation und Operation sowie glenoidale und humerale Knorpeldefekte. Postoperativ kam es bei einem mittleren Follow-up von 6,5 Jahren bei 19,7% der Patient:innen zu einer Neudiagnose einer Arthrose. Dies korrelierte mit der Anzahl der Luxationen, höherem Alter zum Zeitpunkt der Erstluxation sowie zum Zeitpunkt der OP und längerem Follow-up.
Bankart-Repair
Yow et al. konnten in einem jungen, sportlichen Patient:innenkollektiv (Durchschnittsalter zum Zeitpunkt der Operation: 22,7 Jahre) bei 8% der Patient:innen eine Omarthrose nach arthroskopischem Bankart-Repair (ABR) nachweisen. Als unabhängige Risikofaktoren für Arthrose führten sie neben einem höheren Alter zum OP-Zeitpunkt eine Ankeranzahl unter drei sowie Revisionsoperationen an.22 Eine niedrigere Ankerzahl wurde ebenfalls als Risikofaktor für Rezidivinstabilität beschrieben.13 Kavaja et al. identifizierten in einer Langzeituntersuchung mit 13 Jahren Follow-up nach ABR bei 68% der Patient:innen Zeichen einer Arthrose, wobei 80% dieser Fälle als mild klassifiziert wurden. Nur in seltenen Fällen zeigten Patient:innen mit Arthrose mehr als geringe klinische Beschwerden.14 Hovelius et al. konnten 10 Jahre nach Luxation ebenfalls keine wesentlichen funktionellen Unterschiede zwischen arthrotischen und nicht arthrotischen Gelenken feststellen. Zum 25-Jahres-Follow-up zeigten Schultern mit schwerer Arthropathie dann allerdings signifikant schlechtere Funktionsscores.34In einem systematischen Review von Murphy et al. von Studien mit 10 Jahren Follow-up nach ABR wurde bei ca. 60% der Patient:innen eine Arthrose beschrieben. Die Tatsache, dass die meisten dieser Patient:innen keine Rezidivinstabilität aufwiesen, legt den Schluss nahe, dass bereits das initiale Trauma mit Verletzung des Knorpels und des subchondralen Knochens Auslöser des Arthroseprozesses sein könnte.10,11,34Klaas et al. identifizierten sogar bei 84% aller mit ABR versorgten Patient:innen über ein mittleres Follow-up von 15 Jahren radiologische Zeichen einer Arthrose. In Einklang mit der vorliegenden Literatur führten sie ebenfalls die Anzahl an Luxationen sowie ein höheres Alter zum Zeitpunkt der Erstluxation als führende Risikofaktoren für Arthrose als Spätfolge an.8,10,20 Ähnlich wie auch in anderen Studien konnte kein Zusammenhang zwischen Rezidivinstabilität nach Operation und Arthrose hergestellt werden.10 Jedoch scheinen auch erfolgreich operierte Schultern ohne Rezidivinstabilität weiterhin eine vermehrte anteriore Translation im Vergleich zu gesunden Schultern aufzuweisen. Diese verbleibende „Mikroinstabilität“ könnte ebenfalls ursächlich für postoperative Funktionseinbußen, subjektives Instabilitätsgefühl sowie auch Arthrose sein.35
Arthrose nach knöcherner Stabilisierung
Neben Weichteileingriffen wie dem Bankart-Repair nimmt in Europa wie auch in den USA der Einsatz knöcherner Augmentationen, insbesondere des Korakoidtransfers nach Latarjet und dessen Modifikationen, zu.36–39 Als vorteilhaft werden Knochenblockverfahren vor allem bei zunehmendem Knochenverlust, bei Hochrisikosportler:innen bzw. Kontaktathlet:innen sowie im Fall von Revisionen beschrieben.40,41 Andere etablierte Methoden stellen unter anderem der J-Span nach Resch oder die Eden-Hybinette-Technik dar.42,43
Latarjet
Allain et al. untersuchten 58 Patient:innen nach Latarjet mit einem mittleren Follow-up von 14,3 Jahren und identifizierten bei 19% der Patient:innen eine moderate bis schwere postoperative Arthropathie.15 Singer et al. beschrieben bei einem längeren Follow-up (20 Jahre) bei 28,6% der Schultern eine moderate bis schwere Arthropathie.44 In einer prospektiven Studie von 115 Schultern nach Bristow-Latarjet über 15 Jahre zeigte sich die Arthroserate dagegen deutlich geringer: 15% entwickelten eine moderate bis schwere, 30% eine milde Arthrose.45 Bei allen fünf Schultern mit schwerer Arthrose zeigte sich das Korakoid in nicht optimaler Position am Glenoidrand fixiert. Bei einem Patienten mussten die Schrauben aufgrund intraartikulärer Lage entfernt werden, sodass zumindest bei diesem Patienten die postoperative Arthropathie iatrogen verursacht war. Inkorrekte Schrauben- bzw. Implantatlagen sind als Ursache für Schmerzen, Funktionseinbußen und die Beschädigung von Knorpeloberflächen bekannt und stellen damit ebenfalls Risikofaktoren für die postoperative Arthroseentwick-lung dar.46,47 Lalanne et al. ermittelten in einer Studie mit mittlerem Follow-up von 22 Jahren nach Latarjet bei 34% der Patient:innen eine postoperative Arthrose; bei 71,4% dieser Patient:innen wurde ein Korakoidüberhang als wahrscheinliche Ursache für die Arthrose beschrieben.48 Der Einfluss der Korakoidposition wurde in weiteren Studien bestätigt, wobei insbesondere eine überstehende Transplantatlage als signifikanter Risikofaktor für Arthrose identifiziert wurde.48–50 In einer Studie mit noch längerem Follow-up (33–35 Jahre) zeigte sich eine Arthroserate von 61%, davon 23% moderate und 11% schwere Ausprägungen. Dennoch zeigten sich alle Patient:innen mit dem Ergebnis zufrieden (58%) bis sehr zufrieden (42%).51 Risikofaktoren für Arthrose nach Latarjet stellten die Gesamtzahl der Luxationen sowie ein längeres Intervall zwischen Erstluxation und OP dar.50 Junges Alter bei Erstluxation schien vor Arthrose im Follow-up zu schützen.34
Andere Knochenblocktechniken
In einer Langzeituntersuchung von Moroder et al. konnten sehr gute Ergebnisse hinsichtlich Funktion und Stabilität nach J-Span-Versorgung nachgewiesen werden. Nur ein Patient zeigte eine Rezidivinstabilität, welche allerdings traumatisch bedingt war und 6 Wochen postoperativ den Bruch des Transplantats zur Folge hatte. Die Rate der postoperativen Arthrose war mit 74% vergleichsweise hoch, wobei 63% milde Formen und 12% moderate bis schwere Formen aufwiesen.52 Die Technik nach Eden-Hybinette zählt historisch zu den Methoden mit höheren Arthroseraten.53 Dies ist in erster Linie auf die Arbeit von Hindmarsh und Lindberg zurückzuführen, die eine moderate bis schwere Arthrose nach einem mittleren Follow-up von nur 8,5 Jahren bei bis zu 58% der Patient:innen beschrieben.42 Wie beim Latarjet dürfte auch hier ein zu lateral platziertes Transplantat ein Risikofaktor für Arthrose sein.15,45,54 Spätere Arbeiten zeigten dagegen geringere Arthroseraten. So beschrieben Rahme et al. eine Arthroserate von 47% bei einem mittleren Follow-up von 29 Jahren.54 In einer rezenten Metaanalyse zeigte sich hinsichtlich der Arthroseentwicklung kein Unterschied zwischen verschiedenen Stabilisierungstechniken (Bankart-Repair, Latarjet, J-Span).55 Hovelius et al. konnten ebenfalls keinen Unterschied hinsichtlich der Arthroseentwicklung im Vergleich von Weichteileingriffen zu Knochenblockmethoden identifizieren.34 Ebenfalls zeigten sich keine Unterschiede hinsichtlich der Arthroserate zwischen konservativer und operativer Therapie.55
Diskussion
Trotz der Vielzahl durchgeführter Studien zur Arthroseentwicklung nach verschiedenen chirurgischen Stabilisierungstechniken scheint nicht abschließend geklärt, ob und in welchem Ausmaß festgestellte degenerative Veränderungen tatsächlich durch entsprechende OP-Methoden verursacht wurden oder Folge des initialen Luxationstraumas sind. Um postoperative Arthroseraten einordnen zu können, ist ein Vergleich mit dem natürlichen Verlauf nach vorderer Schulterluxation sinnvoll. Die wohl bekannteste Studie dazu wurde von Hovelius et al. publiziert: 255 Patient:innen nach vorderer Schulterluxation wurden über 25 Jahre begleitet. 56% dieser Patient:innen entwickelten, unabhängig von der Behandlungsmodalität, eine Arthrose, wobei 24% moderate und schwere Formen aufwiesen.56 Dabei entwickelten auch 26,7% der konservativ behandelten Patient:innen moderate bis schwere Arthropathien. Interessanterweise wiesen operativ stabilisierte Patient:innen teilweise sogar geringere Arthroseraten auf als konservativ behandelte.34,56 Die Schlussfolgerung lautete, dass schulterstabilisierende Eingriffe, sofern sie richtig durchgeführt würden und die Gelenksphysiologie dabei nicht kompromittiert würde, nicht ursächlich für die Entwicklung der Arthrose seien. Vielmehr sei es das Luxationsereignis selbst, das die Degenerationsprozesse auslösen würde.10,56 Diesbezüglich ermittelten Marx et al. nach bereits einmaliger Schulterluxation ein 10–20-fach höheres Risiko, eine schwere Arthrose zu entwickeln, als ohne entsprechendes Ereignis.57
Schlussfolgerung
Mit längeren Beobachtungszeiträumen wird die Arthrose nach operativer Schulterstabilisierung immer häufiger beobachtet, bleibt jedoch insbesondere in milden bis moderaten Stadien ohne signifikanten Einfluss auf Klinik sowie Funktion. Die Arthroseentwicklung scheint dabei weniger von der Therapiemodalität abhängig zu sein als vielmehr eine Folge des initialen Gelenktraumas im Rahmen der Luxation zu sein. Moderne stabilisierende Eingriffe sind somit bei korrekter Indikationsstellung und Durchführung nicht unbedingt Auslöser degenerativer Prozesse, können diese aber nicht oder nur begrenzt verhindern.
Literatur:
1 Bankart AB: Recurrent or habitual dislocation of the shoulder-joint. British Medical Journal 1923; 2(3285): 1132 2 Bankart AB: The pathology and treatment of recurrent dislocation of the shoulder-joint. Journal of British Surgery 1938; 26(101): 23-9 3 Rashid MS et al.: The Bankart repair: past, present, and future. Journal of Shoulder and Elbow Surgery 2020; 29(12): e491-e8 4 Brophy RH, Marx RG: The treatment of traumatic anterior instability of the shoulder: nonoperative and surgical treatment. Arthroscopy 2009; 25(3): 298-304 5 Pougès C et al.: Arthroscopic Bankart repair versus immobilization for a first episode of an anterior shoulder dislocation before the age of 25 Years: A randomized controlled trial with 6-Year follow-up. Am J Sports Med 2025; 53(10): 2289-97 6 Bottoni CR et al.: A prospective, randomized evaluation of arthroscopic stabilization versus nonoperative treatment in patients with acute, traumatic, first-time shoulder dislocations. Am J Sports Med 2002; 30(4): 576-80 7 Do A et al.: Long-term outcomes of a contemporary arthroscopic bankart repair technique in patients with traumatic anterior shoulder instability: A minimum 10-year follow-up. Am J Sports Med 2025; 53(10): 2298-305 8 Victor K et al.: Long-term outcomes of arthroscopic Bankart repair: risk of recurrence and osteoarthritis at 11-20 years of follow-up. Journal of Shoulder and Elbow Surgery 2026; 35(1): 94-108 9 Zaffagnini S et al.: Long-term outcomes after repair of recurrent post-traumatic anterior shoulder instability: comparison of arthroscopic transglenoid suture and open Bankart reconstruction. Knee Surgery, Sports Traumatology, Arthroscopy 2012; 20(5): 1795 10 Plath JE et al.: Prevalence of and risk factors for dislocation arthropathy: radiological long-term outcome of arthroscopic bankart repair in 100 shoulders at an average 13-year follow-up. The American Journal of Sports Medicine 2015; 43(5): 1084-90 11 Murphy AI et al.: Long-term outcomes of the arthroscopic bankart repair: a systematic review of studies at 10-year follow-up. Journal of Shoulder and Elbow Surgery 2019; 28(11): 2084-9 12 Thomazeau H et al.: Long-term, prospective, multicenter study of isolated bankart repair for a patient selection method based on the instability severity index score. Am J Sports Med 2019; 47(5): 1057-61 13 Hinz M et al.: Clinical and functional outcomes after arthroscopic bankart repair after a median follow-up of 23 years. Am J Sports Med 2025; 53(14): 3483-9 14 Kavaja L et al.: Arthrosis of glenohumeral joint after arthroscopic bankart repair: a long-term follow-up of 13 years. J Shoulder Elbow Surg 2012; 21(3): 350-5 15 Allain J et al.: Long-term results of the latarjet procedure for the treatment of anterior instability of the shoulder. J Bone Joint Surg Am 1998; 80(6): 841-52 16 Hovelius LK et al.: Long-term results with the bankart and bristow-latarjet procedures: recurrent shoulder instability and arthropathy. Journal of Shoulder and Elbow Surgery 2001; 10(5): 445-52 17 Brophy RH, Marx RG: Osteoarthritis following shoulder instability. Clinics in Sports Medicine 2005; 24(1): 47-56 18 Neer CS 2nd, Watson KC, Stanton FJ: Recent experience in total shoulder replacement. J Bone Joint Surg Am 1982; 64(3): 319-37 19 Samilson RL, Prieto V: Dislocation arthropathy of the shoulder. JBJS 1983; 65(4): 456-60 20 Buscayret F et al.: Glenohumeral arthrosis in anterior instability before and after surgical treatment: Incidence and contributing factors. The American Journal of Sports Medicine 2004; 32(5): 1165-72 21 Vezeridis PS et al.: Glenohumeral dislocation arthropathy: Etiology, diagnosis, and management. JAAOS - Journal of the American Academy of Orthopaedic Surgeons 2019; 27(7) 22 Yow BG et al.: Risk factors for progression to glenohumeral arthritis after arthroscopic anterior stabilization in a young and high-demand population. The American Journal of Sports Medicine 2026; 54(1): 135-40 23 Konig DP et al.: Osteoarthrosis following the putti-platt operation. Arch Orthop Trauma Surg 1996; 115(3-4): 231-2 24 van der Zwaag HM et al.: Glenohumeral osteoarthrosis after putti-platt repair. J Shoulder Elbow Surg 1999; 8(3): 252-8 25 Green A, Norris TR: Shoulder arthroplasty for advanced glenohumeral arthritis after anterior instability repair. J Shoulder Elbow Surg 2001; 10(6): 539-45 26 Osmond-Clarke H: Habitual dislocation of the shoulder; the Putti-Platt operation. J Bone Joint Surg Br 1948; 30b(1): 19-25 27 Magnuson PB, Stack JK: Recurrent dislocation of the shoulder. Journal of the American Medical Association 1943; 123(14): 889-92 28 Levy DM et al.: History of surgical intervention of anterior shoulder instability. J Shoulder Elbow Surg 2016; 25(6): e139-50 29 Sacolick DA et al.: Surgical treatment of anterior glenohumeral instability: a historical review. Journal of Shoulder and Elbow Surgery 2024; 33(12): 2766-79 30 Hawkins RJ et al.: Glenohumeral osteoarthrosis. A late complication of the putti-platt repair. JBJS 1990; 72(8): 1193-7 31 Matsen FI: Glenohumeral arthritis and its management. The Shoulder 1998 32 Ahmad CS et al.: Biomechanics of shoulder capsulorrhaphy procedures. Journal of Shoulder and Elbow Surgery 2005; 14(1_suppl): 12-8 33 Bigliani L et al.: The effect of anterior capsular tightening on shoulder kinematics and contact. J Shoulder Elbow Surg 1994; 3(suppl): 65 34 Hovelius L, Rahme H: Primary anterior dislocation of the shoulder: long-term prognosis at the age of 40 years or younger. Knee Surgery, Sports Traumatology, Arthroscopy 2016; 24(2): 330-42 35 Lädermann A et al.: Does surgery for instability of the shoulder truly stabilize the glenohumeral joint?: A prospective comparative cohort study. Medicine 2016; 95(31): e4369 36 Ahmed AS et al.: Trends and projections in surgical stabilization of glenohumeral instability in the United States from 2009 to 2030: rise of the Latarjet procedure and fall of open bankart repair. J Shoulder Elbow Surg 2023; 32(8): e387-e95 37 van der Linde JA et al.: The bristow-latarjet procedure, a historical note on a technique in comeback. Knee Surg Sports Traumatol Arthrosc 2016; 24(2): 470-8 38 AlAbbasi KK: Surgical variations of the modified latarjet procedure: A literature review and video-illustrated surgical technique. Cureus 2024; 16(9): e70221 39 Massin V et al.: Geographic variability in the management of anterior glenohumeral instability: A binational analysis. Orthop J Sports Med 2025; 13(5): 23259671251324515 40 Di Giacomo G et al.: The latarjet procedure for recurrent anterior shoulder instability in the contact athlete. Clinics in Sports Medicine 2024; 43(4): 635-48 41 Provencher CMT et al.: Recurrent shoulder instability: current concepts for evaluation and management of glenoid bone loss. JBJS 2010; 92(suppl_2): 133-51 42 Hindmarsh J, Lindberg A: Eden-Hybinette’s operation for recurrent dislocation of the humero-scapular joint. Acta Orthopaedica Scandinavica 1967; 38(1-4): 459-78 43 Auffarth A et al.: Anatomical glenoid reconstruction via a J-bone graft for recurrent posttraumatic anterior shoulder dislocation. Oper Orthop Traumatol 2011; 23(5): 453-61 44 Singer G et al.: Coracoid transposition for recurrent anterior instability of the shoulder. A 20-year follow-up study. The Journal of Bone & Joint Surgery British Volume 1995; 77(1): 73-6 45 Hovelius L et al.: One hundred eighteen bristow-latarjet repairs for recurrent anterior dislocation of the shoulder prospectively followed for fifteen years: study II—the evolution of dislocation arthropathy. Journal of Shoulder and Elbow Surgery 2006; 15(3): 279-89 46 Zuckerman JD, Matsen FA: Complications about the glenohumeral joint related to the use of screws and staples. JBJS 1984; 66(2): 175-80 47 Cohen M et al.: Risk factors associated with glenohumeral arthritis before and after the Latarjet procedure: minimum follow-up of 5 years, using computed tomography imaging. J Shoulder Elbow Surg 2025; 34(6): 1433-42 48 Lalanne C et al.: Long-term prevalence and impact of glenohumeral osteoarthritis after latarjet-patte procedure for anterior instability. Orthop Traumatol Surg Res 2023; 109(4): 103050 49 Menon A et al.: Low grade of osteoarthritis development after Latarjet procedure with a minimum 5 years of follow-up: a systematic review and pooled analysis. Knee Surg Sports Traumatol Arthrosc 2022; 30(6): 2074-83 50 Chillemi C et al.: Latarjet procedure for anterior shoulder instability: a 24-year follow-up study. Archives of Orthopaedic and Trauma Surgery 2021; 141(2): 189-96 51 Gordins V et al.: Risk of arthropathy after the Bristow-Latarjet repair: a radiologic and clinical thirty-three to thirty-five years of follow-up of thirty-one shoulders. Journal of Shoulder and Elbow Surgery 2015; 24(5): 691-9 52 Moroder P et al.: Clinical and radiological long-term results after implant-free, autologous, iliac crest bone graft procedure for the treatment of anterior shoulder instability. The American Journal of Sports Medicine 2018; 46(12): 2975-80 53 Coifman I et al.: Dislocation arthropathy of the shoulder. Journal of Clinical Medicine 2022; 11(7): 2019 54 Rahme H et al.: Long-term clinical and radiologic results after Eden-Hybinette operation for anterior instability of the shoulder. Journal of Shoulder and Elbow Surgery 2003; 12(1): 15-9 55 Verweij LPE et al.: Treatment type may influence degree of post-dislocation shoulder osteoarthritis: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc 2021; 29(7): 2312-24 56 Hovelius L et al.: 2008: Arthropathy after primary anterior shoulder dislocation--223 shoulders prospectively followed up for twenty-five years. J Shoulder Elbow Surg 2009; 18(3): 339-47 57 Marx RG et al.: Development of arthrosis following dislocation of the shoulder: a case-control study. J Shoulder Elbow Surg 2002; 11(1): 1-5
Das könnte Sie auch interessieren:
Evidenz zur medialen Meniskusrefixation
Mediale Meniskusläsionen gehören zu den häufigsten Ursachen für belastungsabhängige Knieschmerzen und Funktionsverlust. In den vergangenen zwei Jahrzehnten hat sich ein deutlicher ...
Achskorrektur bei VKB-(Re-)Rupturen
Knöcherne Achsfehlstellungen der unteren Extremität beeinflussen die Biomechanik des Kniegelenks maßgeblich und stellen relevante Risikofaktoren für Rupturen des vorderen Kreuzbandes ( ...
Die anatomische Rekonstruktion der Rotatorenmanschette
Trotz moderner arthroskopischer Verfahren sind in der Literatur teils hohe Rerupturraten nach Rotatorenmanschettenrekonstruktionen beschrieben. Dies wirft die Frage auf, ob im Zuge ...