Les pièges des tests de laboratoire de marqueurs cardiaques
Auteure:
PD Dre phil. Joanna Gawinecka, FAMH Chimie clinique
Institut für Klinische Chemie
Universitätsspital Zürich
E-mail: joanna.gawinecka@usz.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
En cas de lésion ou de stress du myocarde, des marqueurs cardiaques sont libérés dans la circulation sanguine. Leur dosage en laboratoire joue un rôle clé dans le diagnostic, la stratification des risques et la prise en charge des patient·es atteint·es de maladies cardiovasculaires. Selon l’Organisation mondiale de la santé (OMS), ces maladies sont la première cause de mortalité dans le monde. Il est aujourd’hui difficile d’imaginer une pratique clinique quotidienne sans diagnostic de laboratoire disponible pour les troponines cardiaques ou les peptides natriurétiques en cas de suspicion de maladies cardiovasculaires. Toutefois, ces biomarqueurs présentent certaines limites qui doivent être prises en compte lors de l’interprétation des résultats des tests.
Keypoints
-
Après une lésion du myocarde, la cTnT a une cinétique de normalisation plus lente et plus complexe que la cTnI.
-
L’augmentation de la cTnT en cas de maladies musculo-squelettiques et de myosite/myocardite induite par les ICI peut compliquer la différenciation entre les lésions du myocarde et du muscle squelettique, et influencer la gestion du traitement ainsi que les décisions thérapeutiques.
-
Les patient·es en surpoids ou obèses ont des taux de peptides natriurétiques significativement plus faibles, c’est pourquoi il est recommandé d’utiliser des valeurs limites adaptées à l’IMC pour diagnostiquer une insuffisance cardiaque.
-
Le sacubitril influence le métabolisme du BNP, c’est la raison pour laquelle les patient·es sous sacubitril/valsartan doivent être surveillé·es par le biais du NT-proBNP.
Troponines I et T cardiaques (cTnI et cTnT)
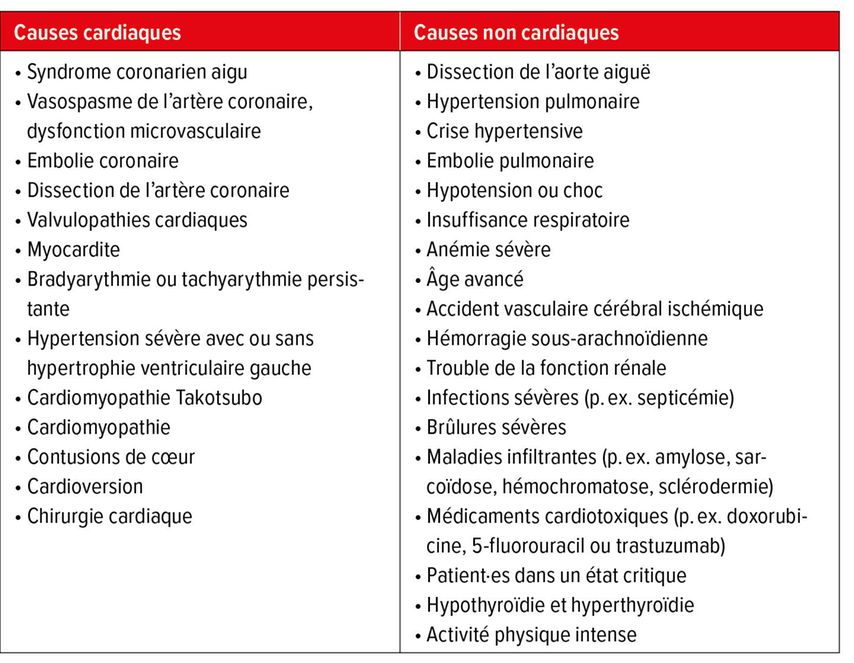
La troponine I cardiaque (cTnI) et la troponine T cardiaque (cTnT) forment, avec la troponine C et la tropomyosine, un complexe qui régule la contraction du myocarde en fonction du calcium. Après une lésion des cardiomyocytes, leurs concentrations dans le sang augmentent rapidement. Le Tableau 1 énumère les causes possibles d’un taux plasmatique élevé de troponines cardiaques. En raison de leur sensibilité élevée, elles sont considérées comme la référence pour le diagnostic de l’infarctus aigu du myocarde. Les directives actuelles de la Société européenne de cardiologie (ESC) recommandent l’utilisation de tests des troponines ultrasensibles (hs) chez les patient·es avec suspicion de syndrome coronarien aigu (SCA), en particulier lorsque l’ECG ne révèle aucune élévation du segment ST, car ces tests permettent de détecter des concentrations élevées de troponines (>99e percentile de la population en bonne santé) dès 1 à 3 heures après le début des symptômes d’ischémie cardiaque. Les cTnI et cTnT offrent une précision diagnostique comparable pour le diagnostic d’un infarctus du myocarde. Des algorithmes diagnostique tels que l’algorithme 0h/1h ou 0h/2h (par rapport à l’heure du prélèvement sanguin pour le dosage des troponines cardiaques) avec des valeurs limites spécifiques au test permettent d’exclure rapidement et avec certitude un infarctus aigu du myocarde avec une valeur prédictive négative et une sensibilité >99%. Toutefois, ces algorithmes doivent uniquement être utilisés chez les patient·es avec suspicion de SCA et non dans des groupes de patient·es non sélectionné·es, tels que les patient·es souffrant de septicémie ou ayant fait un AVC.1
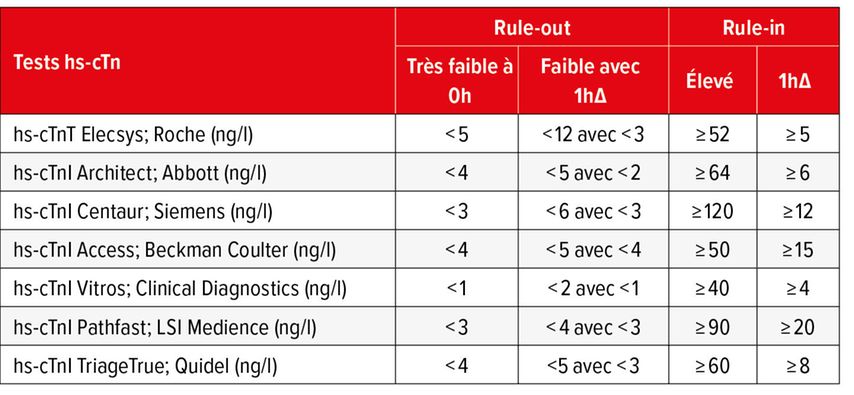
Contrairement au test hs-cTnT, il existe plusieurs tests hs-cTnI de divers fabricants qui utilisent des valeurs limites différentes pour l’inclusion et l’exclusion d’un infarctus du myocarde (Tab.2).2 Les épitopes de cTnI, qui sont reconnus différemment par les anticorps des différents tests, sont à l’origine des écarts parfois considérables entre les dosages et donc des valeurs limites spécifiques au test. Une standardisation des tests hs-cTnI est pratiquement impossible. Cela représente un certain enjeu pour les utilisateur·rices des tests hs-cTnI, car il·elles doivent être familiarisé·es avec les différentes caractéristiques des tests hs-cTnI. Il faut également s’assurer que les tests hs-cTnI du même fabricant sont utilisés lors des contrôles de suivi.
Tab.2: Valeurs limites hs-cTn sélectionnées spécifiques au test pour l’algorithme 0h/1h en cas de suspicion de syndrome coronarien aigu2
Après une lésion myocardique, les cTnI et cTnT présentent une cinétique différente. La concentration maximale de cTnI est nettement plus élevée que celle de cTnT. De plus, la cTnT présente une décroissance biphasique plus complexe, avec une concentration élevée plus longtemps, alors que la cTnI décroît en continu plus rapidement.3 La cinétique de normalisation plus lente de la cTnT par rapport à la cTnI peut constituer un inconvénient pour le diagnostic d’un infarctus classique ou d’un SCA après une intervention coronarienne.
Une concentration de cTnT >99e percentile de la population en bonne santé peut être mesurée chez environ 70% des patient·es atteint·es de myopathies (p.ex. dystrophies musculaires, maladies mitochondriales ou maladies de stockage du glycogène) et de myosites (p.ex. dermatomyosite, polymyosite, myosite induite par les statines ou vascularite) sans atteinte cardiaque. Chez plus de 10% de ces patient·es, la concentration de cTnT dépasse même la valeur limite «rule-in» dans l’algorithme 0h/1h pour un infarctus aigu du myocarde (>52ng/l). En revanche, peu de patient·es atteint·es de maladies musculo-squelettiques présentent une concentration élevée de cTnI. Il est intéressant de noter que, chez les patient·es atteint·es de maladies musculo-squelettiques et présentant une concentration élevée de cTnT, une régulation à la hause de l’expression du gène TNNT2 codant pour la cTnT a été mise en évidence dans les muscles squelettiques. L’intensité de l’expression est corrélée à la sévérité de la maladie et contribue de manière significative à l’augmentation de la concentration de cTnT circulante.4
Un phénomène similaire de l’expression de cTnT dans les muscles squelettiques a également été observé chez certain·es patient·es sous inhibiteurs des points de contrôle immunitaires (ICI). Les ICI sont des immunothérapies très efficaces en oncologie, qui peuvent déclencher une myocardite d’issue fatale dans de rares cas.5 La myocardite induite par les ICI est souvent accompagnée d’une myosite périphérique. Au moment du diagnostic, la cTnT semble avoir une sensibilité plus élevée pour la myocardite induite par les ICI par rapport à la cTnI et, inversement, la cTnI semble être plus spécifique pour la myocardite par rapport à la cTnT. Alors que la concentration de cTnI augmente dans les heures qui suivent l’admission aux urgences et se normalise en quelques jours, la concentration de cTnT atteint son pic un peu plus tard et reste élevée pendant des mois, souvent en raison de la myosite périphérique persistante.6 Chez les patient·es atteint·es de myocardite induite par les ICI et surveillé·es uniquement par le biais de la cTnT, l’augmentation chronique de la cTnT peut nuire à la différenciation entre myocardite et myosite périphérique, compliquer la prise en charge de la myocardite et influencer négativement la décision de recourir de nouveau à un ICI.
Peptides natriurétiques (BNP et NT-proBNP)
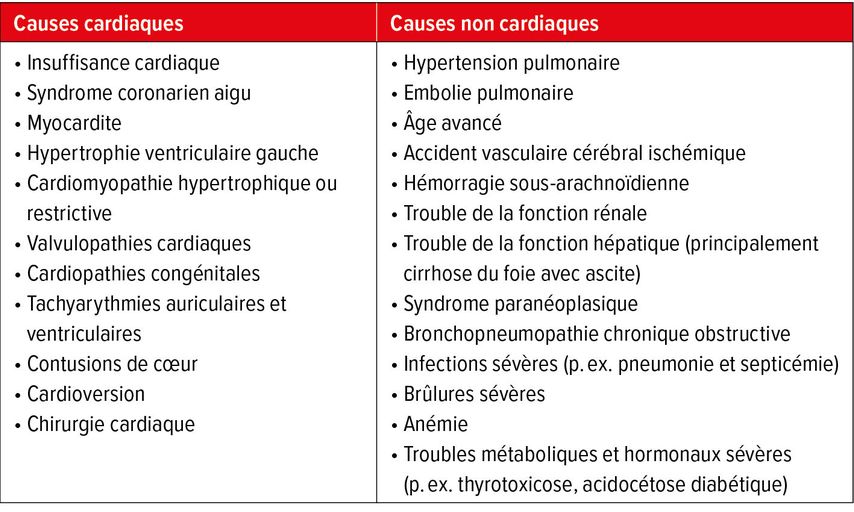
Le peptide natriurétique de type B (BNP) est une hormone peptidique libérée par les ventricules en réponse à la distension accrue du myocarde. En tant qu’antagoniste du système rénine-angiotensine-aldostérone (SRAA), il provoque une vasodilatation et une augmentation de la natriurèse ainsi que de la diurèse, ce qui entraîne une diminution du volume plasmatique et de la pression artérielle, réduisant ainsi le travail du cœur. Le fragment N-terminal inactif de la prohormone BNP (NT-proBNP), qui est libéré de manière équimolaire avec le BNP, est plus souvent utilisé comme biomarqueur dans la pratique clinique quotidienne en raison de sa meilleure stabilité ex vivo et de sa demi-vie plus longue. Le Tableau 3 présente les causes possibles de l’augmentation des taux plasmatiques de peptides natriurétiques.
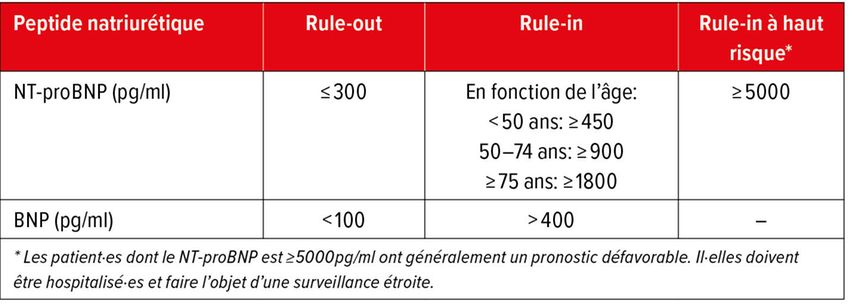
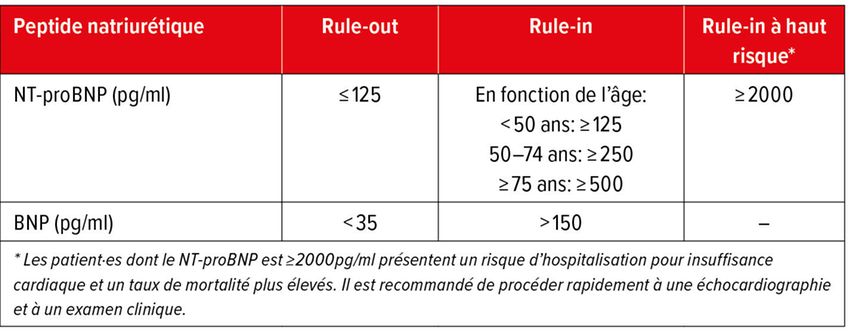
Plusieurs études ont montré que l’utilisation des peptides natriurétiques dans les situations d’urgence chez les patient·es souffrant de dyspnée aiguë présente des avantages cliniques et économiques par rapport à une stratégie n’utilisant pas ces biomarqueurs, car ils permettent un diagnostic sensible et en temps réel de l’insuffisance cardiaque aiguë, ce qui entraîne une mise en œuvre plus rapide des traitements vitaux et une sortie plus précoce de l’hôpital. Les peptides natriurétiques fournissent également des informations précieuses pour évaluer la sévérité et le pronostic de l’insuffisance cardiaque. Les Tableaux 4 et 5 résument les valeurs limites des peptides natriurétiques pour l’inclusion et l’exclusion de l’insuffisance cardiaque aiguë et non aiguë de novo.
En raison de symptômes non spécifiques, le diagnostic d’insuffisance cardiaque peut être difficile à poser chez les patient·es en ambulatoire.7De nombreux·ses patient·es qui se présentent aux urgences avec une dyspnée sévère et chez qui une insuffisance cardiaque est diagnostiquée pour la première fois ont déjà consulté leur médecin de premier recours pour des symptômes évoquant une insuffisance cardiaque, mais n’ont pas subi d’examen correspondant.8 Le dosage des peptides natriurétiques est également utile pour le diagnostic de l’insuffisance cardiaque chronique non aiguë.7 Il faut toutefois noter que les valeurs limites sont nettement inférieures à celles utilisées pour le diagnostic de l’insuffisance cardiaque décompensée chez les patient·es présentant une dyspnée aiguë (voir Tab.4 et 5).
Tab.4: Valeurs limites des peptides natriurétiques en cas de suspicion d’insuffisance cardiaque aiguë7,10
Tab.5: Valeurs limites des peptides natriurétiques en cas de suspicion d’insuffisance cardiaque non aiguë de novo7,10
Les taux de peptides natriurétiques augmentent avec l’âge chez les deux sexes.9 Comme l’influence de l’âge est plus marquée sur le NT-proBNP que sur le BNP, des valeurs limites dépendantes de l’âge ont été proposées pour le NT-proBNP (voir Tab.4 et 5).10 Ces valeurs limites ne sont toutefois pas spécifiques au sexe, bien que les femmes présentent en moyenne des taux de peptides natriurétiques deux fois plus élevés que les hommes jusqu’à l’âge de 70 ans. Une valeur limite de 125pg/ml pour le NT-proBNP est recommandée par l’ESC pour exclure une insuffisance cardiaque de novo en ambulatoire.7 Toutefois, environ 10% des femmes âgées de moins de 30 ans et 30 à 40% des femmes âgées de 60 ans présentent déjà une concentration de NT-proBNP >125pg/ml. Dans les mêmes groupes d’âge, seuls 1% et environ 15% des hommes, respectivement, présentent une concentration élevée de NT-proBNP. Une concentration élevée de NT-proBNP doit donc être interprétée avec prudence, en particulier chez les jeunes femmes, en l’absence d’autres signes d’insuffisance cardiaque.9
Un taux de BNP inférieur à 100pg/ml rend une insuffisance cardiaque aiguë improbable, tandis qu’une valeur limite de 35pg/ml est utilisée pour exclure une insuffisance cardiaque non aiguë.10 Toutefois, une concentration de BNP inattendue et faible (<50pg/ml) est observée chez 5% des patient·es hospitalisé·es pour insuffisance cardiaque et chez environ 15% des patient·es présentant une structure, une fonction ou une hémodynamique cardiaque anormale. Ces patient·es sont souvent plus jeunes, ont une fraction d’éjection ventriculaire gauche préservée ou une fonction rénale normale, l’obésité étant le plus fort facteur prédictif d’une faible concentration de BNP. Les mécanismes en cause ne sont pas encore totalement clairs, mais on suppose une perturbation de la production altérée en raison d’une insulinorésistance ou une augmentation de la clairance des peptides natriurétiques chez les patient·es obèses. Les patient·es obèses souffrant d’insuffisance cardiaque ont en moyenne des taux de peptides natriurétiques deux fois moins élevés que les patient·es non obèses, de sorte que la sensibilité et la valeur prédictive négative des valeurs limites actuellement recommandées pour exclure une insuffisance cardiaque aiguë sont significativement réduites chez les patient·es obèses. Pour cette raison, des valeurs limites adaptées à l’IMC ont été proposées, à savoir une réduction de 33% pour les patient·es ayant un IMC de 30,0 à 34,9kg/m2 et de 50% pour un IMC ≥35,0kg/m2.11,12
Les concentrations de peptides natriurétiques augmentent proportionnellement à la sévérité de l’insuffisance cardiaque et fournissent des informations pronostiques, car des concentrations plus élevées sont associées à une mortalité et une morbidité accrues. Les études utilisant les peptides natriurétiques dans la gestion du traitement pharmacologique en cas d’insuffisance cardiaque ont cependant donné des résultats contradictoires. Par conséquent, l’ESC ne recommande actuellement pas le dosage de routine des peptides natriurétiques pour la surveillance et l’adaptation du traitement en cas d’insuffisance cardiaque.10 Le dosage des peptides natriurétiques est toutefois indiqué chez les patient·es souffrant d’insuffisance cardiaque connue et traitée, lorsqu’une décompensation doit être exclue ou confirmée en raison d’une dyspnée. Cela pose des défis chez les patient·es traité·es par le sacubitril, un inhibiteur de la néprilysine. Celui-ci empêche le clivage d’inactivation du BNP, de sorte que la concentration de BNP peut augmenter sous ce traitement. En revanche, le métabolisme et la concentration du NT-proBNP ne sont pas influencés par le sacubitril, ce qui rend plus pertinente l’interprétation des résultats de laboratoire du NT-proBNP chez les patient·es sous traitement par sacubitril/valsartan.13
Conclusion
Les biomarqueurs cardiaques sont indispensables au diagnostic, à l’évaluation des risques et à la prise en charge des maladies cardiovasculaires. L’interprétation des résultats doit toutefois tenir compte de l’influence du sexe, de l’âge, des comorbidités, des traitements ainsi que des particularités analytiques afin d’éviter les erreurs de diagnostic et de garantir une prise en charge optimale des patient·es. Dans la plupart des situations cliniques, les tests hs-cTnT et hs-cTnI ou les tests BNP et NT-proBNP présentent une qualité diagnostique équivalente. Dans des situations ou des questions particulières, la variation des performances diagnostiques peut être cliniquement pertinente. Il convient donc de choisir consciemment l’un ou l’autre biomarqueur.
Littérature:
1 Byrne RA et al.: 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J 2023; 44: 3720-826 2 Collet JP et al.: 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J 2021; 42: 1289-367 3 Perrone MA et al.: Cardiac troponins: are there any differences between T and I? J Cardiovasc Med 2021; 22: 797-805 4 du Fay de Lavallaz J et al.: Skeletal muscle disorders: a noncardiac source of cardiac troponin T. Circulation 2022; 145: 1764-79 5 Lyon AR et al.: 2022 ESC Guidelines on cardio-oncology developed in collaboration with the European Hematology Association (EHA), the European Society for Therapeutic Radiology and Oncology (ESTRO) and the International Cardio-Oncology Society (IC-OS). Eur Heart J 2022; 43: 4229-436 6 Lehmann LH et al.: Cardiomuscular biomarkers in the diagnosis and prognostication of immune checkpoint inhibitor myocarditis. Circulation 2023; 148: 473-86 7 Bayes-Genis A et al.: Practical algorithms for early diagnosis of heart failure and heart stress using NT-proBNP: a clinical consensus statement from the Heart Failure Association of the ESC. Eur J Heart Failure 2023; 25: 1891-8 8 Bottle A et al.: Routes to diagnosis of heart failure: observational study using linked data in England. Heart 2018; 104: 600-5 9 Welsh P et al.: Reference ranges for NT-proBNP (N-terminal pro-B-type natriuretic peptide) and risk factors for higher NT-proBNP concentrations in a large general population cohort. Circ Heart Fail 2022; 15: e009427 10 McDonagh TA et al.: 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2021; 42: 3599-726 11 Bachmann KN et al.: Unexpectedly low natriuretic peptide levels in patients with heart failure. JACC Heart Fail 2021; 9: 192-200 12 Kozhuharov N et al.: Clinical effect of obesity on N-terminal pro-B-type natriuretic peptide cut-off concentrations for the diagnosis of acute heart failure. European J Heart Failure 2022; 24: 1545-54 13 Ibrahi NE et al.: Effect of neprilysin inhibition on various natriuretic peptide assays. J Am Coll Cardiol 2019; 73: 1273-84
Das könnte Sie auch interessieren:
Nouvelles voies dans la prévention des douleurs chroniques
Les douleurs aiguës jouent un rôle essentiel dans la survie et constituent l’un des motifs les plus fréquents de consultation médicale. Toutefois, lorsqu’elles persistent, des ...
Thérapie CMHO: la distance de marche de 6 minutes, un marqueur pratique du succès thérapeutique
Des données issues de la pratique clinique confirment l’efficacité et la sécurité précoces du mavacamten dans le traitement de la cardiomyopathie hypertrophique obstructive symptomatique ...
Influence positive du sémaglutide sur la fibrillation auriculaire et l’insuffisance cardiaque
Des analyses post-hoc récentes des études cliniques SELECT et SOUL sur le sémaglutide administré par voie sous-cutanée et orale montrent que l’agoniste des récepteurs du GLP-1 pourrait ...