Fertilität und Sexualität nach Krebserkrankungen
Autoren:
PD Dr. med. Gideon Sartorius
fertisuisse, Zentrum für Kinderwunschbehandlung, Frauen- und Männermedizin Olten und Basel
Universitätsspital Basel, Frauenklinik, Sexualmedizin
Dr. med. Rebecca Moffat
fertisuisse, Zentrum für Kinderwunschbehandlung, Frauen- und Männermedizin Olten und Basel
Universitätsspital Basel, Frauenklinik
E-Mail: info@fertisuisse.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Diagnose einer Krebserkrankung ist eine Extrembelastung, welche das Leben von Betroffenen und Angehörigen in der Regel grundlegend verändert. Dabei hat die ärztliche Betreuung zum Ziel, individuelle Bedürfnisse zu erkennen und individualisiert zu erfüllen. Dazu gehört die Behandlung der Grunderkrankung – aber auch das Erhalten einer möglichst guten Lebensqualität («quality of life», QoL). Für die meisten Menschen sind die Möglichkeit der Familiengründung, Partnerschaft sowie Sexualität wesentliche Pfeiler ihres Wohlbefindens. Im vorliegenden Artikel gehen wir auf somatische und psychologische Aspekte von Fruchtbarkeit und Sexualität ein.
Keypoints
-
Fruchtbarkeit und Sexualität sind wesentliche Pfeiler der Lebensqualität – auch bei Krebspatienten.
-
Das Thema sollte von den betreuenden Ärzten angesprochen werden.
-
Eine optimale Behandlung erfolgt interdisziplinär unter Einbezug von Onkologen, Hausärzten, Reproduktionsmedizinern, Sexualmedizinern und Psychologen.
-
Beim Anlegen von Fertilitätsreserven ist der Zeitfaktor entscheidend.
Soll das Thema angesprochen werden?
Sexualität und Fertilität sollten primär durch uns Ärztinnen und Ärzte angesprochen werden, da viele Patientinnen und Patienten Hemmungen haben, die Themen von sich aus ins Gespräch einzubringen. Das liegt einerseits daran, dass Fertilität und Sexualität für viele Patienten (und vielleicht auch für uns Ärzte) ein tabuisiertes Thema ist – und andererseits daran, dass wegen der existenziellen Bedrohung durch den Krebs zunächst das somatische Überleben im Vordergrund steht. Insbesondere wenn es um den Erhalt der Fertilität vor gonadotoxischen Therapien geht, müssen wir das Thema aktiv ansprechen, da die Zeit meistens drängt.
Erschwerend kommt hinzu, dass die Thematik fachlich und emotional ist. Deswegen empfehlen wir, dass betreuende Ärzte ein interdisziplinäres Netzwerk von Fachleuten etablieren, damit Patienten rasch und unkompliziert weiterverwiesen werden können. Dabei denken wir an Fachpersonen aus der Reproduktionsmedizin, Sexualmedizin (Urologie, Gynäkologie), Sexualtherapie und Psychologie, wobei insbesondere die Zusammenarbeit mit reproduktionsmedizinischen Zentren reibungsfrei und zügig sichergestellt sein muss.
Fertilität
Bei Männern und Frauen in der reproduktiven Lebensphase sollten Familienplanung und Fruchtbarkeitserhalt immer thematisiert werden. Dabei muss bedacht werden, dass die Wahrscheinlichkeit natürlicher Schwangerschaften ab dem 38. Lebensjahr der Frau deutlich abnimmt. Männer jedoch können bis ins hohe Alter zeugungsfähig sein.
Bei Männern ist die Kryokonservierung von Samenzellen aus dem Ejakulat eine etablierte Methode. Mit einer Spermiengewinnung kann ab dem Pubertätsstadium Tanner III und einem Hodenvolumen von mehr als 6ml gerechnet werden. Für postpubertäre Jungen, die nicht ejakulieren können, besteht die Möglichkeit einer Vibrationsstimulation oder Elektroejakulation unter Sedation oder einer testikulären Spermienextraktion (Hodenbiopsie).
Hürden aus Sicht der Patienten sind: zu späte Information durch die behandelnden Ärzte, Ejakulationsschwierigkeiten und Sorge um die Vererbbarkeit der malignen Erkrankung sowie mögliche Fehlbildungen bei den Nachkommen. Adoleszenten ist es häufig peinlich, (vor den Eltern) über Masturbation und Ejakulation zu sprechen.
Hürden aus Sicht der behandelnden Ärzte sind: Zeitmangel, Unkenntnis darüber, wo eine Kryokonservierung möglich ist, und die Annahme, dass die Kryokonservierung von Spermien zu teuer sei. In der Schweiz werden seit 2019 die Kosten für die Kryokonservierung der Samenzellen und die Lagerungskosten für 5 Jahre von der Krankenversicherung übernommen. Wichtig ist es, den Mann darüber aufzuklären, dass zur Zeugung eines Kindes aus den kryokonservierten Samenzellen eine künstliche Befruchtung nötig ist.
Die Schädigung der Ovarialfunktion hängt von der Substanz, der Dosis, dem Alter bei Therapiebeginn und der Ovarialreserve ab. Als Ovarialreserve bezeichnet man die vermutete Anzahl vorhandener Follikel in den Eierstöcken. Sie lässt sich durch die Anzahl ovarieller Follikel in der Ultraschalluntersuchung und durch Messung der AMH-Konzentration ermitteln.
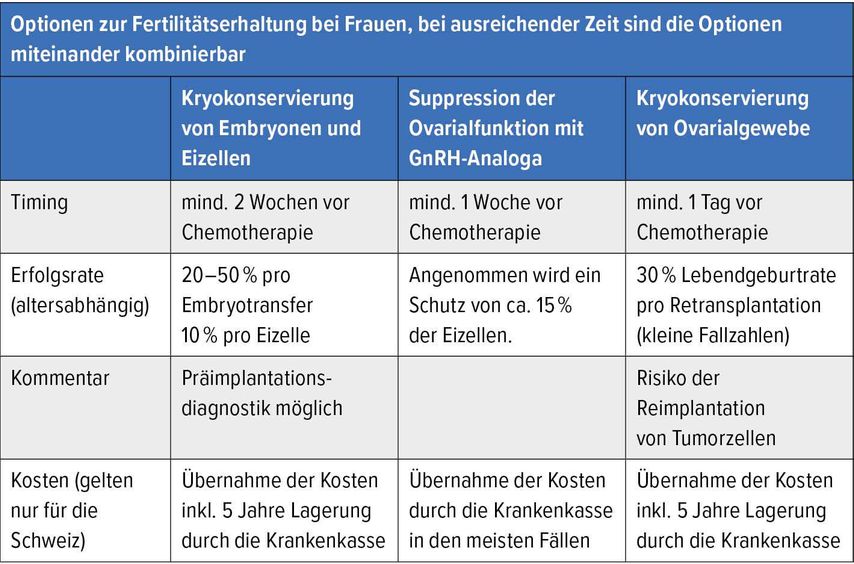
Tabelle 1 enthält eine Übersicht über die etablierten Methoden zur Fertilitätserhaltung und deren Erfolgsraten. Heutzutage kann eine Eizellenentnahme – unabhängig vom Menstruationszyklus – innerhalb von 14 Tagen erfolgen. Durch die Gabe von Aromatasehemmern während der ovariellen Stimulation kann der Östrogenspiegel effektiv gesenkt werden und bisherige Studien zeigen kein erhöhtes Rezidivrisiko für Patientinnen mit Brustkrebs. Die Etablierung des Vitrifikationsverfahrens zur Kryokonservierung hat massgeblich dazu beigetragen, dass Gameten, Embryonen und Ovarialgewebe schonend aufbewahrt werden können.
Onkologische Patienten bereuen ihre Entscheidung in Bezug auf fertilitätserhaltende Massnahmen weniger nach Beratung durch Reproduktionsmediziner. Online-Entscheidungshilfen für Betroffene (Beispiel: www.fertionco.ch ) sind eine hilfreiche Ergänzung. Die meisten Patienten möchten zusätzlich persönlich beraten werden.
Hürden aus Sicht der Patienten sind: emotionale Überforderung zum Zeitpunkt der Diagnose, Entscheidungsfindung unter Zeitdruck, Angst vor Verzögerung der onkologischen Therapie, Angst vor einem negativen Einfluss einer hormonellen Stimulation, Unsicherheit in Bezug auf eine Schwangerschaft nach überstandener Therapie sowie Sorgen wegen finanzieller Kosten. In der Schweiz werden die Kosten für fertilitätserhaltende Massnahmen sowie Lagerungsgebühren für 5 Jahre von der Krankenversicherung getragen.
Sexualität
Das Thema der Sexualität sollte jedoch in allen Altersgruppen angesprochen werden, da die meisten Patienten Sexualität auch im höheren und hohen Alter als wichtig beurteilen. Dabei zeigte sich, dass Patienten es schätzen, wenn ihr Arzt das Thema anspricht.
Viele Krebsbetroffene erleben eine Veränderung ihrer Sexualität, häufig im Sinne einer Einschränkung und Sexualfunktionsstörung. Das betrifft je nach Altersgruppe und Art der Krebserkrankung zwischen 20 und 80% der Patienten. Viele leiden darunter und überlegen sich, ob sie diese Einschränkung hinnehmen sollen – oder ob sie ihre sexuelle Erlebnisfähigkeit unter den neuen Bedingungen weiterentwickeln wollen. Gelegentlich kommt es auch zu einer Vitalisierung der Sexualität im Sinne von: Was ich bisher verpasst habe, das möchte ich jetzt erst recht erleben. In aller Regel sind Patienten, die sich mit solchen Fragen auseinandersetzen, meistens sehr dankbar, wenn sie dies mit ihren Ärzten besprechen können.
Wie spreche ich das Thema an?
Als Einstieg in ein sexualmedizinisches Gespräch ist es häufig hilfreich, auf Erfahrungen von anderen Betroffenen zu verweisen, z.B. folgendermassen: «Viele Patienten mit Krebserkrankungen nehmen Veränderungen in ihrer Sexualität wahr. Z.B. nimmt die Lust auf Sex ab oder es kommt zu Funktionsstörungen, wie etwa Schmerzen oder Erektionsschwierigkeiten. Haben Sie so etwas auch beobachtet und denken Sie, dass es hilfreich wäre, das zu besprechen?»
Dabei sollte vermittelt werden, dass es nicht darum geht, mittels Therapie irgendwelche Normvorstellungen zu erfüllen, sondern dass einzig und alleine die individuellen Bedürfnisse der betroffenen Patienten bzw. ihres Umfeldes relevant sind. Indikation zu sexualmedizinischen Interventionen ist also der subjektive Leidensdruck der Betroffenen.
Sollte eine Besprechung gewünscht sein, empfiehlt sich eine systematische Bestandesaufnahme, z.B. im Rahmen des biopsychosozialen Konzepts von Engel, welches auf inhaltlich naheliegende Art und Weise verschiedene Facetten der Sexualität beleuchtet (bio: körperliche Aspekte wie Erektionsfähigkeit, Schmerzen etc., psycho: emotionale Aspekte wie Interesse an Sexualität, Depressionen etc.;sozial: partnerschaftliche Aspekte wie Nähe, Kommunikation, Streitkultur, soziale Aspekte wie Sexualität als Tabu, Wohnbedingungen etc.)
Hilfreich kann bei der Evaluation auch die vermeintlich einfach zu beantwortende Frage sein, weshalb Sexualität gelebt werden soll. Geht es um die Wahrnehmungen im eigenen Körper (gutes, schönes Gefühl von Erregung und Orgasmus)? Geht es um Intimität und Zärtlichkeit mit dem Partner? Geht es darum, tatsächliche oder vermeintliche Erwartungen des Partners zu erfüllen? Geht es um Partnerbindung? Es gibt viele Gründe für sexuelle Aktivität – die sich im Verlaufe eines Lebens immer wieder verändern und weiterentwickeln.
Sobald das Problemfeld abgesteckt ist, kann gemeinsam mit den Betroffenen ausgearbeitet werden, welche Entwicklungsziele realistisch sind und welche Massnahmen ergriffen werden müssen, um diese Ziele zu erreichen.
Dabei sind die Techniken der Akzeptanz- und Commitment-Therapie (ACT) hilfreich. Es sollte dabei aufgezeigt werden, dass Sexualität ein biografischer Prozess ist, der nicht rückwärts gegangen werden kann, d.h., dass es nicht hilfreich ist, wenn man die jugendliche, vitale Sexualität von früher wiederherstellen möchte, sondern dass besser etwas Neues, noch Unbekanntes angestrebt werden sollte.
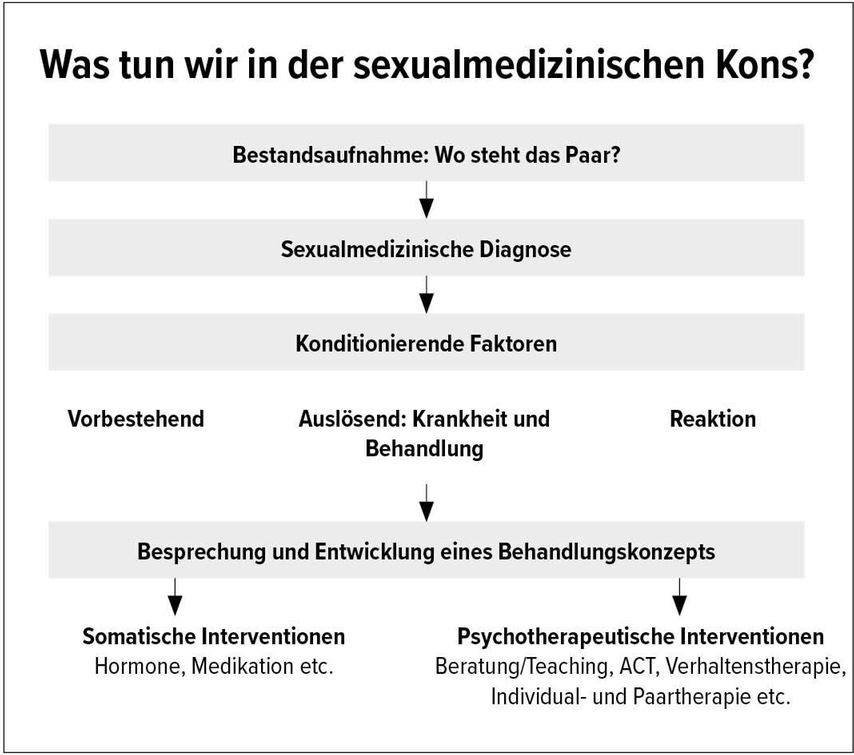
Idealerweise führt eine gut verlaufende Sexualtherapie dadurch zu einer Weiterentwicklung und Bereicherung von Sexualität und Intimität der Betroffenen und ihrer Partner (Abb. 1).
Zusammenfassung
Vor gonadotoxischen Therapien sollten Krebsbetroffenen im reproduktiven Alter fertilitätserhaltende Massnahmen angeboten werden. Eine optimale Behandlung muss in Zusammenarbeit mit reproduktionsmedizinischen Zentren erfolgen, wo moderne Stimulations- und Einfriertechniken (Vitrifikation) eine rasche Gewinnung und Aufbewahrung von Keimzellen (Eierstockgewebe, Eizellen oder Spermien) erlauben. Veränderungen der Sexualität und Sexualfunktion nach Krebserkrankungen sind für die Betroffenen und deren Partner häufig eine Belastung. Eine sexualmedizinische Beratung kann eine grosse Hilfe sein, die zu einer positiven Weiterentwicklung der individuellen Sexualität führt.
Literatur:
• Alder J: ACT in der Psychoonkologie. Ein Praxisleitfaden. Hogrefe 2020•Ehrbar V et al.: Randomized controlled trial on the effect of an online decision aid for young female cancer patients regarding fertility preservation. Hum Reprod 2019; 34(9): 1726-34• Engel GL: The need for a new medical model: a challenge for biomedicine’ science. Science1977; 196(4286): 129-36 • Meystre-Agustoni G et al.: Talking about sexuality with the physician: are patients receiving what they wish? Swiss Med Wkly 2011;141:w13178 • Nicolosi AB et al.: Sexual behavior and sexual dysfunctions after age 40: The global study of sexual attitudes and behaviors. Urology 2004; 64 (5); 991-7 • Practice Committee of the American Society for Reproductive Medicine: Fertility preservation in patients undergoing gonadotoxic therapy or gonadectomy: a committee opinion. Fertil Steril 2019; 112(6): 1022-33 • Reisman Y, Gianotten W: Cancer, intimacy and sexuality. A practical approach. Springer 2017 • Schover L.: Patient attitudes toward fertility preservation. Pediatr Blood Cancer 2009;53(2):281-4 • Ter Welle-Butalid E et al.: Counseling young women with early breast cancer on fertility preservation. JAssist Reprod Genet 2019; 36(12): 2593-604 • Warner E et al.: Update on fertility preservation for younger women with breast cancer. CMAJ 2020 31;192:E1003-9
Das könnte Sie auch interessieren:
Erhaltungstherapie mit Atezolizumab nach adjuvanter Chemotherapie
Die zusätzliche adjuvante Gabe von Atezolizumab nach kompletter Resektion und adjuvanter Chemotherapie führte in der IMpower010-Studie zu einem signifikant verlängerten krankheitsfreien ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...