Points forts du Swiss ESC Update 25
Compte-rendu:
Dre Corina Ringsell
Rédactrice
Regina Scharf, MPH
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Le Swiss ESC Update à l’Hôpital universitaire de Bâle occupe une place de choix dans notre calendrier. Cette année encore, des experts issus de différentes régions du pays ont présenté une sélection d’études à la fois intéressantes et cliniquement pertinentes. À la rédaction, nous apprécions particulièrement l’interprétation des résultats qui suit. Nous avons à nouveau rassemblé ici une sélection et essayé d’intégrer quelques éléments issus des discussions. Vous souhaitez en savoir plus? Nous vous invitons à poursuivre la lecture.
Imagerie
Au total, trois études ont évalué l’utilité du TDM cardiaque comme outil de dépistage des maladies cardiovasculaires (CV). L’étude CAC-CV-PREVITAL1, sous-étude de la grande étude italienne CV-PREVITAL2, et l’étude DANCANVAS-23 ont examiné si la détermination du score calcique influençait l’issue CV. Les deux études se sont révélées négatives.
Dans CAC-CV-PREVITAL, le risque CV de patients ≥45 ans sans maladie cardiovasculaire athéroscléreuse (ASCVD) connue a été évalué à l’aide du calculateur de risque ESC SCORE2 ou SCORE2-OP, seul ou associé au score calcique.1,4 Les patients ont été informés de leur risque, ont reçu des conseils de mode de vie ainsi que des recommandations de modification thérapeutique conformément aux directives de l’ESC. «La reclassification via les scores calciques n’a eu aucun impact sur le critère d’évaluation principal de l’étude, le C-LDL à 12 mois. Les autres paramètres lipidiques n’ont pas non plus changé. Seules la pression artérielle systolique et le risque absolu à 10 ans d’ASCVD se sont légèrement améliorés», a résumé le Dr méd. Simon Frey, du Centre universitaire de cardiologie de l’Hôpital universitaire de Bâle. Dans l’étude DANCANVAS-II3, des hommes de 60 à 64 ans ont été dépistés par CCT (détermination du score calcique, etc.), ABI («ankle-brachial-index») et analyses sanguines pour rechercher une maladie CV subclinique. Chez les personnes présentant un score calcique élevé et/ou un ABI pathologique, un traitement approprié par statines et/ou aspirine a été initié. Comme dans l’étude DANCANVAS5, l’analyse en intention de traiter n’a montré aucun bénéfice sur la mortalité globale.
Bien que les résultats soient négatifs, «ils ne plaident pas contre l’intégration du score calcique dans l’évaluation du risque», a déclaré le Pr Dr méd. Michael Zellweger, du Centre universitaire de cardiologie de l’Hôpital universitaire de Bâle, lors de la discussion. Le score est excellent pour reclasser le risque cardiovasculaire. Les études mettent plutôt en lumière les défis de la prévention: «Les personnes appartenant à un groupe à risque relativement faible sont particulièrement difficiles à motiver à prendre des médicaments» En effet, dans les deux études, le manque d’adhésion comptait parmi les principales limites. Dans l’étude CAC-CV-PREVITAL, la prise de statines avait certes augmenté, mais les recommandations pour en initier restaient environ deux fois plus élevées. Dans l’étude DANCANVAS II, un tiers des participants n’a pas pris part au dépistage et un tiers des personnes dépistées avec maladie CV subclinique n’a pas suivi les recommandations thérapeutiques par aspirine et/ou statines. L’analyse per protocole de l’étude DANCANVAS II a montré une réduction du risque relatif de décès CV de 17% et du risque absolu de 0,9% lorsque le dépistage et les recommandations thérapeutiques étaient effectivement appliqués. Cependant, la fréquence des hémorragies intracrâniennes et gastro-intestinales augmentait également sous aspirine.
Biomarqueurs de l’inflammation coronarienne
Le score «Fat-Attenuation-Index» (FAI), déterminé par TDM coronaire, est un nouveau marqueur de l’inflammation péri-coronaire, présentant une valeur pronostique indépendante du degré de sténose et permettant une meilleure stratification du risque.6 Une prédiction encore plus précise du risque est possible lorsque le FAI – en tant que biomarqueur local – est associé au biomarqueur systémique hs-CRP, comme l’ont montré les données de l’étude prospective «Oxford Risk Factors And Non-invasive imaging»(ORFAN) présentées au congrès de l’ESC.7 Lors de la discussion qui a suivi, les intervenants ont souligné le potentiel élevé du FAI, notamment pour l’identification précoce des personnes vulnérables. Ils ont toutefois relevé la complexité de l’examen ainsi que la nécessité d’études portant sur les résultats cliniques, démontrant que le dépistage, suivi d’un traitement approprié, se traduit effectivement par une amélioration clinique.
Syndrome coronarien aigu et chronique
Comme les années précédentes, le Pr Dr méd. Marco Valagimigli, de l’Ente Ospedaliero Cantonale Lugano, a présenté une série d’études en quinze minutes. Nous en avons retenu une: DAPT-Shock-AMI. Cette étude a comparé deux stratégies d’inhibition de P2Y12 chez des personnes hospitalisées pour une intervention coronarienne percutanée (ICP) dans le contexte d’un infarctus aigu du myocarde (IDM) avec choc cardiogénique: des comprimés de ticagrélor broyés et administrés par sonde gastrique et du cangrélor administré par voie intraveineuse (IV).8 L’étude est particulièrement importante, car ce groupe de patients n’avait encore fait l’objet d’aucune évaluation systématique concernant l’inhibition de l’agrégation plaquettaire.
Les résultats ont montré que le cangrélor entraînait une inhibition plaquettaire rapide et efficace (critère biologique principal). Concernant la fréquence du critère clinique combiné (mortalité totale, IDM et AVC à 30 jours), le cangrélor IV n’était pas inférieur au ticagrélor oral (37,6 vs 41%; p=0,13). L’incidence des hémorragies majeures était comparable entre les groupes. Pour les résultats de l’ICP, les complications périprocédurales, les réinfarctus précoces et les thromboses de stents, le cangrélor IV obtenait de meilleurs résultats que le ticagrélor oral.
Le rétablissement rapide d’une perfusion et d’une microcirculation efficaces est essentiel pour la survie après un arrêt cardiaque. «Les inhibiteurs oraux de P2Y12 mettent un certain temps avant d’agir», a rappelé M. Valgimigli. D’où l’importance d’un traitement parentéral pour les patients avec IDM et choc cardiogénique, malgré un coût plus élevé.
Électrophysiologie
Le PD Dr méd. Patrick Badertscher, du Centre universitaire de cardiologie de l’Hôpital universitaire de Bâle, a présenté trois études sur la fibrillation auriculaire (FA) et une sur la substitution de potassium chez les porteurs de DAI.
L’étude AMALFI9 sur le dépistage de la fibrillation auriculaire était particulièrement intéressante pour les cabinets de médecine de premier recours, l’intervention étant réalisée à distance et les résultats transmis aux médecins de premiers recours. Les patients âgés de ≥65 ans avec unscore CHA2DS2-VAScde 3 (femmes) ou 4 (hommes), sans diagnostic préalable de FA, pouvaient participer. Au total, 5040 personnes (47% de femmes),âge médian 77 ans, score CHA2DS2-VASc médian 4, ont participé; 89% présentaient une hypertension. Elles ont été randomisées 1:1 pour recevoir soit les examens standard, soit un patch ECG autodéployable (ECG à une dérivation) qu’ils devaient porter pendant 14 jours. Le patch devait ensuite être renvoyé par la poste. Le critère d’évaluation primaire était la détection d’une FA. P.Badertscher a souligné l’importance, dans ce contexte, d’identifier les patients à haut risque d’accident vasculaire cérébral. Dans l’étude, 19% des participants avaient déjà présenté un accident vasculaire cérébral ou un accident ischémique transitoire (AIT). Cette population présente un risque particulièrement élevé de récidive, comme l’a rappelé P.Badertscher.
Le patch a été porté et renvoyé par 84% des patients. Après 2,5 ans de suivi, le taux de détection de FA était significativement plus élevé dans le groupe d’intervention que dans le groupe de comparaison (6,8 vs. 5,4%; p=0,03), avec une détection dès le premier jour chez 57% des patients. De plus, le groupe intervention a également bénéficié de deux semaines supplémentaires d’anticoagulation. L’incidence d’AVC n’était pas significativement différente(2,7% dans le groupe d’intervention vs 2,5%). Le NNS («number needed toscreen») pour détecter une FA était de 71.
P. Badertscher a conclu qu’un tel dépistage est possible «à distance». Cela permettrait d’identifier encore davantage de patients. En outre, un dépistage de la fibrillation auriculaire sur une période plus longue permettrait d’identifier davantage de patients. Cependant, étant donné que plus de la moitié ont été détectés dès le premier jour, la question se pose de savoir si une durée de port de 14 jours est réellement nécessaire. La question du bénéfice en prévention des accidents vasculaires cérébraux et du rapport coût-efficacité reste ouverte.
Le Pr Dr méd. Tobias Reichlin, de la Clinique universitaire de cardiologie de l’Inselspital, Hôpital universitaire de Berne, a souligné que l’étude mettait en évidence une «fenêtre d’intervention» très courte et l’importance d’un dépistage opportuniste: que les médecins de premiers recours prennent régulièrement le pouls de leurs patients et que les cardiologues réalisent un ECG. Ainsi, la majorité des personnes à risque peut être identifiée, et les applications spécialisées peuvent également contribuer. Selon lui, les patchs de deux semaines sont surtout utiles pour les patients à haut risque nécessitant un examen approfondi.
Cardiologie structurelle et interventionnelle
Le PD Dr méd. Thomas Nestelberger, du Centre universitaire de cardiologie de l’Hôpital universitaire de Bâle, a présenté des études pertinentes tant pour les cardiologues structurels et interventionnels que pour le secteur ambulatoire.
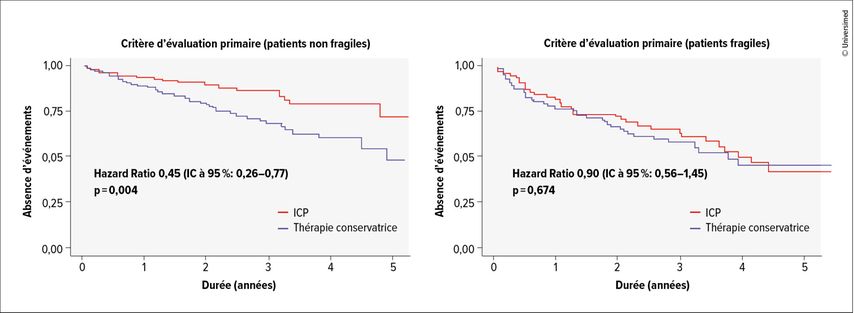
L’étude NOTION-310 a comparé l’ICP et le traitement conservateur chez des patients présentant au moins une sténose coronaire avec une réserve fractionnelle de flux (FFR) ≤0,80 ou une sténose de diamètre d’au moins 90%. Après deux ans de suivi, le risque combiné décès/IDM/revascularisation urgente était significativement plus faible dans le groupe ICP (26% vs 36%; p=0,04). Cette différence était principalement due à un nombre plus faible d’IDM et de revascularisations dans ce groupe. Cependant, aucun avantage en survie globale (OS) de l’ICP n’a été démontré.10 Une analyse de sous-groupe a évalué les résultats chez les patients fragiles («frail») et non fragiles («non-frail») (Fig.1).11 Chez les patients fragiles, l’ICP n’a pas apporté de bénéfice significatif (HR: 0,90; IC à 95%: 0,56–1,45; p=0,674). En revanche, un bénéfice significatif de l’ICP a été observé chez les patients non fragiles (HR: 0,45; IC à 95%: 0,26–0,77; p=0,004).
Fig. 1: Contrairement aux patients non fragiles (à gauche), les patients fragiles (à droite) ne présentent aucun avantage d’une intervention coronarienne percutanée (ICP); (modifiée d’après Ratcovich H 2025)11
Une autre analyse de sous-groupe de NOTION-3 a évalué l’influence du degré de sténose (<90% vs ≥90%) et sa localisation (proximale vs non proximale) sur le critère d’évaluation primaire.12 Il en ressort que l’ICP présente un avantage significatif pour les sténoses de haut grade par rapport aux sténoses de faible grade. Même constat pour la localisation: l’ICP ne présentait un bénéfice que dans les sténoses proximales.
Selon T. Nestelberger, ces données ont déjà été intégrées dans les lignes directrices actuelles. Une angiographie par TDM, déjà nécessaire à la planification thérapeutique, suffit (recommandation classe II-A). Le relèvement du seuil pour une ICP d’une sténose de 70% à une sténose de 90% a également reçu une recommandation de classe II-A.13
T. Nestelberger a également présenté les résultats de l’étude TRICENT II.14 Celle-ci incluait 400 patients présentant une insuffisance valvulaire tricuspide symptomatique sévère. Leur âge médian était de 80 ans, 74,4% étaient des femmes. Environ 70% étaient en stade NYHA III–IV, 96% souffraient de FA, et la plupart présentaient d’autres comorbidités. Près de 40% avaient déjà un stimulateur cardiaque ou un DAI. Les patients ont été randomisés 2:1 pour recevoir soit une valve tricuspide Evoque associée à un traitement médicamenteux, soit un traitement médicamenteux seul. La valve vise non seulement à atténuer l’insuffisance tricuspide, mais à la corriger complètement. Les données à un an montraient un avantage en faveur de l’intervention, principalement via l’amélioration des symptômes, du score KCCQ-OS («Kansas City Cardiomyopathy Questionnaire Overall Summary»), du stade NYHA et du test de marche de 6 minutes. Aucune différence significative n’a été observée en termes de mortalité ou d’interventions supplémentaires. Après un an, 95% des patients du groupe intervention ne présentaient plus qu’une insuffisance tricuspide légère ou moindre. Une analyse post-hoc a comparé les résultats des patients en insuffisance tricuspide sévère à ceux en insuffisance tricuspide massive/torrentielle. Les bénéfices étaient plus importants dans ce dernier groupe: le taux d’hospitalisation pour insuffisance cardiaque a diminué de 15,2% dans ce groupe et de 9,8% dans celui des patients en insuffisance tricuspide sévère.14
Selon le Pr Dr méd. Christian Müller, du Centre universitaire de cardiologie de l’Hôpital universitaire de Bâle, il s’agit d’une option intéressante pour améliorer la qualité de vie – stades moins sévères de l’insuffisance cardiaque, moins d’hospitalisations. Les critères subjectifs notamment (ressenti des patients, dyspnée) se sont clairement améliorés. En revanche, les critères durs ne différaient pas entre les groupes. Étant donné qu’il s’agissait d’une étude ouverte, un certain biais ne peut être exclu, a-t-il ajouté.
Source:
Swiss ESC Update 25, 4 septembre 2025, à Bâle, avec des présentations issues du congrès annuel de l’European Society of Cardiology (ESC), du 29 août au 1er septembre 2025, Madrid
Littérature:
1 Ferrante G: CAC-CV-PREVITAL-Studie. Présenté au congrès de l’ESC 2025, à Madrid 2 CV-PREVITAL: NCT0533984. www.clinicaltrials.gov 3 Lindholt J: DANCAVAS-II Studie. Présenté au congrès de l’ESC 2025, à Madrid 4 Visseren FLJ et al.: Eur Heart J 2021; 42: 3227-3337 5 Lindholt JS et al.: N Engl J Med 2022; 387: 1385-94 6 Chan K et al.: Lancet 2024; 403: 2606-18 7 Chan K: ORFAN-Studie. Présenté au congrès de l’ESC 2025, à Madrid 8 Motovska Z: DAPT-SHOCK-AMI Studie. Présenté au congrès de l’ESC 2025, à Madrid 9 Wijesurendra R et al.: JAMA 2025; 334: 1349-57 10 Loenborg J et al.: N Engl J Med 2024; 391: 2189-200 11 Ratcovich H: NOTION-3-Substudie. Présenté au congrès de l’ESC 2025, à Madrid 12 Riihiniemi M. NOTION-3-Substudie. Présenté au congrès de l’ESC 2025, à Madrid 13 Praz F et al.: Eur Heart J 2025; 46: 4635-736 14 Lurz P: TRICENT-II-Studie. Présenté au congrès de l’ESC 2025, à Madrid
Das könnte Sie auch interessieren:
Études actuelles en gastroentérologie et en hépatologie
Lors du congrès annuel de la Société Suisse de Gastroentérologie (SSG) et de la Swiss Association for the Study of the Liver (SASL), qui s’est tenu les 11 et 12 septembre 2025 à ...
Accès à la prévention cardiovasculaire en Suisse
L’accès à la prévention cardiovasculaire progresse grâce à une sensibilisation croissante du public et à l’engagement des professionnels de santé. Il reste crucial de renforcer le ...
Malabsorption et intolérance alimentaire
La malabsorption et les intolérances alimentaires sont des troubles gastro-intestinaux très répandus et cliniquement significatifs. La différenciation entre malabsorption et intolérance ...