Klimakosten im Gesundheitswesen – eine massiv unterschätzte Folge der Erderwärmung
Bericht:
Regina Scharf, MPH
Redaktorin
Auch wenn sich viele Konsequenzen erst langfristig zeigen: Die klimatischen Veränderungen haben Folgen für unsere Gesundheit. Dennoch werden die Gesundheit und die Gesundheitskosten in den aktuellen Berechnungen zu den wirtschaftlichen Folgen des Klimawandels nur teilweise berücksichtigt, wie Prof. Dr. Lint Barrage von der ETH Zürich in ihrem Referat aufzeigte. Für die in vielen Ländern ohnehin angeschlagenen Finanzsysteme könnte dies zu einem grossen Problem werden.
Keypoints
-
Studien prognostizieren eine erhebliche Zunahme von Gesundheitsdienstleistungen infolge der Klimaveränderung.
-
Die Finanzsysteme sind auf diese Kosten nicht vorbereitet.
-
Die Bemühungen zur Reduktion der Treibhausgasemissionen müssen verstärkt werden.
-
Die Resilienz der Bevölkerung lässt sich durch einen verbesserten Zugang zur Gesundheitsversorgung verbessern.
Um die Folgen der klimatischen Veränderungen zu berechnen, benutzen Entscheidungsträger und Ökonomen in der Regel zwei Hauptmethoden: die Top-down- und die Bottom-up-Methode. Der Top-down-Approach analysiert die Beziehung zwischen den Temperaturen und dem Bruttoinlandsprodukt (BIP). Das hat den Nachteil, dass gesundheitliche Folgen nur erfasst werden, wenn sie erwerbstätige Personen betreffen. Die gesundheitlichen Folgen von Nichterwerbstätigen werden nicht abgebildet. «Wenn Kinder oder pensionierte Menschen erkranken oder frühzeitig sterben, hat das keinen Einfluss auf die Berechnung», sagte Prof. Dr. Lint Barrage von der ETH Zürich. Auch zusätzlich anfallende Gesundheitskosten blieben praktisch unberücksichtigt, es sei denn, diese hätten Einfluss auf die Produktivität des Gesundheitssektors.
Die Bottom-up-Methode schätzt die wirtschaftlichen und nicht wirtschaftlichen Folgen steigender Temperaturen für verschiedene Bereiche, wie z.B. Arbeit, Landwirtschaft, Energiebedarf, Küstenstürme etc., und berechnet deren Gesamtwert. Die Sterblichkeit ist teilweise inkludiert – typischerweise bei kurzzeitigen Ereignissen wie extremen Temperaturen oder Stürmen. «Die Morbidität ist hingegen bei den meisten Modellen exkludiert», sagte die Referentin. Auch zusätzlich entstandene Gesundheitskosten fliessen nicht mit in die Berechnungen ein.
Die sozialen Folgekosten der CO2-Emissionen
Die Kenntnisse über diese Modelle sind wichtig, weil diese von Staaten weltweit benutzt werden, um die gesellschaftlichen Kosten von CO2-Emissionen («social cost of carbon», SCC) zu kalkulieren. «Die SCC reflektiert den Barwert der gesamtwirtschaftlichen Schäden einer Tonne Kohlendioxid», so Barrage. Genutzt wird die SCC u.a. für Kosten-Nutzen-Analysen von neu erlassenen Regelungen wie Standards zur Energieeffizienz von Kühlschränken oder zum Vergleich der CO2-Bepreisung sowie als Grundlage für Klima- und energiepolitische Programme, wie das europäische Emissionshandelssystem.
Das beispielsweise in der Schweiz und Deutschland verwendete GIVE(«greenhouse gas impact value estimator»)-Modell zur Berechnung der SCC berücksichtigt die temperaturbedingte Mortalität, nicht aber die Zunahme der Sterblichkeit infolge von anderen Klimarisiken, wie z.B. Waldbränden, und auch keine Gesundheitskosten.1 Demgegenüber bezieht das in den USA verwendete EPA(«environmental protection agency»)-Modell neben der Temperatur auch andere Klimarisiken für die Mortalität und Morbidität mit ein, berücksichtigt aber ebenfalls keine anderen Gesundheitskosten. Wirtschaftlich gesehen müsste jede emittierte Tonne CO2 mit einem Betrag besteuert werden, der die sozialen Folgekosten deckt, die diese verursacht. Die globale Besteuerung pro Tonne CO2 liegt zurzeit bei 6 bis 8 Schweizer Franken. Das Umweltbundesamt in Deutschland schätzt die wahren Kosten zur Deckung von Schäden durch Klimawandel, Krankheit, Ernteausfälle etc. auf bis zu 640 Euro pro Tonne. Die Schweiz zahlt mit 120 Franken pro Tonne eine der höchsten Abgaben weltweit. «Wir sehen also, dass wir viel mehr unternehmen müssten, als wir im Moment tun», sagte die Referentin.
Wie sich das Klima auf die Gesundheitskosten auswirken kann
Immer mehr Studien untersuchen, wie öffentliche Gesundheitsausgaben und die Inanspruchnahme von Gesundheitsleistungen durch klimabedingte Ereignisse wie Temperaturextreme, Stürme und Waldbrände beeinflusst werden. Die wichtigsten Erkenntnisse sind:
-
Extreme Wetterereignisse können zu einem starken Anstieg der Inanspruchnahme von Gesundheitsleistungen führen. Wie Untersuchungen aus den USA zeigen, erhöhte ein einzelner Hurrikan die lokalen Gesundheitsausgaben für 10 Jahre um 3–5 Prozent.3 Ein Tag mit starkem Rauch infolge eines Waldbrands führte in der darauffolgenden Woche zu einem Anstieg der Notfallaufnahmen wegen Atemwegssymptomen um durchschnittlich 30 Prozent.4 Ein einzelner Hitzetag (>32 Grad) erhöhte die jährlichen Gesundheitsausgaben einer Gemeinde um bis zu 0,3 Prozent.5
-
Die Zunahme der Gesundheitskosten belastet die Finanzsysteme. In vielen Ländern ist das Gesundheitssystem öffentlich. Die Kosten infolge des Klimawandels führen zu einer zusätzlichen Belastung und werden für die aufgrund wirtschaftlicher Schwäche und demografischer Faktoren ohnehin schon strapazierten Finanzsysteme zu einer Herausforderung. «Wir schätzen, dass die klimawandelbedingten Kosten für den US-Fiskus bis Ende des Jahrhunderts auf 1,2 Billionen US-Dollar (USD) pro Jahr ansteigen werden, wenn nicht mehr gegen den Klimawandel getan wird», sagte Barrage. Mit geschätzten 500 Milliarden USD werden die Gesundheitskosten den grössten Anteil an diesen Kosten verursachen.5 Noch nicht eingerechnet sind dabei die klimabedingten Folgen für die Landwirtschaft.
-
Die Berücksichtigung der Punkte 1+2 kann zu einem substanziellen Anstieg der SCC führen. Um der Zunahme der indirekten makroökonomischen Kosten durch die Gesundheitskosten entgegenzuwirken, müssten entweder andere Ausgaben reduziert oder die Steuern erhöht werden. Dies könnte dazu führen, dass die SCC in den USA um 23–33 Prozent ansteigt.5
Berücksichtigung gradueller, langjähriger Veränderungen
Dass die Kosten für die gesundheitlichen Folgen des Klimawandels in Standardschätzungen nicht berücksichtigt werden, hat u.a. damit zu tun, dass viele Studien die Kurzzeiteffekte extremer Wetterereignisse untersuchen. Davon die langfristigen Kosten abzuleiten, ist schwierig. So kann die Konzentration auf kurzfristige Auswirkungen von Extremereignissen dazu führen, dass die gesundheitlichen Folgen überschätzt werden. Ein bekanntes Phänomen ist der sogenannte «harvesting effect». Dieser beschreibt eine Zunahme der Sterblichkeit nach einem kurzzeitigen Ereignis, wie z.B. extremen Hitze- oder Kältetagen, gefolgt von einer Periode, in der die Sterblichkeit niedriger ist als erwartet. Es kommt also zu einer Verschiebung in der Sterberate, weil vulnerable Personen, wie ältere oder chronisch kranke Menschen, durch das Extremereignis etwas früher sterben, als das sonst der Fall gewesen wäre. Eine Studie aus Deutschland, die diesen Effekt untersuchte, konnte zeigen, dass die Gesundheitskosten um 90 Prozent überschätzt wurden, wenn diese anstelle für ein Jahr für einen einzelnen Tag kalkuliert wurden.6
Neben einer Überschätzung kann der Fokus auf kurzzeitige Extremereignisse aber auch zu einer Unterschätzung von gesundheitlichen Folgen führen. So litten die Personen in der oben aufgeführten Studie, die auf dem Notfall aufgenommen wurden, zwar vermehrt an Atemwegssymptomen.4 Viele andere Symptome waren aber unterrepräsentiert. Eine Erklärung dafür könnte sein, dass aufgrund des Ereignisses Arztbesuche aufgrund von anderen Beschwerden verschoben wurden, was langfristig zu höheren Gesundheitskosten führen kann. «Alle diese Faktoren müssen bei den Gesamtkosten berücksichtigt werden.»
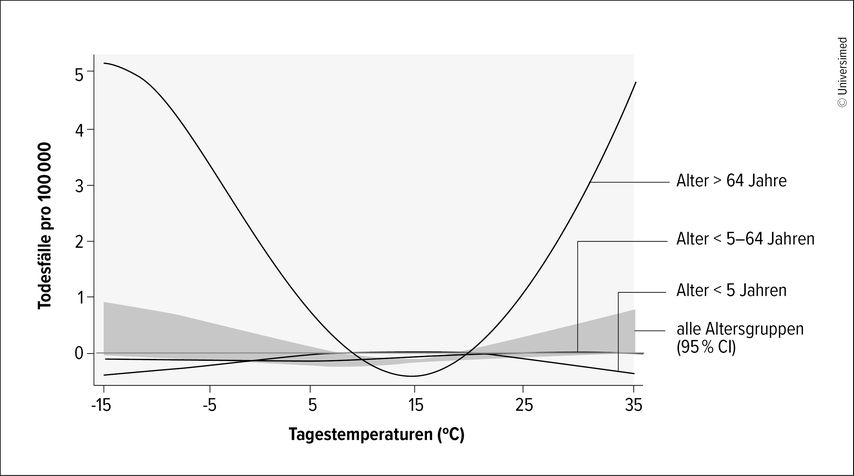
Ein weiterer wichtiger Punkt, der in die Berechnungen miteinbezogen werden muss, ist die Fähigkeit, sich zu adaptieren. Das ist nicht für jedes Klimarisiko möglich und auch nicht für alle Menschen, denn es erfordert eine wichtige Ressource: Geld. Untersuchungen zeigen aber, dass eine gewisse Anpassung an das Klima stattfindet. Anders lässt sich kaum erklären, warum der Hitzesommer 2003 mit Tagestemperaturen zwischen 39 und 40 Grad in Frankreich ca. 15000 Menschen das Leben gekostet hat, während in Phoenix, Arizona, im Südwesten der USA, wo 1,6 Millionen Menschen leben, an durchschnittlich 21 Tagen pro Jahr Temperaturen von 43 Grad herrschen. Der Zusammenhang zwischen den Temperaturen und der Morbidität und Mortalität ist zudem U-förmig.7,8 Das heisst: Nicht nur hohe, sondern auch niedrige Temperaturen können zu einer Zunahme von Gesundheitskosten führen. Eine Abnahme der Frosttage könnte sich daher sogar vorteilhaft auf die Gesundheitskosten auswirken. Das höchste Risiko durch extrem hohe oder extrem niedrige Temperaturen haben Menschen im Alter ab 65 Jahren. Aber auch jüngere Menschen können gefährdet sein, wie die Zunahme von Arbeitsunfällen bei Hitze oder Kälte in einer Schweizer Untersuchung zeigt.9
Zugang zu Gesundheitsleistungen stärkt die Resilienz
Die Daten lassen darauf schliessen, welche wichtige Rolle das Gesundheitswesen bei den klimabedingten Veränderungen spielt. «Während wir über den Luxus verfügen, jederzeit zum Arzt gehen zu können, ist das in vielen anderen Ländern nicht der Fall», sagte die Referentin. Zunehmend zeige sich aber, dass der verbesserte Zugang zur Gesundheitsversorgung, die Bevölkerung vor Klimarisiken schützt. Ein Beispiel ist «Seguro Popular», ein nationales Programm in Mexiko, um die Gesundheitsversorgung von «Low income»-Haushalten zu verbessern. In Ländern wie Mexiko, in denen die Bevölkerung an hohe Temperaturen gewöhnt ist, führen bereits Tage mit milden (<20°C) oder kalten (<12°C) Temperaturen zu einer signifikanten Zunahme der Sterblichkeit. Besonders davon betroffen sind Personen mit einem niedrigen Einkommen. Durch die Einführung des Programms konnten die jährlichen Todesfälle infolge kalter Temperaturen deutlich reduziert werden.10
Ein weiteres Beispiel sind der Ausbau von «community health centers» und der damit einhergehende, verbesserte Zugang zur medizinischen Grundversorgung in den USA, der zu einem Rückgang von hitzebedingten Todesfällen geführt hat.11
Tipp
7. Mai 2026, Solothurn 32. Forum Medizin und Umwelt:
Medikamente in der Umwelt. Heiligt der Zweck alle Arzneimittel?
Eine AefU-Tagung
Quelle:
Tagung der Ärztinnen und Ärzte für Umweltschutz (AefU), 15. Mai 2025, Solothurn
Literatur:
1 Rennert K et al.: Comprehensive evidence implies a higher social cost of CO2. Nature 2022; 610: 687-92 2 US Environmental Protection Agency (US EPA): Guidelines for preparing economic analyses (2010). Einsehbar unter: www.epa.gov 3 Deryugina T: The fiscal cost of hurricanes: disaster aid versus social insurance. AEJ 2017; 9: 168-98 4 Heft-Neal S et al.: Emergency department visits respond nonlinearly to wildfire smoke. PNAS 2023; 120: e2302409120 5 Barrage L: Climate change impacts on public finances around the world. Annu Rev Resour Econ 2025; 17: 281-300 6 Karlsson M, Ziebarth NR: Population health effects and health-related costs of extreme temperatures: comprehensive evidence from Germany. JEEM 2018; 91: 93-117 7 White C: The dynamic relationship between temperature and morbidity. JAERE 2017; 4: 1155-98 8 Carleton T et al.: Valuing the global mortality consequences of climate change accounting for adaptation costs and benefits. QJE 2022; 137: 2037-105 9 Drescher K, Janzen B: When weather wounds workers: the impact of temperature on workplace accidents. J Public Econ 2025; 241 10 Cohen F, Dechezleprêtre A: Mortality, temperature, and public health provision: evidence from Mexico. AEJ: Economic Policy 2022; 14: 161-92 11 Mullins JT, White C: Can access to health care mitigate the effects of temperature on mortality? J Public Econ 2020; 191: 104259
Das könnte Sie auch interessieren:
Was tun bei Medikamentenunverträglichkeit?
Wenn Patientinnen und Patienten in die Praxis kommen und über eine Medikamentenunverträglichkeit klagen, gilt es herauszufinden, ob dies tatsächlich der Fall ist. Wie man dabei vorgeht ...
Physiotherapie bei akuten muskuloskelettalen Schmerzen
Akute muskuloskelettale Schmerzen zählen zu den häufigsten Beratungsanlässen in der Hausarztmedizin und im Notfallsetting. Eine frühzeitige physiotherapeutische Mitbeurteilung kann die ...
Der Tiefenrausch ist eine häufige Ursache für einen Tauchunfall
Atemgase verändern sich in der Wassertiefe physikalisch, was physiologische und medizinische Folgen bei Taucher:innen haben kann. Sauerstoff beispielsweise wird beim Abtauchen in der ...