Ventrikuläre Arrhythmien: wenn es gefährlich werden kann
Autor:
Dr. Katharina Ingrid Gölly
Univ.-Prof. Dr. Daniel Scherr
Klinische Abteilung für Kardiologie
Universitätsklinik für Innere Medizin
Medizinische Universität Graz
E-Mail: daniel.scherr@medunigraz.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Ventrikuläre Arrhythmien sind häufige Befunde im klinischen Alltag und in den meisten Fällen nicht gefährlich. In bestimmten Konstellationenkönnen sie jedoch Ausdruck einer zugrunde liegenden strukturellen oder elektrischen Herzerkrankung sein und mit einem erhöhten Risiko für schwerwiegende kardiale Ereignisse einhergehen. Eine adäquate klinische Einordnung ist daher entscheidend und kann in der Regel anhand weniger gezielter diagnostischer Schritte erfolgen.
Keypoints
-
Ventrikuläre Extrasystolen und nicht anhaltende ventrikuläre Tachykardien sind meist nicht gefährlich, sollten aber abgeklärt werden.
-
Das Vorliegen einer strukturellen Herzerkrankung ist zentral für die Einschätzung des Risikos für eine ventrikuläre Tachykardie.
-
Jede Breitkomplextachykardie ist bis zum Beweis des Gegenteils eine ventrikuläre Tachykardie.
-
Die Therapie ist primär symptom- und prognoseorientiert, nicht jede Arrhythmie benötigt Behandlung.
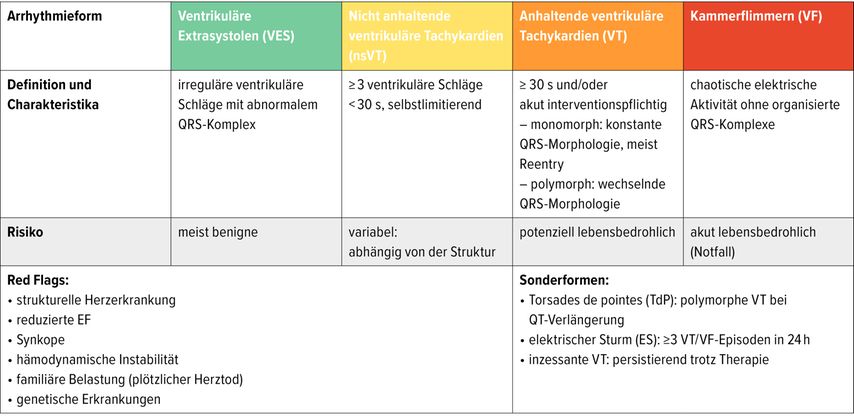
Ventrikuläre Arrhythmien bezeichnen Herzrhythmusstörungen, die ihren Ursprung im Ventrikel haben und durch eine abnorme Erregungsbildung oder Erregungsleitung gekennzeichnet sind. Sie umfassen ein breites Spektrum von ventrikulären Extrasystolen (VES) über nicht anhaltende ventrikuläre Tachykardien (nsVT) bis hin zu anhaltenden ventrikulären Tachykardien (VT) und Kammerflimmern (VF; Tab.1).1,2
Klinisch besteht ein Spannungsfeld zwischen häufigen, meist benignen Befunden und prognostisch relevanten, potenziell gefährlichen Arrhythmien. Ventrikuläre Extrasystolen und nicht anhaltende Tachykardien werden nicht selten zufällig detektiert und sind bei strukturell herzgesunden Patienten in der Regel ohne Krankheitswert. Demgegenüber können anhaltende ventrikuläre Tachykardien Ausdruck einer strukturellen Herzerkrankung sein und mit Synkopen, hämodynamischer Instabilität oder einem erhöhten Risiko für plötzlichen Herztod einhergehen.1,2
Diagnostisches Vorgehen bei ventrikulären Arrhythmien
Der diagnostische Zugang ist in der Praxis klar strukturiert und folgt wenigen Schritten. Ausgangspunkt ist die klinische Präsentation: Synkopen oder Präsynkopen sind Red Flags und erfordern eine umgehende Abklärung. Eine hämodynamische Instabilität weist ebenfalls auf eine unmittelbar behandlungsbedürftige Situation hin.
Die initiale Diagnostik umfasst ein 12-Kanal-EKG sowie bei VES ein Langzeit-EKG, das die Quantifizierung der Arrhythmielast ermöglicht und Informationen zu Morphologie und Dynamik ventrikulärer Arrhythmien liefert.
Der wichtigste diagnostische Schritt zur Beurteilung einer möglichen strukturellen Herzerkrankung ist jedoch die Echokardiografie. Als strukturell herzgesund gilt dabei, wer echokardiografisch eine normale Pumpfunktion, keine Hypertrophie und kein Narbengewebe aufweist. Ergänzende Untersuchungen wie Ergometrie, Koronarangiografie, kardiale MRT oder CT sowie genetische Diagnostik bleiben speziellen Fragestellungen vorbehalten.1,3
Für die klinische Einordnung sind die Arrhythmieform, die Symptomatik (Synkopen, Palpitationen, hämodynamische Instabilität) sowie das strukturelle Substrat („herzgesund“ vs. „herzkrank“) entscheidend (Tab.1).
VES und nsVT
Häufige Befunde sind VES und nsVT, die meist nicht unmittelbar gefährlich sind. Sie sollten jedoch im Hinblick auf eine zugrunde liegende Herzerkrankung abgeklärt werden. Asymptomatische VES bei strukturell gesundem Herzen benötigen in der Regel keine Therapie. Eine Behandlung ist nur dann indiziert, wenn relevante Symptome bestehen oder wenn eine hohe VES-Last zu einer linksventrikulären Dysfunktion geführt hat oder führen kann.4 Nicht anhaltende ventrikuläre Tachykardien (<30s) können ein Hinweis auf eine zugrunde liegende strukturelle Herzerkrankung sein. Ihre klinische und prognostische Relevanz ist deshalb wesentlich vom kardialen Substrat abhängig. Bei strukturell gesundem Herzen sind sie meist ohne Krankheitswert, während sie bei bestehender Herzerkrankung mit einem erhöhten Risiko für relevante ventrikuläre Arrhythmien und plötzlichen Herztod assoziiert sein können.1 Die Grundlage jeglicher Therapie ist aber die Behandlung der Grunderkrankung selbst (z.B. Herzinsuffizienz) und nicht primär eine antiarrhythmische Therapie.
Die VT
Während VES und nsVT meist benigne verlaufen, sind VT oft Ausdruck einer relevanten kardialen Erkrankung und mit einem erhöhten Risiko assoziiert. Klinisch präsentiert sich eine VT typischerweise als Breitkomplextachykardie. Differenzialdiagnostisch kommen bei einer Breitkomplextachykardie auch supraventrikuläre Tachykardien mit aberranter Leitung oder Tachykardien bei Präexzitation in Betracht. Da jedoch in der Mehrzahl der Fälle eine VT vorliegt, sollte im Zweifel bis zum Beweis des Gegenteils von einer solchen ausgegangen werden.1
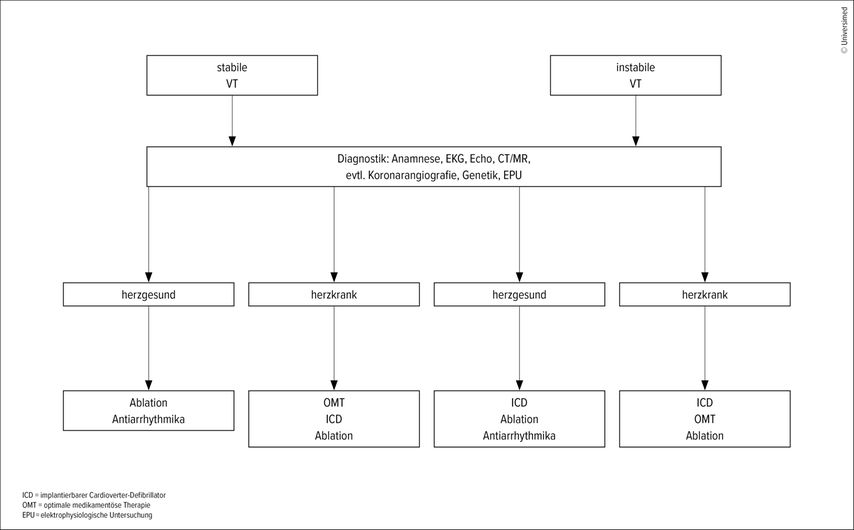
Für das weitere Vorgehen ist zunächst die hämodynamische Stabilität entscheidend (Abb.1). Bei instabiler VT mit Synkope, Hypotonie, Schock oder Ischämie handelt es sich um einen Notfall, der eine sofortige elektrische Kardioversion erfordert. Bei stabiler VT steht die weitere Differenzierung anhand des strukturellen Substrats (herzgesund vs. herzkrank) im Vordergrund.
Abb. 1: Diagnostik und Therapiealgorithmus bei instabiler und stabiler VT (nach Zeppenfeld K et al. 2022)1
Bei strukturell gesundem Herzen handelt es sich meist um idiopathische ventrikuläre Tachykardien, typischerweise aus dem rechts- oder linksventrikulären Ausflusstrakt oder dem faszikulären System. Diese beruhen überwiegend auf getriggerter Aktivität oder Automatizität, sind prognostisch meist günstig und können effektiv mittels Katheterablation behandelt werden, ergänzend kommen Antiarrhythmika zum Einsatz.5
Demgegenüber sind VT bei strukturell krankem Herzen häufig Ausdruck einer zugrunde liegenden kardialen Erkrankung, etwa nach Myokardinfarkt, bei Kardiomyopathien oder bei arrhythmogener rechtsventrikulärer Kardiomyopathie. Pathophysiologisch liegt meist ein Reentry-Mechanismus über Narbengewebe zugrunde. Diese Formen sind potenziell lebensbedrohlich und erfordern eine risikoadaptierte Therapie, die neben einer optimierten medikamentösen Behandlung (OMT) die Implantation eines Kardioverter-Defibrillators (ICD) sowie gegebenenfalls eine Katheterablation umfasst. Die OMT umfasst eine leitliniengerechte Therapie der Grunderkrankung, beispielsweise mit Betablockern, ACE-Hemmern bzw. ARNI, Mineralokortikoidrezeptor-Antagonisten und SGLT2-Inhibitoren. Die Indikation zur Implantation eines Kardioverter-Defibrillators ergibt sich dabei aus dem individuellen Risiko und besteht im Rahmen der Sekundärprävention nach überlebtem Kammerflimmern oder hämodynamisch nicht tolerierter ventrikulärer Tachykardie, sofern keine reversiblen Ursachen vorliegen. Voraussetzung hierfür sind die sorgfältige Identifikation und Behandlung potenziell reversibler Auslöser wie Elektrolytstörungen, Myokardischämien oder einer Hypoxie.1,6
Ergänzend kann die Morphologie der VT (monomorph vs. polymorph) weitere Hinweise auf den zugrunde liegenden Mechanismus geben. Das ist jedoch unabhängig von der Einteilung in herzgesund und herzkrank zu betrachten. Monomorphe VT zeigen eine konstante QRS-Morphologie und sind in der Regel mit Reentry-Mechanismen assoziiert, während polymorphe VT durch wechselnde QRS-Formen gekennzeichnet sind und beispielsweise im Rahmen einer akuten Ischämie oder bei QT-Verlängerung auftreten können.1
Sonderformen ventrikulärer Arrhythmien
Sonderformen ventrikulärer Arrhythmien umfassen den elektrischen Sturm, inzessante ventrikuläre Tachykardien sowie die Torsade de pointes. Diese erfordern ein rasches therapeutisches Vorgehen, da sie mit einem erhöhten Risiko für hämodynamische Instabilität einhergehen und potenziell lebensbedrohlich sind.
Praxistipp
Bei jeder ventrikulären Arrhythmie ist die Echokardiografie der wichtigste diagnostische Schritt. Die Frage nach einer strukturellen Herzerkrankung bestimmt Risiko und Therapie und sollte daher immer frühzeitig beantwortet werden.Die Torsade de pointes ist eine polymorphe VT bei QT-Verlängerung. Neben der Korrektur möglicher Auslöser wie Elektrolytstörungen oder medikamentöser Einflüsse wird Magnesium verabreicht. Ein elektrischer Sturm liegt vor, wenn innerhalb von 24 Stunden mindestens drei Episoden ventrikulärer Tachykardien oder entsprechende ICD-Therapien auftreten. Therapeutisch stehen Sedierung, die Gabe von Antiarrhythmika und die Behandlung auslösender Faktoren im Vordergrund, bei persistierender Arrhythmie sollte frühzeitig eine Katheterablation erfolgen. Eine inzessante VT ist durch eine anhaltende oder nur kurz unterbrochene Tachykardie gekennzeichnet und oft schwer zu kontrollieren. In diesen Fällen ist eine intensivierte antiarrhythmische Therapie erforderlich, oft mit Indikation zur Katheterablation.7
Zusammenfassung
Die Beurteilung ventrikulärer Arrhythmien im klinischen Alltag hängt stark von wenigen zentralen Fragen ab:
-
Welche Arrhythmie liegt vor (VES, nsVT, VT oder Kammerflimmern)?
-
Liegt eine strukturelle Herzerkrankung vor?
-
Bestehen Red Flags (z.B. Synkopen)?
-
Ist die Arrhythmie klinisch relevant und therapiebedürftig?
Eine strukturierte Herangehensweise ermöglicht die Differenzierung zwischen benignen und potenziell gefährlichen ventrikulären Arrhythmien und erlaubt eine Abschätzung, ob und welche therapeutischen Maßnahmen indiziert sind. Die Kombination aus struktureller Herzerkrankung und Synkope definiert ein Hochrisiko. In diesen Fällen sollten immer eine weiterführende Abklärung und gegebenenfalls eine ICD-Therapie oder eine Katheterablation erwogen werden.1
Literatur:
1 Zeppenfeld K et al.: 2022 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J 2022; 43: 3997-4126 2 Könemann H, Eckardt L: Von der Extrasystole zur anhaltenden Kammertachykardie: Neuerungen der ESC-Leitlinie 2022 zur Therapie ventrikulärer Arrhythmien im Überblick. Herzschrittmacherther Elektrophysiol 2022; 33(5): 450-7 3 Arbelo E et al.: 2023 ESC Guidelines for the management of cardiomyopathies. Eur Heart J 2023; 44(37): 3503-626 4 Latchamsetty R, Bogun F: Premature ventricular complexes and premature ventricular complex induced cardiomyopathy. Curr Probl Cardiol 2015; 40: 379-422 5 Ward RC et al.: Idiopathic ventricular tachycardia. J Clin Med 2023; 12(3): 930 6 McDonagh TA et al.: 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021; 42: 3599-726 7 Martinek M et al.: Expert consensus on acute management of ventricular arrhythmias – VT network Austria. Int J Cardiol Heart Vasc 2021; 34: 100760
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...