Thrombose biologischer Klappenprothesen
Autor:
Prof. Dr. med. Stefan Toggweiler
Co-Chefarzt Kardiologie, Leiter interventionelle Herzklappentherapie
Herzzentrum, Luzerner Kantonsspital
Luzern
E-Mail: stefan.toggweiler@luks.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In postoperativen Computertomografien lassen sich auf biologischen Aortenklappenprothesen bei bis zu 15% der Patienten thrombotische Auflagerungen nachweisen. Meist sind diese asymptomatisch. Das Risiko für thromboembolische Komplikationen oder für eine akzelerierte Degeneration der Klappe ist aber erhöht.
Keypoints
-
Klappenthrombosen lassen sich nach TAVI in circa 15%, nach chirurgischem Aortenklappenersatz in circa 5% der Fälle nachweisen.
-
Die Ursachen sind verminderter Blutfluss (Stase) oder vermehrte Turbulenz im Neosinus rund um das Fremdmaterial (Perikard, Stent).
-
Thrombosen treten praktisch nie bei Patienten auf, die mit einem Vitamin-K-Antagonisten oder mit einem DOAK antikoaguliert sind.
-
Klappenthrombosen können sehr effektiv mit einem Vitamin-K-Antagonisten oder einem DOAK behandelt werden.
-
Studien zeigen, dass das Risiko für Hirnschläge oder raschere Degeneration der Klappe bei Patienten mit Klappenthrombose erhöht ist.
Diese Nachricht hat eingeschlagen wie eine Bombe: bis zu 40% Klappenthrombosen nach perkutanem Aortenklappenersatz (TAVI)! So stand es im Jahr 2015 im renommierten «New England Journal of Medicine».1 Ärzte, Ingenieure und Investoren waren verunsichert. «Was bedeutet das nun?» «Sind solche Klappen nicht sicher?» «Müssen nun wieder alle Patienten chirurgisch operiert werden?» «Oder müssen wir alle Patienten nach TAVI antikoagulieren?» Bevor wir diese Fragen beantworten, wollen wir noch einmal zurückschauen und sehen, wie alles angefangen hat, wie es zu dieser viel beachteten Publikation gekommen ist.
Im Rahmen einer FDA-Zulassungsstudie waren Computertomografien nach perkutanem Aortenklappenersatz (TAVI) durchgeführt worden. Dies mit der Absicht, die Integrität der Klappenstents zu untersuchen. Die Stents waren durchwegs intakt. Die Computertomografien zeigten aber Überraschendes: Es fiel nämlich auf, dass bei 40% der Patienten Kontrastmittelaussparungen entlang der Klappensegel sichtbar waren, verursacht durch thrombotische Auflagerungen auf den Segeln. In zwei zusätzlichen Registern waren solche Thrombosen zwar etwas seltener, traten aber immer noch bei 13% aller Patienten auf. In derselben Ausgabe des Journals publizierte die FDA ein Statement, in dem sie festhielt, dass TAVI zwar weiterhin sicher und effektiv sei, das Problem der Klappenthrombosen aber weiter untersucht werden müsse.2 Seither ist es Pflicht, bei allen FDA-Zulassungsstudien zumindest in einer Subgruppe der Patienten Computertomografien mit der Frage nach Klappenthrombosen durchzuführen. Während der letzten Jahre sind so weitere Studien zu Klappenthrombosen veröffentlicht worden. Über diese Erkenntnisse berichtet dieser Artikel.
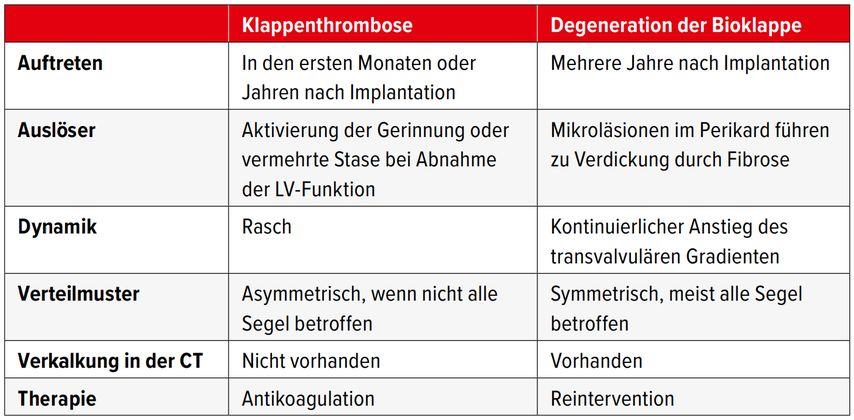
Definitionen und Differenzialdiagnose
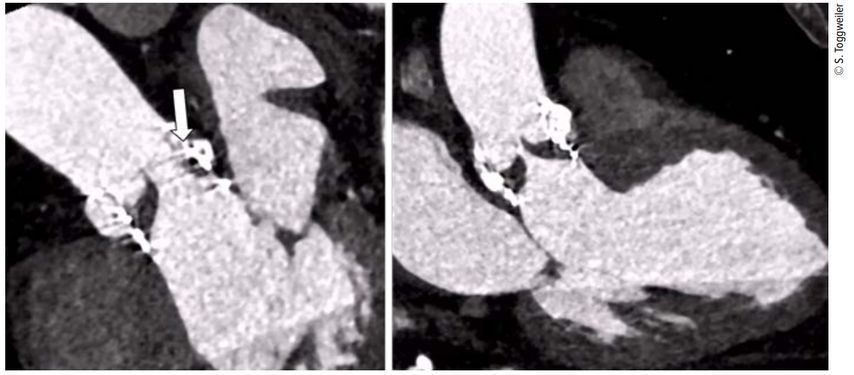
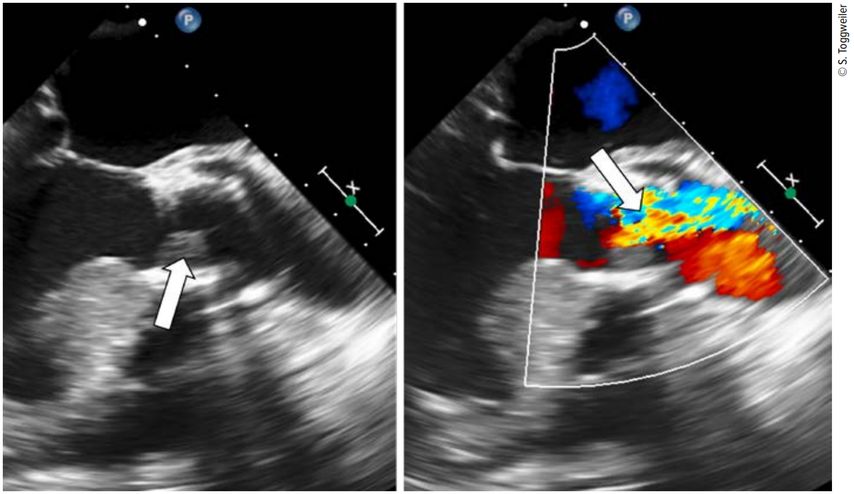
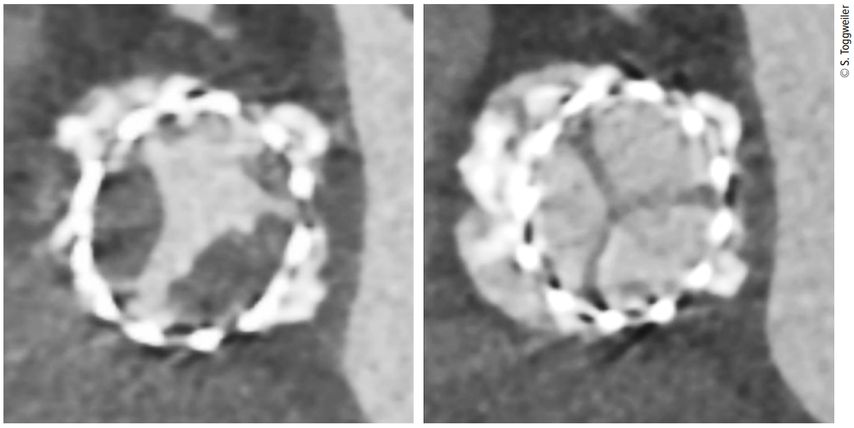
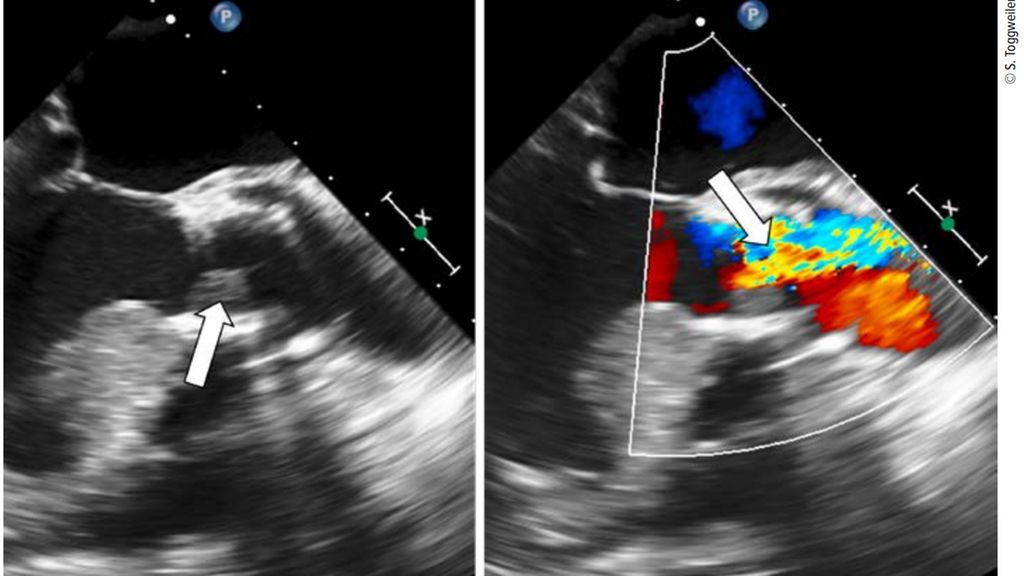
Die meisten Thrombosen sind asymptomatisch und werden als Zufallsbefunde diagnostiziert. Dies insbesondere dann, wenn nur ein Segel betroffen ist. Sind zwei oder sogar drei Segel betroffen, kommt es zu einem Anstieg des transvalvulären Gradienten, vermehrter Atemnot und Herzinsuffizienz. Aufgrund ihres Erscheinungsbilds in der CT werden die Thrombusauflagerungen als HALT («hypoattenuated leaflet thickening») bezeichnet. Bei eingeschränkter Beweglichkeit spricht man von RLM («reduced leaflet motion»). Bei Anstieg des transvalvulären Gradienten ist die Differenzialdiagnose natürlich die Degeneration der biologischen Klappe (Tab.1). Die beste Untersuchung, um die zwei Entitäten auseinanderzuhalten, ist die CT (Abb.1), aber auch eine transösophageale Echokardiografie kann helfen. Mit transthorakaler oder transösophagealer Echokardiografie sind thrombotische Auflagerungen meist nicht nachweisbar. Hingegen kann man bei kompletter Thrombosierung eines oder zweier Segel den fehlenden Fluss in einem Segment mittels Color-Doppler nachweisen (Abb.2).
Abb. 1: Klappenthrombose mit stark eingeschränkter Mobilität von zwei Segeln. Nur ein Klappensegel (Pfeil) öffnet während der Systole normal
Abb. 2: Klappenthrombose in der transösophagealen Echokardiografie. Die Verdickung des Segels ist deutlich zu erkennen (linkes Bild, Pfeil). Während der Systole öffnet nur ein Teil der Klappe, besonders deutlich mit Color-Doppler zu sehen (rechtes Bild, Pfeil)
Prävalenz und Ursache
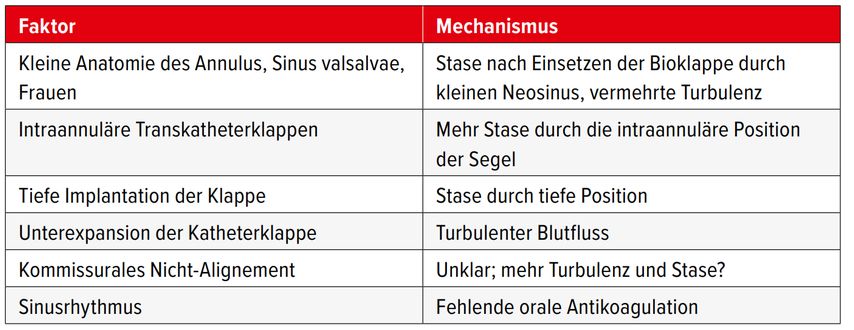
Verschiedene Studien konnten die Ergebnisse der initialen Publikation bestätigen. Je nach Typ der biologischen Aortenklappe können mittels CT 30 Tage nach Eingriff in circa 15% der Fälle Thrombosen nachgewiesen werden, ein Jahr nach Eingriff sogar in bis zu 30% der Fälle. Verschiedene Klappentypen sind unterschiedlich häufig betroffen. Thrombosen sind bei supraannulären Katheterklappen etwas seltener als bei intraannulären.3,4
Bereits im 19. Jahrhundert hat der Pathologe und Arzt Rudolf Virchow Faktoren beschrieben, die zur Thrombose prädisponieren: Endothelveränderungen bzw. hier eben Fremdmaterial, Veränderung der Strömung des Blutes (bei Klappen kommt es zu Stase im Neosinus und auch zu Turbulenz) sowie Veränderung der Gerinnbarkeit (Patienten mit Antikoagulation entwickeln praktisch nie Klappenthrombosen). Die wichtigsten Faktoren sind in Tabelle 2 zusammengefasst.
Relevanz von Klappenthrombosen
Studien und Metaanalysen zeigen, dass bei Vorliegen einer subklinischen Klappenthrombose sowohl das Risiko für thromboembolische Komplikationen als auch das Risiko für eine raschere Degeneration der Bioklappenprothese deutlich erhöht sind.8,9 So ist das Risiko für Schlaganfälle und TIA etwa doppelt so hoch. Bei der früheren Degeneration von Klappen scheint es so, dass eine Klappenthrombose das Risiko um einen Faktor 6 erhöht. Möglicherweise führt eine Klappenthrombose zu asymmetrischer und suboptimaler Belastung der Segel, was die rasche Klappendegeneration vorantreibt. Die Evidenz hierzu ist aber noch spärlich und wir werden in den nächsten Jahren sicher neue Erkenntnisse erhalten.
Therapie der Klappenthrombose
Die Therapie der Wahl ist die orale Antikoagulation. Diese kann entweder mit einem Vitamin-K-Antagonisten oder einem DOAK durchgeführt werden. Die thrombotischen Auflagerungen sind meist nach 6–8 Wochen verschwunden (Abb.3). Sofern die Antikoagulation gut toleriert wird, sollte sie weitergeführt werden, um Rezidive zu vermeiden. Studien hierzu fehlen aber. Bei hämodynamischer Instabilität kann eine Thrombolyse durchgeführt werden, gefolgt von therapeutischem Heparin oder niedrigmolekularem Heparin.
Abb. 3: Transkatheterklappe mit kompletter Thrombose von zwei Segeln (linkes Bild). Das rechte Bild zeigt die gleiche Klappe nach 4 Monaten Antikoagulation mit einem DOAK
Gerinnungshemmende Therapie zur Prävention einer Klappenthrombose
Die Studien zur Blutverdünnung nach Einsatz einer Katheterklappe lassen sich eigentlich einfach zusammenfassen: Weniger ist mehr. Die meist älteren Patientinnen und Patienten sind sehr anfällig für Blutungskomplikationen und sowohl antithrombotische als auch antikoagulatorische Medikamente sollten deshalb nur bei solider Indikation verabreicht werden. So ist zum Beispiel unter doppelter Thrombozytenaggregation das Risiko für Blutungen erhöht, ebenso unter oraler Antikoagulation oder DOAK, auch wenn diese in niedriger Dosierung gegeben werden. Zwar können Klappenthrombosen mit Antikoagulation verhindert werden, der Preis dafür sind aber übermässig viele Blutungskomplikationen.7 Nach TAVI und nach Einsatz biologischer Klappen werden deshalb 100mg Aspirin täglich empfohlen, bei Indikation für eine Antikoagulation (meist Vorhofflimmern) nur die Antikoagulation ohne gleichzeitige Plättchenhemmung. Wird gleichzeitig zur TAVI ein Stent implantiert, soll die doppelte Plättchenhemmung so kurz wie möglich verabreicht werden.
Mechanische Klappenprothesen
Moderne Doppelflügelprothesen aus Carbon haben eine praktisch unbegrenzte Lebensdauer. Die Geometrie dieser Klappen ist derart optimiert, dass nur minimale Turbulenz und Stase entstehen. Dennoch benötigen diese Klappen eine lebenslängliche Antikoagulation mit einem Vitamin-K-Antagonisten. Wird keine Blutverdünnung eingenommen, beträgt das 1-Jahres-Thromboserisiko bei mechanischen Aortenklappen circa 10%, bei Mitralklappen circa 20%, bei Trikuspidalklappen aber >90%. Das bedeutet, dass im Falle einer Blutung die Antikoagulation mit niedrigem Risiko vorübergehend gestoppt werden darf. Leider sind die DOAK für mechanische Klappen nicht zugelassen, und dies wird wohl auch so bleiben. Im Direktvergleich mit einem Vitamin-K-Antagonisten hat der direkte Thrombininhibitor Dabigatran zu mehr thrombotischen Ereignissen, aber auch zu mehr Blutungen geführt.10 Das Problem ist, dass die lokale Thrombinkonzentration auf diesen Klappen sehr hoch ist. Es wäre deshalb eine sehr hohe Dabigatran-Dosis notwendig, um die gleiche Wirkung wie mit einer Antikoagulation mit einer INR von 2,5 zu erreichen (circa 2x 620mg/d). Da ein Molekül Xa bis zu 1000 Thrombinmoleküle generieren kann, wären die Xa-Inhibitoren möglicherweise besser geeignet. Im Moment laufen aber keine Phase-III-Studien mit Xa-Inhibitoren und deshalb werden die Vitamin-K-Antagonisten die einzige Therapie bei Patienten mit mechanischen Klappenprothesen bleiben.
Literatur:
1 Makkar RR et al.: Possible subclinical leaflet thrombosis in bioprosthetic aortic valves. N Engl J Med 2015; 373: 2015-24 2 Laschinger JC et al.: Reduced leaflet motion in bioprosthetic aortic valves--the FDA perspective. N Engl J Med 2015; 373: 1996-8 3 Makkar RR et al.: Subclinical leaflet thrombosis in transcatheter and surgical bioprosthetic valves: PARTNER 3 cardiac computed tomography substudy. J Am Coll Cardiol 2020; 75: 3003-15 4 Blanke P et al.: Bioprosthetic aortic valve leaflet thickening in the Evolut Low Risk Sub-Study. J Am Coll Cardiol 2020; 75: 2430-42 5 Rashid HN et al.: Prosthesis geometrical predictors of leaflet thrombosis following transcatheter aortic valve replacement with intra-annular prostheses. Heart Lung Circ 2022; 31: 678-84 6 Trusty PM et al:. The role of flow stasis in transcatheter aortic valve leaflet thrombosis. J Thorac Cardiovasc Surg 2020 7 De Backer O et al.: Reduced leaflet motion after transcatheter aortic-valve replacement. N Engl J Med 2020; 382: 130-9 8 Makki N et al.: A meta-analysis of reduced leaflet motion for surgical and transcatheter aortic valves: relationship to cerebrovascular events and valve degeneration. Cardiovasc Revasc Med 2018; 19: 868-73 9 Hein M et al.: Long-term follow-up of hypoattenuated leaflet thickening after transcatheter aortic valve replacement. JACC Cardiovasc Interv 2022; 15: 1113-22 10 Eikelboom JW et al.: Dabigatran versus warfarin in patients with mechanical heart valves. N Engl J Med 2013; 369: 1206-14
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...