Medizinische Wearables in der Kardiologie
Autor:
Dr. med. Stephan Andreas Müller-Burri
Klinik für Kardiologie
Stadtspital Zürich, Triemli
Birmensdorferstrasse 497, 8063 Zürich
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Dank ihrer weiten Verbreitung bieten Wearables, kleine tragbare elektronische Geräte, mit denen der Anwender einfach und wiederholt medizinische Daten bestimmen kann, viele neue Möglichkeiten zur Prävention und Behandlung von Patienten mit Herz-Kreislauf-Krankheiten.
Keypoints
-
Wearables sind tragbare elektronische Geräte, die mithilfe von miniaturisierten Sensoren dem Anwender eine einfache, wiederholte Bestimmung verschiedener medizinischer Daten ermöglichen.
-
Die weite Verbreitung dieser Geräte in der Bevölkerung bietet neue Optionen zur Prävention und Behandlung von kardiovaskulären Krankheiten.
-
Die Aufzeichnung eines EKG-Streifens bei Beschwerden zur Symptom-Rhythmus-Korrelation gehört zu den zurzeit etablierten klinischen Anwendungen der Wearables.
-
Zusätzlich zum Nachweis des klinischen Nutzens dieser Geräte in wissenschaftlichen Studien müssen Regeln zum Persönlichkeits- und Datenschutz definiert werden.
Wearable electronic devices, kurz Wearables, sind kleine tragbare elektronische Geräte, die einen oder mehrere medizinische Parameter, zum Beispiel die Herzfrequenz, kontinuierlich oder repetitiv messen und die Ergebnisse dem Anwender mit oder ohne Interpretation durch einen Computer präsentieren. Anders als medizinische Geräte werden sie in der Regel unabhängig von Fachpersonen direkt an die Anwender verkauft. In den letzten Jahren hat die Verbreitung der Wearables in der Bevölkerung rasch zugenommen. So besassen 2014 erst 9% und 2018 schon 33% ein solches Gerät.1 Marktanalysen rechnen bis 2026 mit einem jährlichen Wachstum des Marktes um 10–20%.1,2 Parallel dazu hat sich in den letzten fünf Jahren die Anzahl an in Pubmed gelisteten Publikationen zum Thema Wearables auf gut 3500 im Jahre 2021 mehr als verdreifacht.3
Ziel dieses Artikels ist es, 1.) einen Einblick in die Technologie dieser Geräte zu geben, 2.) mögliche Anwendungen in der kardiovaskulären Prävention und Behandlung zu skizzieren und 3.)offene Fragen zum Einsatz und zur Bedeutung der Wearables für die zukünftige Entwicklung der Medizin zu diskutieren.
Wie funktionieren Wearables?
Voraussetzung für den mobilen Einsatz der Wearables war die Miniaturisierung der für die verschiedenen Messungen eingesetzten Sensoren. Diese arbeiten mit mikroelektromechanischen Systemen (MEMS), die einen Parameter messen und die Ergebnisse in digitale Daten umwandeln.4
Unter Anwendung des zweiten Newtonschen Gesetzes (F=m×a) messen Akzelerometer die durch eine Bewegung bedingte Auslenkung einer an Federn fixierten Masse. Die Auslenkung der Masse wird mithilfe von piezoelektrischen oder kapazitiven Sensoren quantifiziert und in elektronische Daten umgewandelt. Für die Anwendung in einem Schrittzähler können dreidimensionale Bewegungen mit einem elektronischen Bauteil, das nicht grösser als eine 50-Rp.-Münze ist, erfasst werden.
Zur Bestimmung einer Rotationsbewegung werden Gyroskope eingesetzt. Die Funktion des winkelstabilen Kreisels, der zur Navigation in der Schiff- und Luftfahrt eingesetzt wird, übernimmt eine oszillierende Masse, deren durch Rotationskräfte bedingte Auslenkung wie beim Akzelerometer von elektrischen Sensoren gemessen wird. Diese mikroelektronischen Bauteile ermöglichen es dem Anwender zum Beispiel, mithilfe eines Smartphones und der passenden Software die Sterne am Nachthimmel zu bestimmen.
Drucksensoren arbeiten mit einer feinen, beweglichen Membran, deren Auslenkung durch elektrische Elemente gemessen wird. Sie werden unter anderem zur Bestimmung von Höhenunterschieden oder in Blutdruckmanschetten verwendet.
Magnetfelder werden meist mit einem Hall-Sensor gemessen. Dieser misst den Spannungsunterschied, der an einem elektrischen Leiter unter dem Einfluss eines Magnetfelds entsteht. So ist es möglich, ein Wearable mit einem Kompass auszustatten.
Zur Quantifizierung von Bewegungen arbeiten Wearables zusätzlich mit GPS-(«global positioning system»)-Sensoren. Ein komplexes System aus Satelliten und fest installierten Positionsantennen auf der Erde bildet das Netzwerk, in dem der GPS-Sensor, wenn er Kontakt zu mindestens vier Satelliten herstellen kann, seine Position auf der Erde mit einer Genauigkeit von 5m bestimmen kann. Die Kombination von Bewegungs- und GPS-Daten ermöglicht es einem Wearable, unspezifische Erschütterungen und effektiv geleistete Schritte besser zu differenzieren.
Bei der Photoplethysmografie (PPG) wird mit einfachen Sensoren die Lichtabsorbtion im Gewebe gemessen. Da diese aufgrund der pulsatilen Durchblutung variiert, können so die Frequenz und die Regelmässigkeit des Pulses gemessen werden. Um die Batterielaufzeit der Wearables zu verbessern, wird die Herzfrequenz in Ruhe in Intervallen und nur beim Sport kontinuierlich gemessen. Eine Weiterentwicklung der PPG ist die Pulsoxymetrie. Da oxygeniertes und deoxygeniertes Hämoglobin unterschiedliche Lichtabsorbtionskurven haben, kann mit einem Sensor für rotes und einem für infrarotes Licht die Sauerstoffsättigung (SO2) im Blut bestimmt werden. Diese in der Klinik omnipräsente Messmethode steht den Anwendern in Form von einfachen Fingerclips oder integriert in einer Smartwatch auch im Alltag und beim Training zur Verfügung.
Während der erste von Willem Einthoven 1901 entwickelte Elektrokardiograf eine raumfüllende Maschine war und ein heutiges Praxis-EKG-Gerät noch immer die Grösse eines schweren Laptops hat, ist es möglich, den elektrischen Schaltkreis zur Aufzeichnung einer EKG-Ableitung auch in kleine tragbare Geräte, etwa ein Smartphone oder eine Smartwatch, zu integrieren. Der Anwender kann so situativ einen in der Regel 30sec langen EKG-Streifen aufzeichnen und damit zusätzlich zur PPG wichtige Informationen zum Rhythmus erfassen.
Die selbstständige Blutdruckmessung mit automatischen Geräten mit einer Ober- oder Unterarm-Manschette nach dem Prinzip von Riva Rocci gehört heute zum Standardmanagement von Patientinnen und Patienten mit arterieller Hypertonie und kardiovaskulären Krankheiten. Durch die Integration der Manschette in das Armband kann eine solche Messung auch mit einer Smartwatch durchgeführt werden. Andere Messverfahren, die ohne Manschette nicht invasiv eine kontinuierliche Blutdruckmessung ermöglichen, sind aufgrund methodischer und technischer Schwierigkeiten noch nicht bereit für den klinischen Einsatz.5
Die Bioimpedanz bestimmt den elektrischen Widerstand eines Gewebes oder Körperabschnitts. Da der transthorakale Widerstand mit zunehmender intrathorakaler Flüssigkeit abnimmt, kann die Bioimpedanzmessung zur Abschätzung der kardialen Kompensation verwendet werden. Diese Messung kann mithilfe einer tragbaren, mit Elektroden ausgestatteten Weste, einer speziell ausgestatteten Smartwatch oder von einem Schrittmacher oder ICD, die den Widerstand zwischen der Batterie und der im Herz implantierten Elektrode bestimmen, durchgeführt werden.6
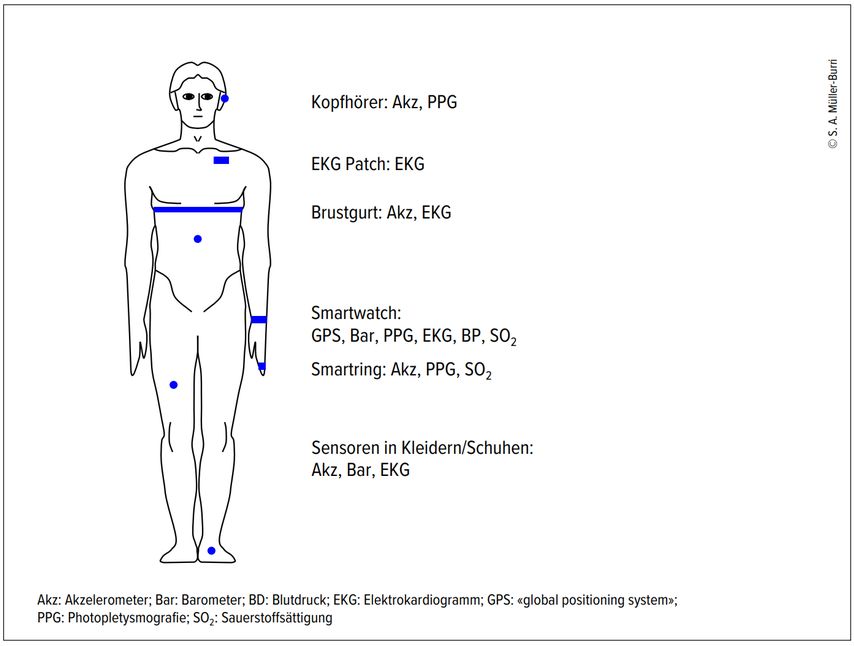
Die Messgenauigkeit und Datenqualität der verschiedenen MEMS werden stark beeinflusst durch den Ort, an dem sie mitgeführt werden, und unspezifische Faktoren wie Erschütterungen, Temperatur und Kleidung (Abb.). Wie im klinischen Alltag spielt auch hier die Unterscheidung von effektiven Messwerten und Artefakten eine entscheidende Rolle. Die von den MEMS erhobenen Rohdaten werden durch geräteeigene und netzwerkbasierte Algorithmen, die oft mit sogenannter künstlicher Intelligenz arbeiten, aufbereitet, bevor sie dem Anwender präsentiert werden. Dadurch wird die Vergleichbarkeit der Daten zwischen verschiedenen Wearables erschwert.4,7
Abb: Verschiedene Wearables mit ihrer Platzierung am Körper und möglichen Sensoren (adaptiert nach Bayoumy et al.)4
Welchen Stellenwert haben Wearables in der kardiovaskulären Medizin?
Die breite Verfügbarkeit der Wearables und der damit erhobenen Daten eröffnet der kardiovaskulären Medizin neue Möglichkeiten in den Bereichen Risikostratifizierung, Prävention und Behandlung von Patienten mit Herzrhythmusstörungen und Herzinsuffizienz.
Die körperliche Aktivität, wie sie von Wearables gemessen wird, ist dosisabhängig mit einem längeren Überleben assoziiert. Daraus leitet sich das allgemein empfohlene Tagesziel von 10000 Schritten ab.4 In einem Kollektiv von 16741 Frauen mit einem mittleren Alter von 72 Jahren aus der Women’s Health Study, die während 7 Tagen mit einem Akzelerometer untersucht wurden, zeigte sich, dass bereits ab 7500 Schritten pro Tag keine weitere Verminderung der Mortalität mehr erwartet werden kann.8
Die Quantifizierung der körperlichen Aktivität kann auch zur Unterstützung der Anwender bei der Etablierung eines gesünderen Lebensstils mit mehr Bewegung eingesetzt werden. Über ein Wearable und die zugehörige Software bekommt der Anwender regelmässige Rückmeldungen zum Soll-Ist-Vergleich, werden die Zielgrössen den individuellen Fortschritten angepasst, können Nutzer in einer Art Wettkampf gegeneinander antreten oder es werden Belohnungen zum Beispiel in Form von finanziellen Spenden an eine Wohltätigkeitsorganisation oder Direktzahlungen an den Anwender verteilt.4 In der in Singapur mit 800 erwerbstätigen Probanden durchgeführten TRIPPA-Studie zeigte sich, dass nur Direktzahlungen die Tragzeit des Wearables und die geleistete Schrittzahl relevant verbesserten.9 Dieser positive Effekt ging nach Abschluss der sechsmonatigen Interventionszeit sofort verloren und führte auch nicht zu einer Verbesserung von Gewicht, Blutdruck oder Lebensqualität.
Eine niedrige Herzfrequenzvariabilität10 und ein hoher Ruhepuls11 sind mit einer erhöhten Mortalität assoziiert. Die repetitive engmaschige Bestimmung der Herzfrequenz über eine lange Beobachtungszeit in grossen Kollektiven, wie sie durch Wearables mithilfe der PPG möglich ist, könnte die Grundlagen für neue kardiovaskuläre Risikoscores liefern.
Für die Detektion von paroxysmalen Rhythmusstörungen bieten Wearables anwenderfreundliche und klinisch nützliche Zusatzoptionen, die die limitierten Möglichkeiten des herkömmlichen ambulanten EKG-Monitorings, zum Beispiel mittels Holter-EKG, ergänzen. Während die automatische Erkennung von Tachykardien mittels PPG vor allem für kurze Episoden <60sec noch ungenügend ist,12 liefern im Anfall vom Patienten mithilfe von Wearables aufgezeichnete EKG-Streifen klinisch nützliche Daten zur Symptom-Rhythmus-Korrelation.
Über eine quantitative Analyse der mittels PPG monitorisierten Pulsirregularität wird versucht, den Anwender beim Auftreten von Vorhofflimmern frühzeitig einer medizinischen Behandlung zuzuführen.4 In der Apple Heart Study lag der positiv prädiktive Wert des Algorithmus in diesem grossen (knapp 420000 Personen umfassenden) und jungen (im Mittel 41 Jahre alten) Kollektiv mit niedrigem kardiovaskulärem Risiko bei 84%.13 Bei Patienten mit im EKG dokumentiertem Vorhofflimmern erreichen PPG-basierte Wearables eine Sensitivität und Spezifität von über 90%.1 Ob durch die Früherkennung von Vorhofflimmern die Antikoagulation auf einen anfallsbasierten Einsatz reduziert werden kann, wird zurzeit in klinischen Studien untersucht.4
Grosse Hoffnungen werden auf den Einsatz der Wearables in der Betreuung von Patienten mit Herzinsuffizienz gesetzt. Bereits heute werden diese Patienten zur engmaschigen Überwachung einer Reihe klinischer Parameter, wie Gewichtsverlauf, Blutdruck, Puls, Ödeme, und zur Anpassung der diuretischen Therapie angeleitet. Zusätzliche Geräte und komplexe Algorithmen sollen es den Patienten und dem Behandlungsteam ermöglichen, eine sich abzeichnende Dekompensation frühzeitig zu erkennen und so im ambulanten Rahmen vermeiden oder behandeln zu können.4 Allerdings konnte bis jetzt noch für keinen Algorithmus ein klinischer Nutzen nachgewiesen werden.14–16
Welche Fragen müssen für den Einsatz von Wearables in der klinischen Routine geklärt werden?
Anders als medizintechnische Geräte werden die für den nicht medizinischen Anwender konzipierten Wearables viel weniger durch strenge Vorschriften der Gesundheitsbehörden kontrolliert. Die Genauigkeit der Rohdaten und der mithilfe künstlicher Intelligenz arbeitenden Algorithmen ist deshalb schwierig zu messen und kann von Gerät zu Gerät stark variieren. Die rasche technische Entwicklung der Wearables erschwerte die Durchführung klinischer Langzeitstudien zu Fragen der Risikostratifizierung und Prävention. Die weite Verbreitung dieser Geräte führt auch bei hoher diagnostischer Genauigkeit zu einer numerischen Zunahme der falsch positiven und falsch negativen Ergebnisse mit den damit assoziierten Zusatzkosten für unnötige Weiterabklärungen und Behandlungen. Dies umso mehr, als dass zurzeit vor allem jüngere Bevölkerungsgruppen mit niedrigem Risiko diese Geräte einsetzen.
Die Erhebung und Verarbeitung persönlicher Gesundheitsdaten stellen hohe Anforderungen an den Datenschutz. Gleichzeitig sind der Austausch und die wissenschaftliche Analyse dieser Daten eine Grundvoraussetzung für die Entwicklung klinisch nützlicher Algorithmen.
Schliesslich müssen auch ethische Fragen, nicht nur zur Verfügbarkeit der Wearables, sondern vor allem auch zu Belohnungen und Bestrafungen für das Tragen der Geräte und das Umsetzen eines empfohlenen gesunden Lebensstils diskutiert werden. Hier ist, auch aufgrund der unsicheren Qualität der Rohdaten und ihrer Auswertung sowie der bislang fehlenden klinischen Studien zum Nutzen der Wearables, äusserst grosse Zurückhaltung geboten.
Wie werden Wearables am Stadtspital Zürich in der Kardiologie Triemli eingesetzt?
Zurzeit werden Wearables auf der Kardiologie am Triemli vor allem zur Symptom-Rhythmus-Korrelation mithilfe von EKG-Aufzeichnungen eingesetzt. Die Suche nach Vorhofflimmern erfolgt mit den herkömmlichen Geräten: Holter-EKG, externe oder implantierbare Loop-Recorder. Für PPG-basierte Wearables und Detektionsalgorithmen fehlen zurzeit die klinischen Interventionsstudien, die die Vergleichbarkeit mit den bisherigen Methoden belegen. Mangels klinisch dokumentierter Alternativen erfolgt das Selbstmonitoring der Patienten mit Herzinsuffizienz nur durch die einfache Bestimmung der Vitalparamenter, und auch in der Prävention werden Wearable-basierte Daten nur auf Wunsch des Patienten kommentiert.
Literatur:
1 Dagher L et al.: Wearables in cardiology: Here to stay.Heart Rhythm 2020; 17: 889-95 2 Ometov A et al.: . A survey on wearable technology: history, state-of-the-art and current challenges. Computer Networks 2021; 193: 108074 3 https://pubmed.ncbi.nlm.nih.gov/ 4 Bayoumy K et al.: Smart wearable devices in cardiovascular care: where we are and how to move forward. Nat Rev Cardiol 2021; 18: 581-99 5 Pandit JA et al.: Cuffless blood pressure monitoring: promises and challenges. Clin J Am Soc Nephrol 2020; 15: 1531-8 6 Jung MH et al.: Wrist-wearable bioelectrical impedance analyzer with miniature electrodes for daily obesity management. Sci Rep 2021; 11: 1238 7 Leclerque C et al.: Wearables, telemedicine, and artificial intelligence in arrhythmias and heart failure: Proceedings of the European Society of Cardiology: Cardiovascular Round Table. Europace 2022 [epub ahead of print] 8Lee I-M et al.: Association of step volume and intensity with all-cause mortality in older women. JAMA Intern Med 2019; 179: 1105-12 9 Finkelstein EA et al.: Effectiveness of activity trackers with and without incentives to increase physical activity (TRIPPA): a randomised controlled trial. Lancet Diabetes Endocrinol 2016; 4: 983-95 10 Tiwari R et al.: Analysis of heart rate variability and implication of different factors on heart rate variability. Curr Cardiol Rev 2021; 17: e160721189770 11 Jensen MT et al.: Elevated resting heart rate, physical fitness and all-cause mortality: a 16-year follow-up in the Copenhagen Male Study. Heart 2013; 99: 882-7 12 Sequeira N et al.: Common wearable devices demonstrate variable accuracy in measuring heart rate during supraventricular tachycardia. Heart Rhythm 2020; 17: 854-9 13 Perrez MV et al.; Apple Heart Study Investigators: Large-scale assessment of a smartwatch to identify atrial fibrillation. N Engl J Med 2019; 381: 1909-17 14 DeVore AD et al.: The future of wearables in heart failure patients. JACC Heart Fail 2019; 7: 922-32 15Kennel PJ et al.: Remote cardiac monitoring in patients with heart failure: a review. JAMA Cardiol 2022; 7: 556-64 16 Asch DA et al.: Remote monitoring and behavioral economics in managing heart failure in patients discharged from the hospital: a randomized clinical trial. JAMA Intern Med 2022; 182: 643-9
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...