LDL-Senkung noch ausbaufähig – besonders bei den Frauen
Bericht:
Dr. med. Christine Adderson-Kisser, MPH
Medizinjournalistin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Zum Auftakt des ersten Lipidologie-Kurses in der Schweiz gab Prof. Dr. med. Arnold von Eckardstein vom Institut für Klinische Chemie des Universitätsspitals Zürich basierend auf dem Global-Burden-of-Cardiovascular-Disease-Bericht 2022 der WHO und den Schweizer Statistiken für 2022 einen epidemiologischen Einblick in die Belastung durch kardiovaskuläre Krankheiten.1,2 Neben den mit diesen Erkrankungen assoziierten Risikofaktoren zeigte er auch die immer noch bestehenden Limitationen bei deren Management auf.
Im Verlauf der letzten 30 Jahre gab es einen deutlichen Trend hin zur Abnahme der Belastung und Mortalität durch kardiovaskuläre Erkrankungen (CVD).1 «Allerdings nur in Bezug auf die altersadjustierten Raten, nicht auf die absoluten Zahlen. Denn die Bevölkerung wird zunehmend älter», erklärte von Eckardstein. Auch in der Schweiz zeige sich eine seit dem Jahr 2000 abnehmende CV bedingte Mortalität bei Männern wie Frauen– bei gleichzeitig ansteigender Hospitalisierungsrate aufgrund von CVD bei immer älter werdenden Patientinnen und Patienten.2
Prävalenz und Mortalität kardiovaskulärer Erkrankungen in der Schweiz und weltweit
Auch wenn die Rate an Herz-Kreislauf-Erkrankungen und die Herzinfarkt-Sterblichkeit weltweit und in der Schweiz im Besonderen massiv sanken, stellen CVD global mit über 18 Millionen Todesfällen immer noch die führende Todesursache dar.3 Laut von Eckardstein führte unter den CVDs die ischämische Herzerkrankung mit 9 Millionen Todesfällen, gefolgt vom Schlaganfall mit 6,5 Millionen. Die Raten der CV bedingten Mortalität seien weltweit allerdings sehr ungleich verteilt. Die höchste Sterblichkeit mit bis zu 715/100000 Personen findet sich im Osten Europas, in Russland, China, dem mittleren Osten und vielen Ländern Afrikas. In Europa liegen die Raten deutlich niedriger, mit einem erkennbaren Gradienten und der niedrigsten Sterblichkeit in der Schweiz, Frankreich, Spanien, Norditalien und Norwegen (57/100000).
Betrachtet man die CV bedingte Mortalität in den einzelnen Altersgruppen und aufgeteilt nach Geschlecht, zeigt sich ein Anstieg der Raten erst bei Hochbetagten, und zwar bei den Männern früher als bei den Frauen, mit einem Angleich der Raten erst im hohen Alter.2 Im Vergleich zu Daten von 1990 allerdings mit einem Trend zuungunsten der Frauen, so der Experte.
«Betrachtet man nun nicht die Sterblichkeit, sondern die Lebensqualität, insbesondere die Lebenszeit, die man mit Einschränkungen durch kardiovaskuläre Erkrankungen verbringt – auch «disability-adjusted life years», DALYs, genannt –, zeigt sich, dass die ischämische Herzerkrankung und der ischämische Schlaganfall am meisten zu Einschränkungen in dieser Patientengruppe beitragen», erläuterte von Eckardstein. «Aber auch hier herrscht ein deutlicher Gradient innerhalb Europas, der von etwa 3000 DALYs pro 100000 Personen in Zypern und Deutschland bis etwa 1600 in der Schweiz reicht.» Auch aufgeteilt nach einzelnen CV Erkrankungen zeigt sich: Westeuropa steht im globalen Vergleich überall mit am besten da– mit Ausnahme der peripheren arteriellen Verschlusskrankheit, die auch in Westeuropa immer noch ein Problem darstellt.
Welche Risikofaktoren sind mit kardiovaskulärer Krankheitsbelastung assoziiert?
Laut von Eckardstein existieren verschiedene Parameter, die eine Assoziation zur CV bedingten Mortalität zeigen und deren Verbesserung die positiven Effekte auf die kardiovaskuläre Sterblichkeit erklären können. «Die meisten Faktoren mit ungünstigen Auswirkungen sehen wir in Nordafrika und Russland, aber auch in einigen osteuropäischen und asiatischen Ländern. Westeuropa und sogar die USA schneiden mit am besten ab», erklärte von Eckardstein. «Bei den Umweltfaktoren hat sicherlich immer noch die Luftverschmutzung das meiste Gewicht. Erstaunlich ist aber, dass sich niedrige Temperaturen anscheinend negativer auf die CVD-Rate auswirken als hohe.» Bei den metabolischen, beeinflussbaren Risikofaktoren führe weiterhin ein erhöhter systolischer Blutdruck, gefolgt von hohen LDL-Cholesterin-Werten und einem hohen BMI– erst dann komme der Diabetes. Unter den Lebensstilfaktoren haben Ernährungsfaktoren das größte Gewicht, ebenso schlägt das Rauchen zu Buche. «Interessant ist, dass wir in Osteuropa und Russland, aber auch in Nordafrika und den arabischen Ländern, in China und Indien nicht nur eine höhere Prävalenz von Risikofaktoren sehen, sondern dass deren Effekte auch stärker ausgeprägt sind als bei uns», berichtete von Eckardstein.4 Das mache eine unterschiedliche Risikoabschätzung je nach Land notwendig.
Einer der Risikofaktoren mit starker Assoziation zur kardiovaskulären Sterblichkeit ist in allen Ländern ein erhöhtes LDL-Cholesterin.3 Während aber in Ländern mit hohem Einkommen die Non-HDL-Cholesterin-Werte seit 40 Jahren konstant sinken – bei beiden Geschlechtern und über alle Altersklassen hinweg –, zeigt sich in Ländern mit niedrigem Einkommen dagegen eher ein Trend hin zu höheren Werten.3
«Betrachtet man einmal die Entwicklung der verlorenen Lebensjahre (YLLS) durch CVDs pro 100000 Personen in Bezug auf den Einfluss der einzelnen Risikofaktoren, wird deutlich, dass die Kontrolle von Blutdruck und LDL-Cholesterin den Faktor darstellt, der am meisten zum Trend der sinkenden CVD-Mortalität der letzten 30 Jahre beigetragen hat», so von Eckardstein.1
Hohes LDL-Cholesterin erkannt, Gefahr gebannt? Keineswegs!
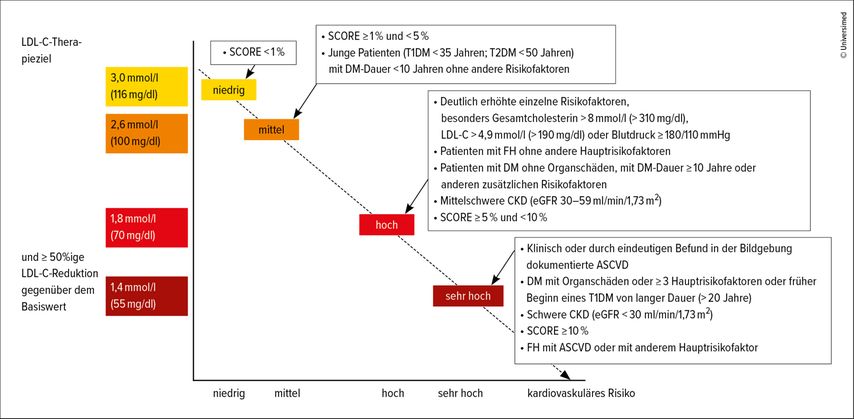
«Die Zielwerte bei der Behandlung erhöhter LDL-Cholesterin-Spiegel sind in Abhängigkeit vom individuellen Risiko zu definieren», erläuterte von Eckardstein anhand der in Abbildung 1 dargestellten Empfehlungen der ESC-Leitlinien von 2019.5 Dabei ist das Mindestziel ein Wert von <3,0mmol/l. «Bedenkt man, dass in der Schweiz alleine 70% der erwachsenen Bevölkerung über diesem Wert liegen –im Median bei etwa 3,4mmol/l–, ist dieses Mindestziel in Bezug auf die Gesamtbevölkerung schon mal nicht erreicht.» In den jüngeren Altersgruppen liegen die LDL-Werte noch deutlich niedriger (20-Jährige: etwa 2,5mmol/l, Neugeborene: etwa 1,0mmol/l), um dann mit zunehmendem Alter sukzessive anzusteigen. Die genauen Gründe dafür sind bislang nicht bekannt. «Ob es das Resultat der Summe aller Ernährungsfehler im Laufe eines Lebens ist, ob die starke Verarbeitung unserer Nahrung eine Rolle spielt oder ob epigenetische Faktoren ursächlich sind, ist bislang nicht geklärt», teilte Eckardstein mögliche Theorien mit. «Klar ist jedenfalls: Durch reine Ernährungsumstellung erreicht man als Erwachsener um die 50 Jahre keinesfalls die Werte, die man mit 20 hatte.» Hierfür muss medikamentös nachgeholfen werden.
Abb. 1: Therapieziele für LDL-Cholesterin-Senkung in Abhängigkeit vom kardiovaskulären Risiko (modifiziert nach Mach F et al. 2019)5
Doch wie viele Menschen mit hohem bis sehr hohem CV Risiko nehmen eigentlich lipidsenkende Medikamente ein? Im Ländervergleich erhalten in der Schweiz 51% eine Mono- und 30% eine Kombinationstherapie. Spitzenreiter mit bis zu 75% unter Monotherapie sind Finnland, Irland und das United Kingdom.7 In anderen Ländern herrscht zum Teil eine deutliche Unterversorgung Therapiebedürftiger.
Die Tatsache, behandelt zu werden, heisst allerdings noch lange nicht, dass das gesetzte Ziel auch erreicht wird. Denn betrachtet man die in den Leitlinien geforderten Therapiezielwerte von 1,8mmol/l (hohes Risiko) und 1,4mmol/l (sehr hohes Risiko) und die Erfolgsraten der lipidsenkenden Therapien, sieht man sehr eingeschränkte Erfolge: Nur 39% aller Behandelten erreichten den Zielwert von 1,4mmol/l– unter Hinzunahme von PCSK9-Inhibitoren konnte die Rate auf gerade einmal 67% angehoben werden.6 Auch in einer neueren Studie aus Europa, in der das Erreichen der LDL-Werte stratifiziert nach CV Risiko, ASCVD-Status und Art der lipidsenkenden Therapie (Mono- versus Kombinationstherapie) beurteilt wurde, lagen die Erfolgsraten im Mittel nur bei 20% (Range: 18–32%).7 Ebenso im Datensatz von über 100000 Patientinnen und Patienten aus 540 Hausarztpraxen in der Schweiz von 2020.8
Eine weitere Untersuchung in 650 Hausarztpraxen in der Schweiz mit Daten von 8060 Patientinnen und Patienten aus den Jahren 2016 bis 2019 ergab eine leitliniengerechte Statinbehandlung bei 63%– untertherapiert waren knapp 36%, übertherapiert 1%. «Ein Faktor, der hierzu beiträgt, ist sicherlich die Patientenadhärenz. Sie liegt 2 bis 3 Jahre nach Beginn einer Statintherapie bei nur noch etwa 50%», kommentierte der Experte. Aber es konnten in dieser Untersuchung auch noch andere interessante Parameter gefunden werden, die Einfluss auf den Behandlungserfolg haben: Die Wahrscheinlichkeit, nicht ausreichend therapiert zu werden, war auf Patientenseite für Frauen höher als für Männer und für jüngere Menschen höher als für ältere.
Auf Ärzteseite waren dagegen weibliches Geschlecht und jüngeres Lebensalter der Behandelnden eher Garanten für einen guten Therapieerfolg.9 Diese Geschlechtsdifferenz in der Versorgung wurde auch in der Auswertung von Daten des Registers EUROASPIRE V der European Society of Cardiology gesehen: Auch hier erreichten in Deutschland, wie auch in anderen Ländern, weniger Frauen als Männer die Ziel-LDL-Werte (22,1% vs. 31,4%; p<0,001).10 In Bezug auf die Blutdruckkontrolle konnte ein derartiger Gender-Effekt nicht festgestellt werden, in Bezug auf Rauchverhalten oder Adipositas war er in Abhängigkeit von den Einkommensverhältnissen des jeweiligen Landes nachweisbar.
Sind Frauen wirklich schlechter versorgt als Männer?
Der Gender-Bias in der Statinversorgung zeigte sich auch in Krankenhausdaten von 71358 Patientinnen und Patienten (49% weiblich) zur Verordnungshäufigkeit von Statinen nach Herzinfarkt, die bei den Männern unabhängig von der Intensität der Statintherapie durchweg besser ausfiel.11 Dabei konnte bereits von Peters et al. gezeigt werden, dass der Geschlechtervorteil von Frauen, die ohne vorangegangenen Herzinfarkt noch ein deutlich geringeres CV Risiko und eine niedrigere Gesamtmortalität aufweisen als Männer, nach erfolgtem Herzinfarkt deutlich schwindet.12 «Insofern ein Grund, auch die Frauen nach Myokardinfarkt ausreichend gut zu behandeln», betonte von Eckardstein.
Auch in anderen Punkten stehen die Frauen bei der Statinbehandlung schlechter da: Typ-2-Diabetikerinnen haben schlechtere Chancen, ihren LDL-Wert zu senken, als männliche Diabetiker, wie Daten aus den USA, den Niederlanden und aus Australien bestätigten– während die Behandlung erhöhter Blutdruckwerte auch hier keine Geschlechterunterschiede aufwies.13–15 Und selbst bei der Therapie der familiären Hypercholesterinämie, also der reinen Fettstoffwechselstörungen, zeigte sich, dass Frauen weniger intensiv behandelt werden als Männer, unabhängig vom ASCVD-Status.16 «Dabei wissen wir inzwischen, dass bei Frauen eine Zunahme des LDL-Cholesterins das Risiko für Herzinfarkt und kardiovaskulären Tod im Vergleich zu Männern um ein Vielfaches erhöht», erläuterte von Eckardstein anhand von Daten einer Untersuchung aus Kopenhagen: Während die Risk-Ratio für kardiovaskulären Tod bei einem Anstieg des LDL-Cholesterins um 1mmol/l bei Frauen signifikant auf das 5-Fache anstieg (RR5,3), tat sie dies bei Männern praktisch gar nicht (RR0,94).17 Ähnlich sah es beim Herzinfarkt-Risiko aus (Frauen: RR 2,82; Männer RR 1,53). «Das führt zur Überlegung, dass für Frauen der Einfluss der LDL-Senkung auf die Herzinfarktrate möglicherweise sogar noch wichtiger ist als für Männer», so das Resümee. «Die Zurückhaltung in der Statintherapie bei Frauen ist quasi nicht mehr zu rechtfertigen.»
Und im Alter?
Während die aktuelle Datenlage klar zeige, dass über 75-Jährige in der Sekundärprävention, also nach einem Herzinfarkt, genauso von einer Statintherapie profitierten wie jüngere Menschen, sei die Situation in der Primärprävention umstritten und die derzeitige Evidenz spreche eher gegen den Benefit einer Statintherapie beim asymptomatischen älteren Menschen. «Am besten sind hier eine gute Aufklärung und die Entscheidungsfindung gemeinsam mit den Betroffenen», schloss von Eckardstein.
Quelle:
Vortrag «Epidemiologie: Prävalenzen, Risikogruppen, Assoziationen» von Prof. Dr. med. Arnold von Eckardstein, 1. AGLA-Kurs Klinische Lipidologie, 18. und 19. Januar 2024, Zürich
Literatur:
1 Mensah GA et al.: Global burden of cardiovascular diseases and risks, 1990-2022. J Am Coll Cardiol 2023; 82: 2350-473 2 Bundesamt für Statistik [Internet]. Bern: Bundeskanzlei; c2020 [Abruf Januar 2024]. Todesursachenstatistik (CoD). Verfügbar unter: https://www.bfs.admin.ch/bfs/de/home/statistiken/gesundheit/gesundheitszustand/sterblichkeittodesursachen.html 3 Pirillo A et al.: The burden of hypercholesterolemia and ischemic heart disease in an ageing world. Pharmacol Res 2023; 193: 106814 4 Pirillo A et al.: Global epidemiology of dyslipidaemias. Nat Rev Cardiol 2021; 18: 689-700 5 Mach F et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111-88 6 Ray KK et al.: EU-wide cross-sectional observational study of lipid-modifying therapy use in secondary and primary care: the DA VINCI study. Eur J Prev Cardiol 2021; 28: 1279-89 7 Ray KK et al.: Treatment gaps in the implementation of LDL cholesterol control among high- and very high-risk patients in Europe between 2020 and 2021: the multinational observational SANTORINI study. Lancet Reg Health Eur 2023; 29: 100624 8 Meier R et al.: The impact of the 2019 European Guideline for Cardiovascular Risk Management: a cross-sectional study in general practice. J Clin Med 2020; 9: 2140 9 Rachamin Y et al.: Guideline concordance of statin treatment decisions: a retrospective cohort study. J Clin Med 2020; 9: 3719 10 Vynckier P et al.: Gender gap in risk factor control of coronary patients far from closing: results from the European Society of Cardiology EUROASPIRE V registry. Eur J Prev Cardiol 2022; 29: 344-51 11 Peters SAE et al.: Sex differences in high-intensity statin use following myocardial infarction in the United States. J Am Coll Cardiol 2018; 71: 1729-37 12 Peters SAE et al.: Sex differences in incident and recurrent coronary events and all-cause mortality. J Am Coll Cardiol 2020; 76: 1751-60 13 Weeda ER et al.: Joint effect of race/ethnicity or location of residence and sex on low density lipoprotein-cholesterol among veterans with type 2 diabetes: a 10-year retrospective cohort study. BMC Cardiovasc Disord 2020; 20: 449 14 De Jong M et al.: Sex differences in cardiometabolic risk factors, pharmacological treatment and risk factor control in type 2 diabetes: findings from the Dutch Diabetes Pearl cohort. BMJ Open Diab Res Care 2020; 8: e001365 15 Lee CMY et al.: Sex disparities in the management of coronary heart disease in general practices in Australia. Heart 2019; 105: 1898-904 16 Balla S et al.: Women living with familial hypercholesterolemia: challenges and considerations surrounding their care. Curr Atherosclerol Rep 2020; 22: 60 17 Amrock SM et al.: Health disparities among adult patients with a phenotypic diagnosis of familial hypercholesterolemia in the CASCADE-FH™ patient registry. Atherosclerosis 2017; 267: 19-26
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...