Hyperkaliämie: vom akuten Management zur chronischen Herausforderung
Autoren:
Dr. Martin Schiemann
Dr. Simon Schamilow
5. Medizinische Abteilung mit Kardiologie
Klinik Favoriten
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Hyperkaliämie ist häufig, aber wann wird ein erhöhter Kaliumspiegel zur akuten Bedrohung? Wie zuverlässig sind EKG-Veränderungen, und welche Therapie ist in welcher Situation entscheidend? Zudem stellt sich die Frage, wie sich Rezidive vermeiden lassen, ohne prognoseverbessernde Therapien abbrechen zu müssen.
Keypoints
-
Schwere Hyperkaliämien sind lebensbedrohlich und erfordern eine sofortige Therapie und EKG-Monitoring – unabhängig von der Ursache.
-
Das Risiko für Hyperkaliämie steigt progressiv mit sinkender eGFR – insbesondere bei CKD, Herzinsuffizienz und Diabetes sowie unter RAASi-Kombinationstherapien.
-
Moderne Kaliumbinder ermöglichen die Fortführung und Titration prognoseverbessernder Therapien (v.a. RAASi bzw. jene der Klasse-IA-Medikation bei Herzinsuffizienz) und sind zentral zur Prävention rezidivierender Hyperkaliämien.
Im internistischen Alltag sind Hyperkaliämien häufige Elektrolytstörungen und können lebensbedrohlich sein. Fundiertes Wissen über Pathophysiologie, Diagnostik und Therapie ist essenziell, um den Kaliumspiegel rasch zu senken und maligne Herzrhythmusstörungen zu vermeiden bzw. zu behandeln. Langfristig steht die Prävention rezidivierender Hyperkaliämien zur Aufrechterhaltung der Herzinsuffizienztherapie im Vordergrund.
Definition und Klassifikation
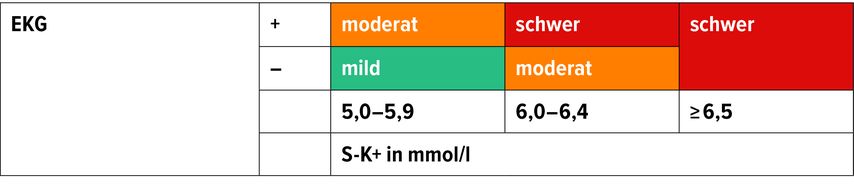
Als oberer Referenzwert für die Kaliumkonzentration wird in den meisten Laboren ein Wert von 5,0mmol/l angegeben. Die Einteilung der Hyperkaliämie erfolgt sowohl auf Basis der Serumkonzentration als auch anhand von EKG-Manifestationen (Abb. 1). Abhängig vom Ausmaß der Hyperkaliämie finden sich oft hohe, spitze (zeltförmige) T-Wellen, eine verlängerte PQ-Zeit, abgeflachte bis hin zu fehlenden P-Wellen, verbreiterte QRS-Komplexe, sinusförmige Wellen, Bradykardie und Arrhythmien bis hin zu pulsloser elektrischer Aktivität (PEA) und Herzstillstand. Einschränkend ist anzumerken, dass die EKG-Veränderungen unspezifisch sein können, nicht immer mit dem Schweregrad der Hyperkaliämie korrelieren und auch vollständig fehlen können.1,2
Pathophysiologie
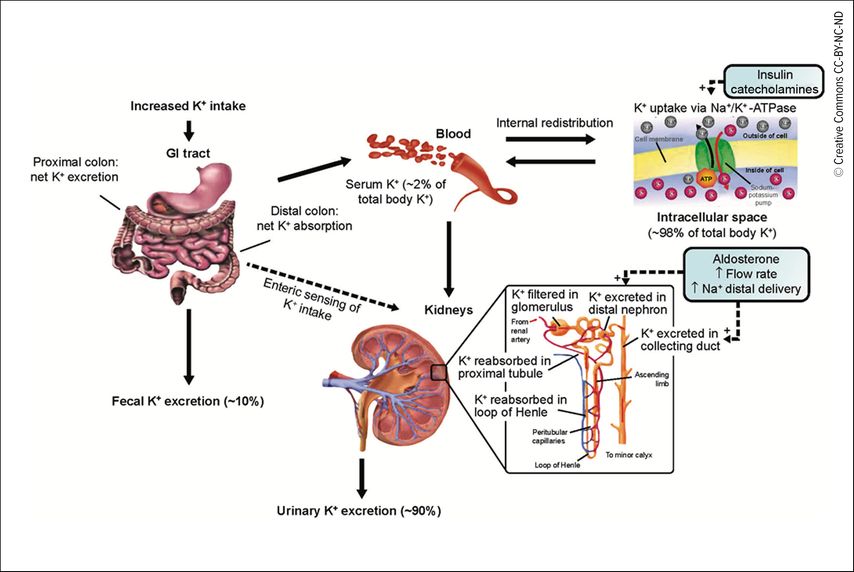
Die Kaliumhomöostase wird maßgeblich über den Darm, die Nieren sowie die Nebennieren (Aldosteron) reguliert. Die Menge an Kalium im Körper beträgt etwa 3000–3500mmol, wobei 98% intrazellulär vorliegen und eine extrazelluläre Konzentration von etwa 3,5 bis 5,0mmol/l physiologisch ist.
Dieser hohe Konzentrationsgradient, der durch die Natrium-Kalium-ATPase (Na+/K+-ATPase) reguliert wird, ist Voraussetzung für die Erregbarkeit von Muskel- und Nervenzellen. Bei einer Hyperkaliämie kommt es zur Depolarisation der Zellmembran, was die Reizbildung und Reizleitung von Muskel- und Nervenzellen beeinträchtigt. Dies kann zu oben genannten EKG-Veränderungen, sowie zu klinischen Symptomen wie Myopathie mit Krämpfen, Schwäche, Paresen, Parästhesien, Somnolenz und Krampfanfällen führen. Häufig verlaufen Hyperkaliämien asymptomatisch oder unspezifisch mit allgemeiner Fatigue, Übelkeit, Erbrechen und Diarrhö.1,2
Über die Nahrung zugeführtes Kalium – etwa 60–120mmol/Tag – wird über den Darm aufgenommen und durch die Na+/K+-ATPase nach intrazellulär verschoben. Die Muskulatur und die Leber dienen dabei als große Pufferkompartimente. Der Transport über die Na+/K+-ATPase wird durch Katecholamine und Insulin stimuliert und auch vom Säure-Basen-Haushalt beeinflusst.4
Die Kaliumelimination erfolgt zu 90% über die Nieren und zu 10% über den Gastrointestinaltrakt (GI-Trakt), kann aber bei eingeschränkter renaler Elimination auf bis zu 30% über den GI-Trakt hochreguliert werden. Die renale Sekretion ist abhängig von der Nierenfunktion, dem Natriumangebot im distalen Nephron und von der Aktivität des Renin-Angiotensin-Aldosteron-Systems (RAAS), vor allem von Aldosteron (Abb. 2).
Vor dem Hintergrund dieser physiologischen Zusammenhänge lässt sich die prädisponierte Patientenpopulation besser verstehen. Chronische Nierenerkrankung (CKD), Insulinresistenz bei Diabetes, Herzinsuffizienz mit verminderter renaler Perfusion sowie die häufig kombinierte Inhibition des Renin-Angiotensin-Aldosteron-Systems (RAASi) erhöhen über unterschiedliche Mechanismen das Risiko für Hyperkaliämien. Aus diesen pathophysiologischen Mechanismen ergeben sich die therapeutischen Ansätze:
-
Stabilisierung des kardialen Ruhemembranpotenzials mittels intravenöser Kalziumsubstitution
-
Intrazellulärer Shift von Kalium durch Stimulation der Na+/K+-ATPase durch Betamimetika und Insulin
-
Förderung der intestinalen Kaliumausscheidung mittels Kaliumbindern
-
Förderung der renalen Kaliumsekretion
Risiken, die mit der Hyperkaliämie einhergehen
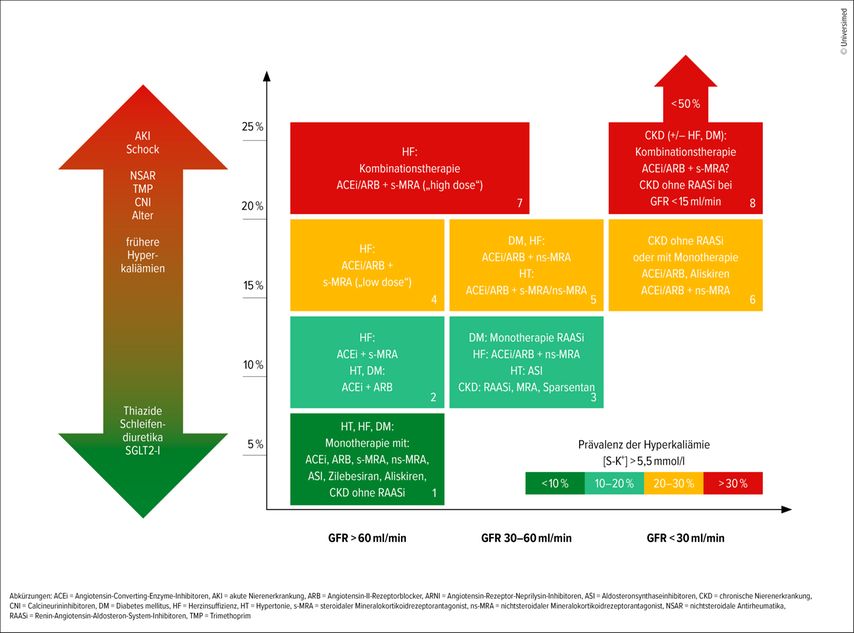
Bei körperlich gesunden Menschen mit intakter Nierenfunktion ist eine Hyperkaliämie aufgrund der hohen renalen Eliminationskapazität äußerst selten.5 Abbildung 3 aus dem rezent publizierten Konsensuspapier der Österreichischen Gesellschaft für Nephrologie stellt das Hyperkaliämierisiko in verschiedenen Risikokonstellationen dar. Prädisponierende Faktoren für eine Hyperkaliämie umfassen insbesondere Komorbiditäten wie CKD, Herzinsuffizienz und Diabetes mellitus, aber auch höheres Alter, vorausgegangene Hyperkaliämieepisoden sowie die Einnahme bestimmter Medikamente, darunter NSAR, Trimethoprim, Calcineurininhibitoren und RAASi. Im klinischen Alltag liegen häufig mehrere dieser Risikofaktoren gleichzeitig vor.
Abb. 3: Hyperkaliämierisiko in verschiedenen Risikokonstellationen (übernommen aus Lindner G et al. 2026; die Zahlen in den Boxen verweisen auf die jeweiligen Literaturangaben und sind in der frei zugänglichen Originalarbeit angeführt)3
Eine CKD findet sich bei mehr als der Hälfte der Patient:innen mit Herzinsuffizienz und/oder Diabetes mellitus. Diese Patientengruppe wird häufig mit RAASi behandelt, sowohl als Monotherapie als auch in Kombination. In Verbindung mit interkurrenten Erkrankungen führt dies nicht selten zum Auftreten von Hyperkaliämien. Insbesondere bei Kombination mehrerer RAASi kann das Risiko in diesen Risikokollektiven auf über 10% ansteigen.
Mit abnehmender Nierenfunktion nimmt auch die Prävalenz der Hyperkaliämie zu: Bereits unterhalb einer eGFR von 30ml/min/1,73m2 zeigt sich ein deutlicher Anstieg, der sich mit weiter sinkender eGFR kontinuierlich fortsetzt und bei Werten unter 15ml/min/1,73m2 etwa 35–50% erreicht.
Auch akute Einschränkungen der Nierenfunktion gehen häufig mit erhöhten Kaliumwerten einher. Liegt zusätzlich eine vorbestehende CKD im Sinne eines „Akut-auf-chronisch“-Geschehens vor, ist die Prävalenz nochmals gesteigert. Bei kritisch kranken Patient:innen kann sie ebenfalls über 50% betragen.
Ein protektiver Effekt wurde bei Patient:innen unter gleichzeitig bestehender Diuretikatherapie und SGLT-2-Hemmer-Therapie beschrieben.3,6,7 Auch unter dem Einsatz von Angiotensin-Rezeptor-Neprilysin-Inhibitoren (ARNI) ist im Vergleich zu Angiotensin-Converting-Enzyme-Inhibitoren (ACEi) ein vermindertes Risiko für Hyperkaliämie beschrieben.8
Akuttherapie
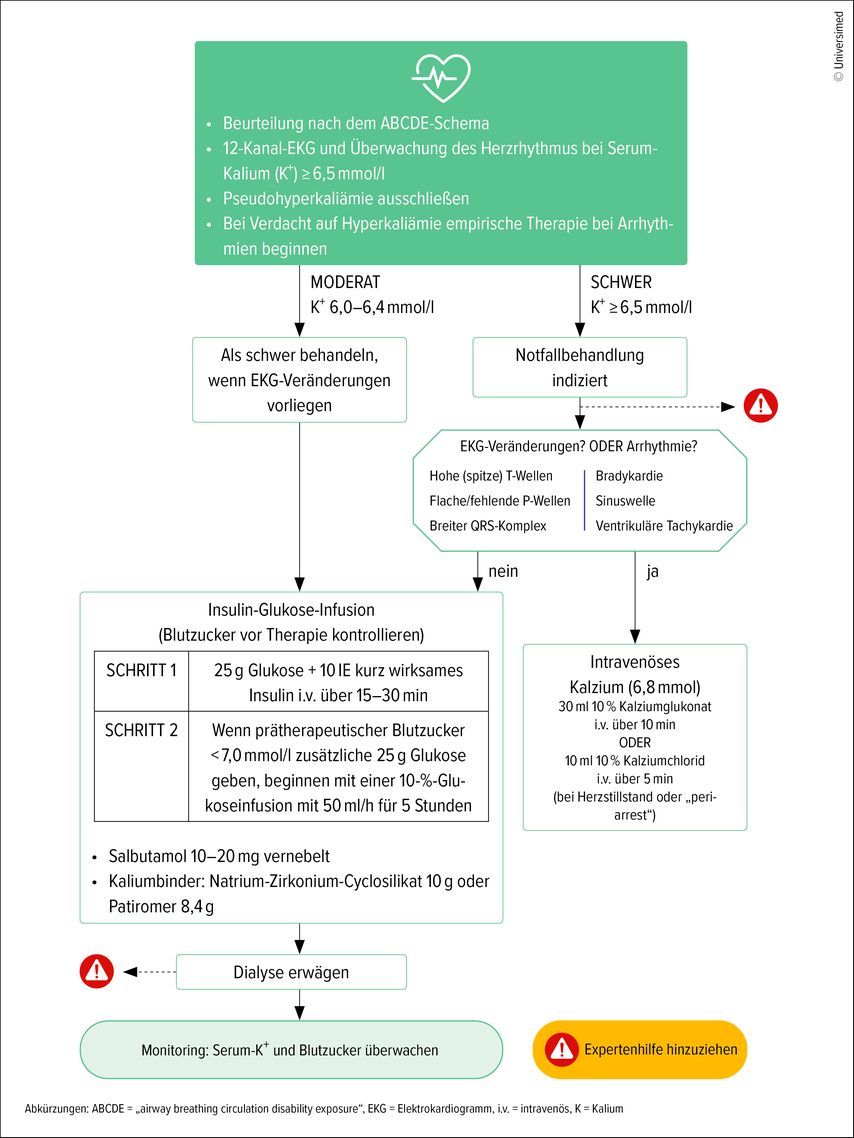
Nach den Leitlinien der Kidney Disease: Improving Global Outcomes (KDIGO) richtet sich das Vorgehen bei Hyperkaliämie nach Schweregrad und klinischem Zustand. Bei asymptomatischen, unerwarteten Befunden sollte zunächst eine Kontrollmessung innerhalb von 24 Stunden erfolgen, um eine Pseudohyperkaliämie auszuschließen. Der Hämolyse-Index wird am Laborbefund meist mitangeführt und kann auf ein Laborartefakt hinweisen. Eine arterielle oder möglichst ungestaute venöse Blutgasanalyse ist in der Klinik meist rasch mittels Point-of-Care-Geräten verfügbar und liefert zusätzlich wichtige Informationen über den Säure-Basen-Haushalt. Bei moderaten Kaliumwerten (6,0–6,4mmol/l) ist bei klinisch auffälligen Patient:innen oder bei akuter Nierenschädigung eine stationäre Abklärung und Therapie indiziert.
Liegt eine schwere Hyperkaliämie vor (≥6,5mmol/l), stellt dies einen Notfall dar und erfordert sofortige diagnostische und therapeutische Maßnahmen einschließlich Laborkontrollen und EKG-Monitoring.9,10 Zudem sollte bei hyperkaliämieassoziierten EKG-Veränderungen rasch eine Therapie mit intravenösem Ca2+ erfolgen.
Die Hyperkaliämie zählt zu den reversiblen Ursachen des Herzkreislaufstillstandes und ist die häufigste metabolische Störung, die mit einem Herzstillstand assoziiert ist, wobei die PEA der häufigste initiale Arrestrhythmus ist. In den rezent veröffentlichten Leitlinien des European Resuscitation Council (ERC)10 wurde der Algorithmus zur Prävention und Behandlung des Herzstillstandes aufgrund von Hyperkaliämie aktualisiert (Abb. 4). Die Behandlung richtet sich hier nach dem Schweregrad der Hyperkaliämie bzw. nach dem Vorhandensein von EKG-Veränderungen.
Abb. 4: Algorithmus zum Management und zur Prävention von Herzstillstand aufgrund von Hyperkaliämie (übersetzt und adaptiert nach Lott C et al. 2025)10
Intravenöse Kalziumgabe
Die intravenöse Verabreichung von Kalzium (Kalziumchlorid oder Kalziumglukonat) ist die Erstlinientherapie bei schwerer Hyperkaliämie und dient zur Stabilisierung des Membranpotenzials. Sie hat keinen Effekt auf die Kaliumkonzentration, sondern antagonisiert den Effekt der Hyperkaliämie auf die Reizleitung. Kalziumglukonat ist weniger phlebotoxisch und hat eine geringere Gefahr von Gewebsnekrosen bei Paravasat. Empfohlen wird die intravenöse Gabe von 30ml 10% Kalziumglukonat über einen Zeitraum von 10 Minuten.
Insulin und Glukose
Durch die aktivierende Wirkung von Insulin auf die Na+/K+-ATPase kommt es zur Verschiebung von Kalium in den Intrazellularraum. Die ERC-Leitlinien empfehlen die intravenöse Verabreichung von 10IE schnell wirksamem Insulin mit 25g Glukose über 15–30Minuten. Hierzu können in der Praxis z.B. 250ml Glukose 10% mit 10IE schnell wirksamem Insulin verabreicht werden. Zur Vermeidung iatrogener Hypoglykämien ist bei einer Blutzuckerkonzentration von <126mg/dl eine erneute langsame intravenöse Glukoseinfusion über 5 Stunden zu verabreichen. Auch bei CKD-Patient:innen mit eingeschränkter Insulin-Clearance besteht ein erhöhtes Hypoglykämierisiko. Zur Vermeidung eines Kalium-Rebound-Effektes und/oder einer Hypoglykämie sind entsprechend engmaschige Kontrollen von Blutzucker und Kalium empfohlen.
Betamimetika
Eine Stimulation der Na+/K+-ATPase durch Beta-adrenerge Substanzen führt zum intrazellulären Shift von Kalium. Hier empfehlen die ERC-Leitlinien die Gabe von 10–20mg vernebeltem Salbutamol. Die Inhalation kann parallel mit der Gabe von Insulin und Glukose erfolgen. Durch die Kombination aus Insulin und Salbutamol ist eine Senkung der Kaliumkonzentration von ≈1,2mmol/l zu erwarten, die für vier bis sechs Stunden anhält, nachdem es zu einem Kalium-Rebound kommen kann.
Intestinale Kaliumbinder
Zur Kaliumelimination über den GI-Trakt werden von den ERC-Leitlinien die beiden modernen Kaliumbinder Sodium-Zirkonium-Cyclosilikat (SZC; Handelsname: Lokelma) und Patiromer (Handelsname: Veltassa) empfohlen. Der ältere Kaliumbinder Natrium-Polystyrol-Sulfonat (Handelsname: Resonium) wird nicht mehr empfohlen. Die modernen Kaliumbinder werden meist gut vertragen und können sowohl bei der akuten schweren Hyperkaliämie als auch bei der chronisch wiederkehrenden Hyperkaliämie über einen langen Zeitraum eingesetzt werden. Die kaliumsenkende Wirkung von SZC setzt rascher ein (Wirkeintritt bereits nach einer Stunde) als die von Patiromer.
Dialyse
Indikationen für ein Dialyseverfahren zur Kaliumelimination sollten mit einer Fachärztin/einem Facharzt für Nephrologie koordiniert werden und können sein: terminale Nierenerkrankung unter Nierenersatztherapie mit schwerer Hyperkaliämie, refraktäre schwere Hyperkaliämie, sehr schwere Hyperkaliämie (≥7,0mmol/l), akutes oligoanurisches Nierenversagen und ausgeprägte Gewebezerstörung (Rhabdomyolyse, Tumorlyse etc.). Auch nach einer Dialysebehandlung kann es zu einem Kalium-Rebound kommen.
Wiederkehrende „chronische“ Hyperkaliämie
Bei Patient:innen mit kardiorenal-metabolischen Erkrankungen ergibt sich ein therapeutisches Dilemma zwischen einer prognoseverbessernden Therapie und dem Hyperkaliämierisiko. Einerseits ist der therapeutische Nutzen der Therapeutika der Vier-Säulen-Therapie bei Herzinsuffizienz hinsichtlich des kardiovaskulären Outcomes bezüglich Morbidität und Mortalität so evident, dass sie bei schwerer Herzinsuffizienz als Klasse-IA-Indikation empfohlen sind.11 Auf der anderen Seite erhöhen zumindest die Medikamente, die in drei der vier Säulen genannt sind (ACEi/ARNI, Mineralokortikoid-Rezeptor-Antagonisten und Betablocker), das Hyperkaliämierisiko zusätzlich zur verminderten renalen Perfusion bei Herzinsuffizienz.
Hyperkaliämie und CKD sind im klinischen Alltag häufige Gründe für eine Limitation einer optimalen medikamentösen Therapie bei Herzinsuffizienz. In einer rezent veröffentlichten multinationalen Registerstudie mit 2558 Patient:innen mit Herzinsuffizienz und erhöhtem Risiko für Hyperkaliämie standen nur 29% der Patient:innen unter optimaler medikamentöser Therapie. Nur 9,1% waren mit Patiromer und nur 5,9% mit SZC therapiert, wobei der häufigste Verschreibungsgrund die Behandlung der Hyperkaliämie war und der Erhalt der Normokaliämie oder die Auftitrierung/Initiierung der RAASi weniger häufig war.12
Ebenso ist der therapeutische Nutzen einer RAASi hinsichtlich Verzögerung der CKD-Progression so groß, dass auch bei fortgeschrittener CKD ein Absetzen der RAASi bis zur terminalen Nierenerkrankung vermieden werden sollte.9,13
Um wiederkehrende Hyperkaliämie zu vermeiden und die RAASi, bzw. die Vier-Säulen-Herzinsuffizienztherapie, fortführen und austitrieren zu können, empfehlen die Leitlinien9,11,14 den langfristigen Einsatz von modernen intestinalen Kaliumbindern (SZC oder Patiromer). Bei milder bis moderater Hyperkaliämie sollten Kaliumbinder als Dauertherapie etabliert werden, um wieder Normokaliämie zu erreichen. Bei schwerer Hyperkaliämie, bzw. Hyperkaliämie-assoziierten EKG-Veränderungen, sollte die RAASi unterbrochen oder reduziert und eine entsprechende Notfalltherapie (s.o.) eingeleitet werden. Nach Initiierung oder Steigerung der RAASi-Dosierung ist in regelmäßigen Abständen (zumindest innerhalb von 4 Wochen) eine Kontrolle der Vitalparameter, Nierenfunktionsparameter und Kaliumwerte empfohlen.
Vergleicht man die verfügbaren Kaliumbinder miteinander, so ist zu bemerken, dass aufgrund der guten Verträglichkeit der modernen Kaliumbinder eine Langzeittherapie mit SZC oder Patiromer möglich ist. Unter SPS (Handelsname: Resonium) kann es zu schweren, wenn auch selten auftretenden Darmwandnekrosen kommen, weswegen der Einsatz primär nicht mehr empfohlen wird.
SZC entfaltet seine Wirkung im gesamten GI-Trakt und es kommt zu einem früheren Wirkeintritt im Vergleich zu Patiromer.15 Unter SZC kommt es zu Interaktionen mit pH-Wert-abhängigen Arzneimitteln (HIV-Medikamente, Tyrosinkinaseinhibitoren und Antimykotika). Bei Patiromer kommt es hingegen zu Wechselwirkungen mit zahlreichen anderen Medikamenten (inkl. Metformin, Betablockern und Ciprofloxacin), weswegen hier ein dreistündiger Abstand zur Einnahme anderer Medikamente eingehalten werden soll. Unter der Einnahme von SZC wurde eine höhere Inzidenz für das Auftreten von Ödemen, insbesondere bei älteren Patient:innen mit fortgeschrittener Herzinsuffizienz und fortgeschrittener Nierenerkrankung, berichtet,16 was mutmaßlich auf die gesteigerte Natriumzufuhr mit SZC zurückzuführen ist (5g SZC enthalten 400mg Natrium) und für die individuelle Therapieentscheidung von Bedeutung zu sein scheint.
Weitere Therapieoptionen
Bikarbonat
Die Gabe von Natrium-Bikarbonat führt nur zu einer geringen und langsamen Kaliumsenkung,10,17 sodass keine routinemäßige Verabreichung bei Hyperkaliämie empfohlen wird. Bei CKD-Patient:innen mit metabolischer Azidose kann Natrium-Bikarbonat als Puffertherapie zu einem Shift von Kalium im Austausch von Wasserstoff nach intrazellulär führen und bei einem Serum-Bikarbonat <18mmol/l erwogen werden.3 Allerdings sollte auch hier die gesteigerte Natriumzufuhr insbesondere bei CKD und Herzinsuffizienz in den individuellen therapeutischen Überlegungen berücksichtigt werden.
Diuretika
Zur Steigerung der Kaliurese im distalen Nephron ist ein angemessenes Natriumangebot im distalen Nephron notwendig, da die Ausscheidung von Kalium im Austausch von Natrium erfolgt.18 Dementsprechend ist zur Steigerung der Kaliurese eine erhaltene (Rest-)Nierenfunktion mit erhaltener Diurese notwendig. Hierfür kommen in der klinischen Praxis meist Schleifendiuretika zum Einsatz und können insbesondere bei Hypervolämie auch um Thiaziddiuretika (sequenzielle Nephronblockade) erweitert werden.19 Die gleichzeitige Verabreichung von Kristalloiden (forcierte Diurese) kann den kaliuretischen Effekt steigern und sollte hypo- bzw. euvolämen Patient:innen vorbehalten sein.
Terbutalin
Terbutalin (Handelsname Bricanyl) kann alternativ zu Salbutamol, aber auch in Kombination (CAVE Tachykardie) zur Stimulation der Na+/K+-ATPase und des Kaliumshifts nach intrazellulär gegeben werden. In der Praxis wird meist eine halbe Ampulle (0,25mg) subkutan verabreicht.
Laxanzien
Von der Österreichischen Gesellschaft für Nephrologie (ÖGN) wird der Einsatz von Laxanzien insbesondere bei CKD-Patient:innen mit Obstipation zur Risikoreduktion als sinnvoll erachtet.3
Diät
Diätetische Maßnahmen und diätologische Beratung sind bei Patient:innen mit hohem Hyperkaliämierisiko indiziert. Die Bioverfügbarkeit von Kalium variiert in Abhängigkeit von der Nahrungszufuhr. Hochverarbeitete Lebensmittel, welche reich an Kaliumzusätzen sind, sollten gemieden werden. Sie enthalten mehr resorbierbares Kalium als viele pflanzliche Frischlebensmittel. Generell sollte jedoch bei einem ohnehin schon von Mangelernährung und Kachexie bedrohten Kollektiv auf eine ausgewogene Ernährung geachtet und von einer strengen Diät Abstand genommen werden. „Kaliumbomben“ wie Smoothies und mit Kaliumchlorid hergestellte Salzersatzprodukte sollten vermieden werden. Eine ausgewogene ballaststoffreiche Ernährung ist empfohlen.9
Absetzen/Dosisreduzierung von RAASi
Die Reduzierung oder das Absetzen von RAASi ist bei Patient:innen mit kardiorenal-metabolischen Erkrankungen empirisch mit schlechterem Outcome belegt und sollte dementsprechend als „last resort“ in Erwägung gezogen werden. Nach Reduzierung oder Pausierung im Rahmen einer schweren Hyperkaliämie sollte die RAASi wieder etabliert werden, um das Outcome der Patient:innen zu verbessern. Bei unkontrollierbarer Hyperkaliämie oder symptomatischer Hypotonie sollte eine Dosisreduktion oder ein Absetzen erwogen werden.9
Ausblick
Praxistipp
Im klinischen Alltag können Heuristiken helfen, rasch die notwendigen therapeutischen Maßnahmen einzuleiten. Die Merkhilfe aus dem amerikanischen „CBIGKD“ beinhaltet alles, was zur Akuttherapie der Hyperkaliämie notwendig ist: Kalzium, Betamimetika, Insulin und Glukose, „Kayexalate“ bzw. Kaliumbinder, Diuretika/Dialyse.Die Gefahr der Hyperkaliämie ist in der klinischen Praxis oft der limitierende Faktor, der zu einer submaximalen Ausdosierung der RAASi oder zum Therapieabbruch führt. Um diesem Problem zu begegnen, ist eine zunehmende Verordnung von modernen Kaliumbindern wünschenswert.
Einen weiteren vielversprechenden Ansatz stellt die Kalium-Heimmessung mittels Teststreifen-Methode dar (ähnlich der Blutzucker-Heimmessung). Es gibt bereits mehrere Firmen, die an der Entwicklung dieser Methode arbeiten. Beispielsweise entwickelt aktuell ein Start-up aus der Steiermark (elytediagnostics.com) in Kooperation mit der MedUni Graz einen Prototyp, bei dem die Kaliumkonzentration optisch aus wenigen µl Kapillarblut mittels eines Fluoreszenz-basierten Messverfahrens selbstständig gemessen werden kann. Dabei scheint die Hämolyse bei der kapillaren Blutabnahme keine größere Rolle zu spielen als bei der venösen Blutabnahme. Ergebnisse einer klinischen Studie werden mit Spannung erwartet.
Literatur:
1 An JN et al.: Severe hyperkalemia requiring hospitalization: predictors of mortality. Crit Care 2012; 16(6): R225 2 Raffee LA et al.: Clinical and electrocardiogram presentations of patients with high serum potassium concentrations within emergency settings: a prospective study. Int J Emerg Med 2022; 15(1): 23 3 Lindner G et al.: Konsensusempfehlungen zur Diagnose und Therapie der Hyperkaliämie der Österreichischen Gesellschaft für Nephrologie 2026. Wien Klin Wochenschr 2026; 138(Suppl 2): 11-48 4 Palmer BF et al.: Clinical management of hyperkalemia. Mayo Clin Proc 2021; 96(3): 744-62 5 Betts KA et al.: The prevalence of hyperkalemia in the United States. Curr Med Res Opin 2018; 34(6): 971-8 6 Neuen BL et al.: Sodium-glucose cotransporter 2 inhibitors and risk of hyperkalemia in people with type 2 diabetes: a meta-analysis of individual participant data from randomized, controlled trials. Circulation 2022; 145(19): 1460-70 7 Agarwal R et al.: Hyperkalemia risk with finerenone: results from the FIDELIO-DKD trial. J Am Soc Nephrol 2022; 33(1): 225-37 8 Desai AS et al.: Reduced risk of hyperkalemia during treatment of heart failure with mineralocorticoid receptor antagonists by use of sacubitril/valsartan compared with enalapril: a secondary analysis of the PARADIGM-HF trial. JAMA Cardiol 2017; 2(1): 79-85 9 Stevens PE et al.: KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int 2024; 105(4S): S117-314 10 Lott C et al.: European Resuscitation Council Guidelines 2025 Special Circumstances in Resuscitation. Resuscitation 2025; doi: 10.1016/j.resuscitation.2025.110753 11 McDonagh TA et al.: 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021; 42(36): 3599-726 12 Greene SJ et al.: Management of patients with heart failure at high risk of hyperkalaemia: the CARE-HK in HF registry. Eur J Heart Fail 2025; 27(11): 2410-21 13 Bhandari S et al.: Renin-angiotensin system inhibition in advanced chronic kidney disease. N Engl J Med 2022; 387(22): 2021-32 14 Rosano GMC et al.: Expert consensus document on the management of hyperkalaemia in patients with cardiovascular disease treated with renin angiotensin aldosterone system inhibitors: coordinated by the Working Group on Cardiovascular Pharmacotherapy of the European Society of Cardiology. Eur Heart J Cardiovasc Pharmacother 2018; 4(3): 180-8 15 Wathanavasin W et al.: Efficacy and tolerability of sodium zirconium cyclosilicate or patiromer in managing hyperkalemia: a systematic review and meta-analysis. Kidney360 2026; doi: 10.34067/KID.0000001173 16 Kosiborod MN et al.: Sodium zirconium cyclosilicate for management of hyperkalemia during spironolactone optimization in patients with heart failure. J Am Coll Cardiol 2025; 85(10): 971-84 17 Blumberg A et al.: Effect of various therapeutic approaches on plasma potassium and major regulating factors in terminal renal failure. Am J Med 1988; 85(4): 507-12 18 Clase MC et al.: Potassium homeostasis and management of dyskalemia in kidney diseases: conclusions from a Kidney Disease: Improving Global Outcomes (KDIGO) Controversies Conference. Kidney Int 2020; 97(1): 42-61 19 Trullàs JC et al.: Combining loop and thiazide diuretics for acute heart failure across the estimated glomerular filtration rate spectrum: a post-hoc analysis of the CLOROTIC trial. Eur J Heart Fail 2023; 10: 1784-93
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...