Gesundheitsbezogene Lebensqualität – Patientenbeschäftigung oder Werkzeug?
Autoren:
Michael Poledniczek
Dr. Franz Duca, PhD
Universitätsklinik für Innere Medizin II
Abteilung für Kardiologie
Medizinische Universität Wien
Lebensqualität rückt zunehmend auch in den medizinisch-wissenschaftlichen Fokus. Sie ist mehr als nur reine Lebenszeit und so finden „quality-adjusted life years“, also ein Produkt aus Lebenszeit und -qualität, schon länger Eingang in gesundheitsökonomische Analysen und klinische Studien. In der klinischen Routine kann Lebensqualität mittels verschiedener Werkzeuge erhoben und genutzt werden. Sie könnte in Zukunft durch den Vormarsch der Telemedizin eine bedeutende Rolle erlangen.
Keypoints
-
Lebensqualität ist ein subjektiver Begriff, der individuell von vielen Faktoren abhängig ist.
-
Dennoch wird gesundheitsbezogene Lebensqualität (krankheitsbezogene Einschränkungen, Einschränkungen durch therapeutische Maßnahmen) in der Medizin mitbestimmt.
-
Das Potenzial von Messinstrumenten und Scores für Lebensqualität wird noch nicht umfassend genutzt.
-
Gesundheitsbezogene Lebensqualität könnte zukünftig auch eine bedeutende Rolle zur Messung von Interventionen und in der Qualitätssicherung spielen.
In einer alternden Gesellschaft müssen sich auch die Medizin und ihre Zielsetzungen an das Alter, die Bedürfnisse und Wünsche der Patientinnen und Patienten anpassen. Nicht immer ist dabei der reine Gewinn an Lebenszeit das oberste Ziel der Betroffenen, besonders im hohen Alter und bei schweren oder multiplen Erkrankungen spielt ein Gewinn an Lebensqualität für viele die bedeutendere Rolle.1 Dennoch wird krankheits- oder therapieassoziierten Einschränkungen der Lebensqualität in der klinischen Praxis und vor allem als Endpunkt in klinischen Studien oftmals nur eine untergeordnete Bedeutung beigemessen.
Messung von Lebensqualität
Ärztinnen und Ärzte erheben zusätzlich die gesundheitsbezogene Lebensqualität im Rahmen einer ausführlichen Anamnese schon lange mit. Im Gegensatz zu diversen Laborparametern, Ereignissen wie Hospitalisierungen oder der Gesamtmortalität ist Lebensqualität jedoch deutlich schwerer und weniger objektivierbar zu erheben und vor allem zu quantifizieren.
Wie kann man Lebensqualität also verlässlich messen? Der Begriff ist doch ein zutiefst subjektiver und individuell von vielen Faktoren abhängiger. Es sind nicht zuletzt auch solche, die die Medizin oftmals nur indirekt beeinflussen kann, wie sozialer Rückhalt, Verankerung im Familienverband und Copingstrategien. In diesem Kontext ist also primär von krankheitsbezogenen oder therapieassoziierten Einschränkungen der Lebensqualität zu sprechen – jenen Faktoren in der Gesamtlebensqualität also, die primär durch krankheitsbezogene Einschränkungen oder therapeutische Maßnahmen und damit ganz wesentlich vom medizinischen Fachpersonal (mit-)bestimmt werden.
Die Einschränkung, die mit einer Krankheit oder Therapie einhergeht, ist schon deutlich leichter in Zahlen zu fassen; dazu eignen sich insbesondere krankheitsspezifische Fragebögen, bei Herzinsuffizienz beispielsweise der Kansas City Cardiomyopathy Questionnaire (KCCQ) oder der Minnesota Living With Heart Failure Questionnaire (MLHFQ). Diese sind in die klinische Praxis gut integrierbar und können eine Ergänzung zu einfachen anamnesebasierten Staging-Systemen wie der New-York-Heart-Association(NYHA)-Klasse darstellen.2
Prognostischer Mehrwert
Aber sind die Ergebnisse solcher Instrumente und Scores auch valide prognostische Marker oder – wie in der klinischen Praxis gelegentlich wahrgenommen – eine sinnbefreite Patientenbeschäftigung während der Wartezeit?
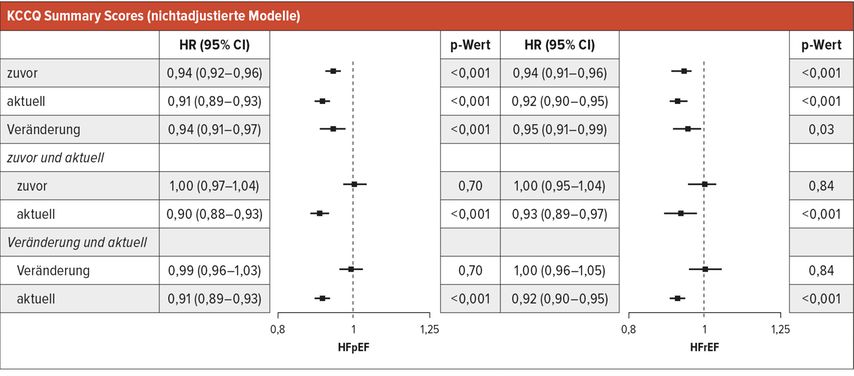
Wie so oft kann es beides sein, denn das Potenzial dieser Werkzeuge wird noch nicht umfassend genutzt. Eine Metaanalyse von Pokharel et al. konnte zeigen, dass sowohl bei Herzinsuffizienz mit erhaltener als auch mit reduzierter Pumpfunktion der KCCQScore ein signifikant prognostischer Marker für Gesamtmortalität sowie kardiovaskulären Tod und Herzinsuffizienzhospitalisierung ist (Tab. 1).3 Dabei beschränkt sich dieser prädiktive Wert nicht nur auf die Werte bei Studieneinschluss, sondern gilt auch für die Veränderung des Scores, wodurch kritische Ereignisse – zum Beispiel kardiale Dekompensationen – noch zuverlässiger vorhergesagt werden können. Auch bei einer Transthyretin-Amyloid-Kardiomyopathie können durch den Gesamtscore des KCCQ wie auch den MLHFQGesamtmortalität und Herzinsuffizienz-bezogene Hospitalisierungen signifikant vorhergesagt werden.4 Auch wenn dieser prognostische Wert sich insgesamt knapp nicht unabhängig von etablierten Herzinsuffizienzbiomarkern zeigt, ist es dennoch beachtlich, dass ein einfacher Fragebogen, der gewöhnlich in wenigen Minuten ausgefüllt werden kann und gänzlich ohne das Zutun medizinischen Personals oder aufwendiges technisches Laborequipment auskommt, insgesamt doch gut replizierbar valide Ergebnisse mit signifikant prognostischem Wert für Gesamtmortalität und Herzinsuffizienz-bezogene Hospitalisierungen zeigt.
Tab. 1: Assoziation des Kansas City Cardiomyopathy Questionnaire (KCCQ) mit kombiniertem Endpunkt aus kardiovaskulärem Tod und erster Herzinsuffizienzhospitalisierung bei Patienten mit HFpEF und HFrEF: Die Hazard-Ratios (HR) für Veränderungen im KCCQSummary Score gelten pro 5-Punkte-Änderung gegenüber dem aktuellen Besuch. HR von weniger als 1 deuten auf einen geringeren Zusammenhang mit kardiovaskulärem Tod oder dem ersten Krankenhausaufenthalt wegen Herzinsuffizienz hin, und HR über 1 deuten auf einen höheren Zusammenhang mit kardiovaskulärem Tod oder dem ersten Krankenhausaufenthalt wegen Herzinsuffizienz hin (nach Pokharel Y et al. 2017)3
Ausblick
Insbesondere durch sich bereits abzeichnende Entwicklungen wie die zunehmende Etablierung von telemedizinischen Services und der Digitalisierung von Gesundheitsüberwachung ist davon auszugehen, dass man Instrumenten zur standardisierten Erhebung von Lebensqualität und Krankheitssymptomen in Zukunft noch häufiger begegnen wird. Bei allen Vorteilen und Möglichkeiten, die sich aus der flächendeckenden Nutzung von standardisierten Fragebögen ergeben, sind dennoch einige Schwächen bemerkbar. Bei selbstständig auszufüllenden Fragebögen sind die individuellen Einschränkungen älterer Patientenpopulationen – insbesondere durch schlechteren Visus und die eingeschränkte Motorik – sowie etwaige Sprachbarrierenzu bedenken. Weiters geht die flächendeckende Anwendung von Fragebögen oftmals auch mit Kosten – insbesondere nicht unerheblichen Lizenzkosten – einher. Zuletzt besteht auch die Möglichkeit, klinische Entscheidungen, welche durch die Scores mitbestimmt werden, durch bewusste Irreführung zu manipulieren.
Dennoch sind die möglichen Einsatzgebiete von Fragebögen zur gesundheitsbezogenen Lebensqualität zahlreich, auch abseits telemedizinischer Krankheitsüberwachung und klinischer Studien. So könnte gesundheitsbezogene Lebensqualität beispielsweise auch zur Vermessung und Qualitätssicherung bei diversen Interventionen eine bedeutende Rolle spielen. Bekommt ein Patient zwei Wochen vor und nach einer Intervention während eines Rehabilitationsaufenthalts einen entsprechenden Fragebogen, könnte der erwartete Gewinn durch die Intervention besser quantifiziert werden, was einen Vorteil bei der Indikationsstellung, der Aufklärung und bei der Übernahme von Leistungen durch die Sozialversicherungsträger bringen würde. Auch in der Qualitätssicherung und beim Vergleich zwischen Institutionen könnten standardisierte Fragebögen ein wertvolles Werkzeug darstellen, um Verbesserungspotenziale in der Versorgung aufzuzeigen. Hierfür wäre die flächendeckende und standardisierte Erfassung von Registerdaten über viele Institutionen hinweg unter Wahrung der entsprechenden datenschutzrechtlichen und datensicherheitstechnischen Vorkehrungen notwendig – ein Vorbild hierfür könnte insbesondere das nationale System zur Registerdatenerhebung sein, wie es beispielsweise in Dänemark etabliert wurde.
Fazit
Es bleibt abzuwarten, welche Rolle Fragebögen zur standardisierten Symptom- und Lebensqualitätserhebung in der Zukunft spielen werden; potenzielle Anwendungen auch abseits der Telemedizin gäbe es zur Genüge. Für die flächendeckende Verbreitung und Akzeptanz wird es umfangreiche klinische Studien benötigen, die sowohl die prognostische Bedeutung als auch Praxistauglichkeit prospektiv validieren sowie die Anwendung im Rahmen von telemedizinischer Krankheitsüberwachung und Früherkennung von Progression testen.
Literatur:
1 Shrestha A et al.: Quality of life versus length of life considerations in cancer patients: a systematic literature review. Psychooncology 2019; 28(7): 1367-80 2 Gallagher AM et al.: Assessing health-related quality of life in heart failure patients attending an outpatient clinic: a pragmatic approach. ESC Heart Fail 2019; 6(1): 3-9 3 Pokharel Y et al.: Association of serial Kansas City Cardiomyopathy Questionnaire assessments with death and hospitalization in patients with heart failure with preserved and reduced ejection fraction: a secondary analysis of 2 randomized clinical trials. JAMA Cardiol 2017; 2(12): 1315-21 4 Poledniczek M et al.: Prognostic implications of health-related quality of life in transthyretin amyloid cardiomyopathy. Wien Klin Wochenschr 2023; 135(2): 387
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...