Adhärenz als Schlüsselfaktor für eine erfolgreiche Behandlung
Bericht:
Dr. med. Christine Adderson-Kisser, MPH
Medizinjournalistin
Ein ausbleibender oder unzureichender Behandlungserfolg bedeutet nicht zwingend, dass die Therapie wirkungslos ist. Manchmal liegt es auch daran, dass die Medikation nicht eingenommen, falsch dosiert oder vorzeitig beendet wird. Über das Ausmass mangelnder Adhärenz im klinischen Alltag, ihre Ursachen und Verbesserungsmöglichkeiten referierte PD Dr. med. Annina Vischer, Hypertensiologin und Kaderärztin der Medizinischen Poliklinik, Universitätsspital Basel, am AGLA-Kurs für klinische Lipidologie in Zürich.
Keypoints
-
Mangelhafte Adhärenz ist ein relevantes Problem und verursacht hohe Kosten und erhöhte Mortalität.
-
Der wichtigste erste Schritt ist, an eine Adhärenzproblematik zu denken.
-
Die Gründe für mangelnde Adhärenz sind zahlreich, daher gibt es keine spezifische, optimale Lösung für alle Betroffenen – individuelle, kreative Ansätze sind gefragt («personalized medicine»).
-
Eine Verbesserung der Adhärenz wird am besten gemeinsam erreicht, d.h., auch Ärzte sind in der Verantwortung.
Ungenügende Adhärenz ist nicht nur ein medizinisches Problem, sondern auch ein wirtschaftliches: Sie kostet Geld», konstatierte Vischer. In einem Review wurden die jährlichen Mehrkosten durch Nichteinhalten des Medikationsplans für verschiedene Erkrankungsgruppen mit 949 bis 44190 US-Dollar pro Person angegeben (Daten von 2015).1 Dass Non-Adhärenz auch Leben kostet, zeigte spätestens die Auswertung der CHARM-Studie: Herzinsuffizienzpatienten unter Candesartan bzw. Placebo hatten bei schlechter Therapietreue eine um 34% höhere Gesamtmortalität als Therapieadhärente.2
Haben wir ein relevantes Adhärenzproblem?
Chronische Erkrankungen sind weit verbreitet. Daten aus den USA zeigen, dass 60% der Erwachsenen an einer chronischen Krankheit leiden, 40% sogar an mehreren.3 Nach den Ergebnissen einer Metaanalyse mit knapp 9000 Personen zeigt sich aber gerade bei den Multimorbiden eine hohe Non-Adhärenz von durchschnittlich 43% – ein für den Behandlungserfolg durchaus relevanter Faktor.4 Vergleicht man allerdings die Non-Adhärenz-Raten einzelner Erkrankungsgruppen miteinander, zeigt sich eine grosse Spannbreite (7–84%), die Adhärenzproblematik fällt also bei einigen Krankheiten mehr ins Gewicht als bei anderen.
«Bei der Hypertonie finden wir weltweit durchschnittlich 27–40% Non-Adhärenz», erläuterte Vischer.5 «Besonders hoch waren die Raten in Ländern mit niedrigem bis mittlerem Einkommen und in nichtwestlichen Ländern.» Ein zeitlicher Trend zwischen 2010 und 2020 war dagegen nicht erkennbar. Die klinischen Folgen der Non-Adhärenz liegen auf der Hand: suboptimale Blutdruckkontrolle, Komplikationen aufgrund von Bluthochdruck, vermehrte Krankenhausaufenthalte und eine erhöhte Gesamtmortalität.5 In einer Metaanalyse von 2017 wiesen im Schnitt 31% derjenigen, die trotz Verschreibung von drei oder mehr Medikamenten einen unkontrollierten Blutdruck hatten, eine mangelnde Therapietreue auf.6 Nicht jede behandlungsresistente Hypertonie verdient daher wohl diese Bezeichnung.
Was ist Adhärenz eigentlich genau?
«Um die Problematik mangelnder Adhärenz angehen zu können, müssen wir uns zunächst klarmachen, was Adhärenz eigentlich bedeutet und welche Aspekte sie umfasst», erklärte Vischer.
Denn für das Medikamenteneinnahmeverhalten existieren verschiedene Begriffe, deren Bedeutung nicht identisch ist. Wurde lange Zeit von «Compliance» gesprochen, bei der es darum geht, ob ein Patient die ärztlichen Anweisungen befolgt und eine verordnete Therapie einnimmt – ein eher passives Rollenverständnis, das die Verantwortung beim Patienten sieht –, hat sich heute der Begriff «Adhärenz» durchgesetzt. Hierbei werden Therapieziele gemeinsam von Arzt und Patient definiert und umgesetzt, wodurch auch beide Seiten die Verantwortung für den Therapieerfolg tragen.
Mit dem Konzept der Adhärenz wird nun auch nicht mehr nur der reine Prozess der Medikamenteneinnahme durch den Patienten berücksichtigt, sondern auch das gemeinsame und interdisziplinäre Management der Therapietreue.7 Beim Prozess der Einnahme von Medikamenten werden drei verschiedene Zeitabschnitte berücksichtigt, in denen es zu Adhärenzproblemen kommen kann: die Initiation, also der Beginn der Einnahme einer verschriebenen Medikation, die pünktlich, verspätet oder gar nicht erfolgen kann; die Implementation, also die Umsetzung des verschriebenen Dosierungsschemas, bei der Dosis, Einnahmefrequenz oder Einnahmezeitpunkt von der Verordnung abweichen können, und zuletzt die Therapiebeendigung, die wie verordnet oder zu früh erfolgen kann. Die Zeitspanne zwischen Einnahme der ersten und letzten Medikamentendosis wird als «Persistenz» bezeichnet, «Nichtpersistenz» ist die darauffolgende Zeit der fehlenden Einnahme trotz Verordnung.
Das Management der Therapietreue umfasst die Überwachung und Unterstützung bei der Umsetzung der Adhärenz durch Gesundheitssysteme, Gesundheitsdienstleister, aber auch die Patienten selbst und deren soziale Netzwerke. Ziel ist es, die bestmögliche Anwendung der verschriebenen Medikation mit dem optimalen Verhältnis von Nutzen zu Risiken zu erreichen.
Wo tritt Non-Adhärenz besonders häufig auf?
Mangelnde Adhärenz kann schon direkt nach der Verschreibung eines Medikaments auftreten – wenn das Rezept gar nicht erst eingelöst wird. Fischer et al. ermittelten in einer Analyse von knapp 200000 elektronischen Verschreibungen, dass 20–30% der Patienten eine neue Verordnung nicht einmal anfangen.8 Die niedrigsten Non-Adhärenz-Raten fanden sich für Verschreibungen von Haus- und Kinderärzten (16%) sowie bei Verschreibungen für junge Menschen bis 18 Jahre (13%). Nach Medikamentenklassen betrachtet wurden häufig Neuverschreibungen von Medikamenten zur Behandlung chronischer Erkrankungen nicht eingelöst, z.B. bei Hyperlipidämie (28,2%), Hypertonie (28,4%) und Diabetes (31,4%).
Im Bereich der Implementation, also der Umsetzung des verschriebenen Dosierschemas, tritt Non-Adhärenz in vielfältiger Form auf und reicht vom gelegentlichen Vergessen der Einnahme über längere Therapiepausen (beabsichtigt oder nicht beabsichtigt) bis hin zum falschen Zeitpunkt der Einnahme oder der falschen Dosierung. Die Adhärenzrate hierfür wird in Studien meist kumulativ angegeben, die Grenze für Non-Adhärenz ist mit ≤80% frei gewählt – Vergleiche zwischen Patienten können mit diesen Angaben daher nicht gezogen werden, da gleiche Werte auf völlig verschiedene Adhärenzprobleme zurückzuführen sein können, die von unterschiedlicher klinischer Relevanz sind.9
Bei Non-Adhärenz durch vorzeitigen Therapieabbruch werden die Angaben wieder eindeutiger – mit eindrücklichen Zahlen: So beendet jeder zweite Patient seine antihypertensive Therapie bereits nach 12 Monaten wieder. Das trifft besonders auf Menschen unter 40 Jahren und bei Neuverordnungen zu. Aber auch die Wahl der Medikamentenklasse und das Dosierungsintervall haben einen Einfluss auf das Ausmass der Non-Adhärenz.9
Dazu kommt noch der Zeiteffekt, denn mit jedem weiteren Jahr der Therapie steigen mehr Patienten vorzeitig aus dieser aus: In einer Follow-up-Untersuchung von 292 Menschen, die nach einem Myokardinfarkt eine leitliniengerechte medikamentöse Dauertherapie erhielten, lag die Persistenz für die Einnahme von Statinen nach 1 Jahr bei 78%, nach 2 Jahren bei 59% und nach 3 Jahren nur noch bei 44% – mit ähnlichen Werten für die Antihypertensiva.10
Warum mangelt es an Adhärenz?
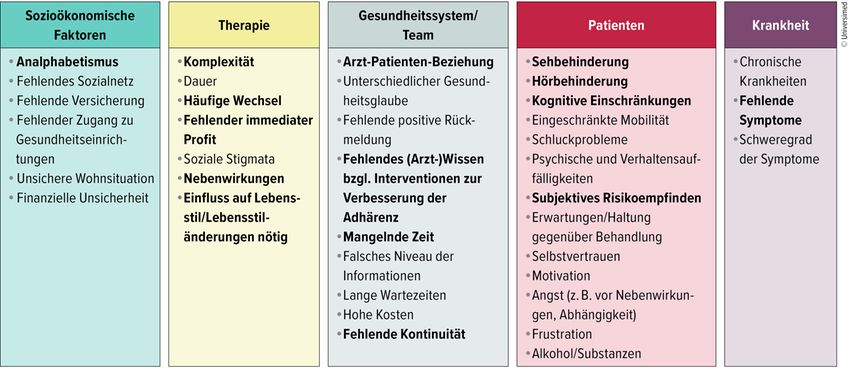
Non-Adhärenz hat vielfältige Gründe. Sie resultiert aus patientenbezogenen Eigenschaften und Einstellungen, Art und Schwere der Erkrankung, Ausmass und Wirkung der Therapie wie auch den Bedingungen des Gesundheitssystems und sozioökonomischen Faktoren in der Lebenswelt der Betroffenen, wie in Abbildung 1 im Einzelnen dargestellt.11
Gemäss einer Umfrage bei den Patientinnen und Patienten selbst sind die häufigsten Gründe das Vergessen der Einnahme (42%), eine leere Packung (34%) und eine Abwesenheit von zu Hause (27%).Nebenwirkungen der Therapie wurden von 21% genannt, ein ausbleibender Behandlungserfolg von 17%, und 16% hatten Zweifel an der Notwendigkeit der Therapie.12
In Bezug auf die Medikation selbst hat neben einem nicht spürbaren Therapieerfolg oder dem Auftreten von Nebenwirkungen auch die Anzahl der verschriebenen Tabletten einen nicht unerheblichen Einfluss: Schon ab einer Verordnung von 3 antihypertensiven Präparaten waren in einer Untersuchung von Gupta et al. nur noch 60% der Patienten adhärent, ab 6 Präparaten sank der Anteil auf gerade einmal 20–30%.13 Ebenso wird nicht jede Medikamentenklasse gleich gut akzeptiert und angewendet. Angiotensin-Rezeptorblocker und Statine schneiden mit einer Adhärenz von 61% bzw. 57% zwar nicht gut, aber dennoch besser ab als Diuretika mit 42%, so die Auswertung einer Metaanalyse mit Daten von mehr als 350000 Personen aus 20 Studien.14
Was kann man tun? Wege zu mehr Adhärenz
«Gerade beim Thema Adhärenz kann man ganz klar sagen: Der One-size-fits-all-Ansatz greift hier sicher nicht, sondern individuelle Lösungen sind gefragt», betonte Vischer. «Und der erste Schritt ist, das Problem überhaupt zu erkennen.» Hier kann gezieltes empathisches und vorurteilsfreies Nachfragen oft schon helfen, um bei den Patientinnen und Patienten die Hemmschwelle, das Thema selbst anzusprechen, zu überwinden und ein Bewusstsein für die korrekte Anwendung der verschriebenen Medikation zu schaffen (Tab.1).15 «Das kostet zwar Zeit, die aber auf lange Sicht gut investiert ist», so Vischers Erfahrung.
Das Messen der Medikamentenspiegel im Blut kann objektive Informationen über die Einnahme liefern und zeigte sich in Studien als durchaus effektiv zur Überwachung und Steigerung der Adhärenz, ist aber laut Vischer mit Vorsicht zu interpretieren.16 «Ein Medikamentenspiegel kann auch dann im therapeutischen Bereich liegen, wenn eine Einnahmepause schon länger zurückliegt und das Präparat dann wieder verordnungsgemäss eingenommen wurde, oder auch, wenn Über- und Unterdosierungen zum Zeitpunkt der Messung in Summe einen ausreichenden Spiegel erzielen, der aber auf lange Sicht eigentlich stark schwankt.»17
Wichtig sei es laut Vischer, eine gemeinsame Lösung zusammen mit den Patienten zu suchen. Dafür stehen verschiedene Massnahmen und Interventionen zur Verfügung, aus denen die individuell geeigneten ausgewählt werden sollten.9 Dazu einige Beispiele:
Vereinfachung des Medikationsregimes
«Eine der effektivsten Methoden, die Adhärenz zu steigern, ist es, die Einnahme der Medikation einfacher zu gestalten», so Vischer. Besonders die Reduktion der Tablettenanzahl durch Verwendung von Single-Pill-Fixkombinationen, bestenfalls in nur einmal täglicher Dosierung, zeigt hier deutliche Effekte – und auch signifikante Auswirkungen auf den Therapieerfolg –, wie eine Metaanalyse mit 44 Studien ergab.18 So verbesserten sich unter antihypertensiver Therapie mit einer Fixkombination die Adhärenz und Persistenz um 78% bzw. 88% im Vergleich zur Gabe mehrerer Einzelpräparate; die Senkung des systolischen (45% der Fälle) und diastolischen Blutdrucks (33%) führte dazu, dass ein Drittel mehr Patienten ihr Blutdruck-Therapieziel erreichten.18 Auch beim Gesamtüberleben und der Rate an kardiovaskulären Ereignissen zeigte sich die Fixkombination in einer retrospektiven Auswertung von Krankenkassendaten eines grossen deutschen Kollektivs (n=57998) der Gabe mehrerer Einzelpräparate überlegen.19 «Dank niedrigerer Dosierungen gehen die Fixkombinationen bei Hypertonie auch mit weniger Nebenwirkungen einher», so Vischer.20
Edukation, soziopsychologische und interdisziplinäre Unterstützung
Massnahmen, die zu Verhaltensänderungen führen und die Tabletteneinnahme in die alltäglichen Abläufe des jeweiligen Patienten integrieren, können eine weitere Möglichkeit sein, um die Adhärenz zu steigern. Wird die Medikamenteneinnahme häufiger vergessen, kann schon das Einführen einer Routine – wie die Verknüpfung des morgendlichen Zähneputzens mit der Einnahme der Tabletten – hilfreich sein. Auch die Erinnerungsfunktionen, die Mobiltelefone und Smartwatches bieten, sowie Reminder-Apps können bei Vergesslichkeit helfen, die Adhärenz zu steigern, wie eine Studie mit 163 KHK-Patienten bei App-Anwendung über 3 Monate zeigte.21
Besonders älteren Menschen, die oft zahlreiche Tabletten zu verschiedenen Tageszeiten einnehmen müssen, kann das Vorbereiten der Tages- und Wochenmedikation in einer Dosette helfen, den Überblick nicht zu verlieren – auch wenn die Nutzung einer Dosette in Studien keinen signifikanten Effekt auf die Adhärenz zeigen konnte.22 Praktische Alltagshilfen wie ein Tablettenschneider vereinfachen zudem nicht nur das Tabletten-Handling, sie sichern auch eine konstante Dosis durch optimales Zerteilen der Tabletten. «Ebenso sollten – wo möglich – die individuellen Vorlieben der Patienten in Bezug auf die Anwendungshäufigkeit, die Art der Applikation (z.B. subkutane Selbstapplikation zu Hause versus Verabreichung in der Arztpraxis) und die Wahl der Galenik berücksichtigt werden, um die Adhärenz zu verbessern», riet Vischer.
Auch Schulungen, die die Gesundheitskompetenz stärken und die Bedeutung von Adhärenz ins Bewusstsein bringen, können individuell erwogen werden. Die Effektivität einer solchen Intervention wurde in einer randomisiert-kontrollierten Studie evaluiert.23 Von 118 älteren Menschen mit unkontrollierbarem primärem Hypertonus erhielt die Hälfte eine zweimalige persönliche Selbstmanagement-Schulung mit Informationen zu Hypertonie, Risikofaktoren und Komplikationen, Medikamenten und deren Nebenwirkungen sowie der Wichtigkeit von Adhärenz. Anschliessend wurden sie alle 2 Wochen telefonisch weiter kontaktiert. Im Vergleich zur Kontrollgruppe ohne Schulung zeigte sich bei ihnen eine signifikant verbesserte Adhärenz der Medikamenteneinnahme – eine eindeutige Verbesserung der Blutdruckkontrolle konnte allerdings nicht nachgewiesen werden.
Deutlich positiv auf die Adhärenz wirkt sich die Häufigkeit ärztlicher Kontrolltermine aus, wie eine chinesische Studie mit 1500 Hypertoniepatienten zeigte: Bei 1–3 klinischen Kontrollbesuchen pro Jahr lag die Adhärenz bei 61%, bei 4–6 Terminen bei 70%, über 7 Besuche führten zu einer Therapietreue von 82%. Je kleiner die Kontrollintervalle, desto grösser also die Adhärenz – allerdings galt das nur für den persönlichen und nicht für den telefonischen Kontakt.24
Anreize schaffen
Inwiefern finanzielle Anreize als Massnahme auf Ebene des Gesundheitssystems für das Erreichen von Therapiezielen einen positiven Effekt haben, war Gegenstand der Untersuchung in einer US-amerikanischen multizentrischen, Cluster-randomisierten klinischen Studie über 12 Monate.25 Dabei zeigte sich im Primärversorgungssetting, dass nur finanzielle Anreize, die Arzt und Patient gemeinsam adressierten, nicht jedoch Anreize für nur einen von ihnen, zu einem statistisch signifikanten Unterschied bei der Senkung der LDL-Cholesterin-Werte im Vergleich zu Kontrollen ohne finanziellen Anreiz führten. Die Adhärenz nahm generell in allen Gruppen im Laufe der Studie ab, blieb jedoch in der Patientengruppe mit den gemeinsamen finanziellen Anreizen für Arzt und Patient am höchsten (im Mittel 39% über 12 Monate).
Ein anderer Ansatz ist der, Interventionen und finanzielle Anreize zu kombinieren, um die Adhärenz zu steigern. Dass dies ein Erfolg versprechender Ansatz sein könnte, zeigte die Auswertung eines Programms, das SMS-Erinnerungen zur Nachbestellung einer Dauermedikation mit Antithrombotika mit einem dynamischen Rabatt-Anreiz-Programm kombinierte. Unter den Programmteilnehmern lag die Adhärenz signifikant höher als in der Kontrollgruppe, zudem fiel bei ihnen eine 16%ige Verringerung der Inanspruchnahme der Notaufnahme auf.26
Auch auf Behandlerseite gilt: dranbleiben!
Das Nichterreichen von Therapiezielen liegt aber auch noch an einem weiteren Faktor: der Unlust auf Behandlerseite, die dazu führt, dass eine Therapie beibehalten wird, obwohl das Ziel nicht erreicht wird und optionale Therapien zur Verfügung stehen. In einer nationalen multizentrischen Beobachtungsstudie zeigte sich dieses Phänomen in Bezug auf die Behandlung einer Dyslipidämie bei 43% der ärztlichen Konsultationen von Menschen mit KHK.27 Besonders häufig trat therapeutische Unlust auf, wenn zwischen der Diagnosestellung von Dyslipidämie und KHK ein langer Zeitraum lag; weibliche Patienten waren zudem häufiger betroffen. Je erfahrener die Ärzte waren, desto angemessener wurden auch jüngere Patienten behandelt.
Miteva K, Koskinas KC, Mach F: A paradigm shift in lipid management – “the sooner, the lower, the better”. Leading Opinions Innere Medizin 2025; 13(8): 103-6
Quelle:
1. AGLA-Kurs Klinische Lipidologie, 18. bis 19. Januar 2024, Zürich
Literatur:
1 Cutler RL et al.: Economic impact of medication non-adherence by disease groups: a systematic review. BMJ Open 2018; 8: e016982 2 Granger BB et al.: Adherence to candesartan and placebo and outcomes in chronic heart failure in the CHARM programme: double-blind, randomised, controlled clinical trial. Lancet 2005; 366: 2005-11 3 Centers for Disease Conrol and Prevention (CDC): Chronic Disease. Atlanta, Georgia, USA (abgerufen am 04.10.2025). Einsehbar unter: www.cdc.gov 4 Foley L et al.: Prevalence and predictors of medication non-adherence among people living with multimorbidity: a systematic review and meta-analysis. BMJ Open 2021; 11: e044987 5 Lee EKP et al.: Global burden, regional differences, trends, and health consequences of medication nonadherence for hypertension during 2010 to 2020: a meta-analysis involving 27 million patients. J Am Heart Assoc 2022; 11: e026582 6 Durand H et al.: Medication adherence among patients with apparent treatment-resistant hypertension: systematic review and meta-analysis. J Hypertens 2017; 35: 2346-57r 7 Vrijens B et al.: A new taxonomy for describing and defining adherence to medications. Br J Clin Pharmacol 2012; 73: 691-705 8 Fischer MA et al.: Primary medication non-adherence: analysis of 195,930 electronic prescriptions. J Gen Intern Med 2010; 25: 284-90 9 Burnier M et al.: Adherence in hypertension. Circ Res 2019; 124: 1124-40 10 Shah ND et al.: Long-term medication adherence after myocardial infarction: experience of a community. Am J Med 2009; 122: 961.e7-13 11 Choudhry NK et al.: Medication adherence and blood pressure control: a scientific statement from the American Heart Association. Hypertension 2022; 79: e1-e14 12 National Community Pharmacists Association (NCPA): Medication adherence in America: A national report 2013. Alexandria, Virginia, USA; 2013 (abgerufen am 04.10.2025). Einsehbar unter: ncpanet.org 13 Gupta P et al.: Risk factors for nonadherence to antihypertensive treatment. Hypertension 2017; 69: 1113-20 14 Naderi et al.: Adherence to drugs that prevent cardiovascular disease: meta-analysis on 376,162 patients. Am J Med 2012; 125: 882-7.e1 15 Brown MT et al.: Medication adherence: WHO cares? Mayo Clin Proc 2011; 86: 304-14 16 Gupta P et al.: Biochemical screening for nonadherence is associated with blood pressure reduction and improvement in adherence. Hypertension 2017; 70: 1042-8 17 Burnier M: Drug adherence in hypertension. Pharmacol Res 2017; 125: 142-9 18 Parati G et al.: Adherence to single-pill versus free-equivalent combination therapy in hypertension: a systematic review and meta-analysis. Hypertension 2021; 77: 692-705 19 Schmieder RE et al.: Improved persistence to medication, decreased cardiovascular events and reduced all-cause mortality in hypertensive patients with use of single-pill combinations: results from the START-Study. Hypertension 2023; 80: 1127-35 20 Bokrantz T et al.: Antihypertensive drug classes and the risk of hip fracture: results from the Swedish primary care cardiovascular database. J Hypertens 2020; 38: 167-75 21 Santo K et al.: Medication reminder applications to improve adherence in coronary heart disease: a randomised clinical trial. Heart 2019; 105: 323-9 22 Choudhry NK et al.: Reminder devices on medication adherence: the REMIND randomized clinical trial. JAMA Intern Med 2017; 177: 624-31 23 Delavar F et al.: The effects of self-management education tailored to health literacy on medication adherence and blood pressure control among elderly people with primary hypertension: a randomized controlled trial. Patient Educ Couns 2020; 103: 336-42 24 Zuo HJ et al.: The impact of routine follow-up with health care teams on blood pressure control among patients with hypertension. J Hum Hypertens 2019; 33: 466-74 25 Asch DA et al.: Effect of financial incentives to physicians, patients, or both on lipid levels: a randomized clinical trial. JAMA 2015; 314: 1926-35 26 Peasah SK et al.: Assessing the impact of a financial incentive and refill reminder program on medication adherence and costs. J Manag Care Spec Pharm 2024; 30: 43-51 27 Lázaro P et al.: Therapeutic inertia in the outpatient management of dyslipidemia in patients with ischemic heart disease. The inertia study. Rev Esp Cardiol 2010; 63: 1428-37
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...