Vielversprechende Daten an einem virtuellen Meeting
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Spannende Studienergebnisse zu Kopf-Hals-Tumoren spielten auch dieses Jahr am Meeting der American Society of Clinical Oncology (ASCO) eine bedeutende Rolle. PD Dr. med. Dr. phil. nat. Sacha Rothschild erläuterte uns in einem ausführlichen Gespräch unter anderem, welche Vorteile das Verfahren einer Sentinellymphknotenbiopsie bei frühen Mundhöhlen- oder Oropharynxkarzinomen bieten kann und ob der Tyrosinkinase-Inhibitor Axitinib zukünftig eine Therapieoption bei adenoid-zystischen Karzinomen darstellen könnte.
Die E3311-Studie der ECOG-ACRIN-Gruppe hat beim lokal fortgeschrittenen Oropharynxkarzinom die Reduktion der Radiotherapie nach der transoralen Roboter-assistierten OP untersucht. Wie schätzen Sie die Ergebnisse dieser Studie ein?
S. Rothschild: Es handelt sich bei der E3311-Studie um eine grosse Machbarkeitsstudie zu Patienten mit p16-positivem lokal fortgeschrittenem Oropharynxkarzinom, deren komplexes Design ich kurz erläutern möchte. Die Patienten wurden in eine Niedrigrisikogruppe (R0-Resektion, N0- oder N1-Status; falls Lymphknotenbefall, dann ohne extrakapsuläres Wachstum), welche keine adjuvante Therapie erhielt, und eine Hochrisikogruppe (R1-Resektion, 5 oder mehr befallene Lymphknoten und/oder extrakapsuläres Wachstum), welche einer adjuvanten Radiochemotherapie unterzogen wurde, sowie eine intermediäre Risikogruppe stratifiziert. Die intermediäre Risikogruppe wurde durch knappe Resektionsränder (<3mm), Befall von 2–4 Lymphknoten, minimales extranodales Wachstum und/oder Perineuralscheiden- und/oder lymphovaskuläre Invasion definiert und in zwei Arme randomisiert: Der eine Arm erhielt eine Standard-dosierte intensitätsmodulierte Radiotherapie (IMRT) bis 60Gy, der andere dieselbe Therapieform, jedoch mit Dosis-reduzierter Strahlung bis 50Gy.
Die Studienfrage war nun, ob es möglich wäre, eine Risikostratifizierung einzuführen und bei Patienten mit intermediärem Risiko eine Dosis-reduzierte Radiotherapie vorzunehmen. Die Autoren konnten zeigen, dass das 2-Jahres-PFS (progressionsfreies Überleben) in allen Risikogruppen fast gleich war, spannenderweise auch in beiden Armen der intermediären Risikogruppe. Es scheint also möglich zu sein, bei bestimmten p16+ Oropharynxkarzinompatienten eine Dosis-reduzierte Radiotherapie vorzunehmen. Dies muss jedoch in einer prospektiven, randomisierten Phase-III-Studie überprüft und bestätigt werden.
Eine randomisierte Studie verglich bei Patienten mit Oropharynxkarzinom die elektive zervikale Lymphknotendissektionmit der Sentinellymphknotenbiopsie. Was waren die Ergebnisse bezüglich Wirksamkeit und Morbidität?
S. Rothschild: Das Verfahren der Sentinellymphknotenbiopsie ist bei einigen Entitäten, wie dem Mammakarzinom und dem Melanom, bereits etabliert. Bei Kopf-Hals-Tumoren gab es schon einige Studien zu diesem Themenkreis, die u.a. zeigten, dass die Prognose früher Mundhöhlenkarzinome bei Anwendung einer elektiven Lymphknotendissektion im Vergleich zu keiner Lymphknotendissektion besser zu sein scheint. Vor diesem Hintergrund wurden nun in der prospektiven französischen Studie Senti-MERORL rund 300 Patienten mit cT1-2, cN0 Mundhöhlen- oder Oropharynxkarzinomen entweder zu einer Lymphknotendissektion am Hals oder einem Sentinellymphknotenverfahren 1:1 randomisiert. Der primäre Endpunkt war die Rezidivfreiheit nach zwei Jahren im Bereich des zervikalen Lymphabflusses. Bei den sekundären Endpunkten handelte es sich u.a. um das Gesamtüberleben (OS), das krankheitsfreie Überleben (DFS) und die lokoregionäre Rezidivrate.
21% jener Patienten, die zu einer Lymphknotendissektion randomisiert wurden, hatten einen Lymphknotenbefall am Hals, im Vergleich zu 23% der Patienten, die zu einer Sentinellymphknotenbiopsie randomisiert wurden. Die Aussagekraft einer Sentinellymphknotenbiopsie scheint also gut zu sein.
Die Rezidivrate in zervikalen Lymphknoten war mit 10% vs. 9% ebenfalls vergleichbar. Äquivalent zeigte sich zudem der primäre Endpunkt der Rezidivfreiheit nach zwei Jahren im Bereich des zervikalen Lymphabflusses mit rund 90%. Die sekundären Endpunkte waren in beiden Gruppen ident. Die Sentinellymphknotenbiopsie ist also für diese frühen Karzinome ein gutes Verfahren, das für diese frühen Stadien routinemässig eingesetzt werden sollte.
Besonders interessant ist, dass die breite Palette funktioneller Endpunkte, die in die Studie miteinbezogen wurden, wie z.B. die Beweglichkeit und die Arbeitsfähigkeit innert des ersten Jahres unter den Patienten, welche eine Sentinellymphknotenbiopsie erhielten, deutlich besser waren. Diese Überlegenheit lässt sich aber nach dem ersten Jahr nicht mehr feststellen. Ebenso konnte die Hospitalisationsdauer unter dem Sentinellymphknotenverfahren verkürzt werden.
Eine Deeskalationsstudie wurde bei Patienten mit lokal fortgeschrittenem Plattenepithelkarzinom des Kopf-Hals-Bereichs präsentiert. Wie wirkte sich die unterschiedliche Radiochemotherapie auf das Gesamtüberleben der Patienten aus?
S. Rothschild: Eine kombinierte Radiochemotherapie mit Cisplatin weist leider eine hohe Toxizität auf, weshalb die Forderung, eine wie auch immer geartete Anpassung des Dosierungsschemas vorzunehmen, schon länger im Raum steht.
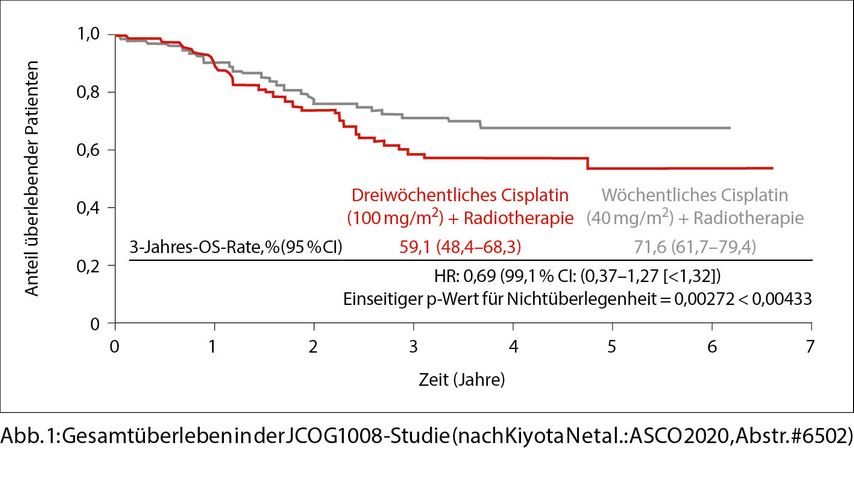
In die randomisierte Phase-II/III-Studie JCOG1008 wurden 260 Patienten mit lokal fortgeschrittenem Plattenepithelkarzinom des Kopf-Hals-Bereichs eingeschlossen, welche einer Resektion unterzogen worden waren und entweder ein R1-Stadium oder ein extrakapsuläres Wachstum in den betroffenen Lymphknoten zeigten, also eine eindeutige Indikation für eine kombinierte Radiochemotherapie.
Cisplatin wurde entweder standardgemäss im Schema 100mg/m2 dreiwöchentlich oder in einem modifizierten Schema 40mg/m2 wöchentlich verabreicht. Als primärer Endpunkt wurde das OS definiert.
Die Radiotherapie erfolgte mit einer Dosis von 66Gy. Als kleinen Kritikpunkt möchte ich hier anmerken, dass der Bestrahlungsprozess nicht klar definiert worden war, denn sowohl eine konventionelle Radiotherapie als auch eine IMRT waren möglich, wobei Letztere heute eigentlich Standard sein sollte.
In dieser Studie gibt es ein Ungleichgewicht hinsichtlich der Patientencharakteristika, da sich eine grössere Zahl an Patienten mit T3/T4-Tumoren im Arm der dreiwöchentlichen Cisplatin-Therapie findet. Einen sehr grossen Kritikpunkt stellt meines Erachtens auch der nicht erhobene p16-Status der Patienten dar, der bei entsprechend ungleicher Verteilung zwischen den Armen die Ergebnisse beeinflussen hätte können.
Eindrücklich war die erreichte kumulative Dosis an Cisplatin, welche im dreiwöchentlichen Intervall 280mg/m2 vs. 239mg/m2 im wöchentlichen Intervall betrug. Das wöchentliche Cisplatin-Schema war dem dreiwöchentlichen in Bezug auf das OS mit 72% vs. 59% klar überlegen (Abb. 1), was sich auch in Bezug auf sekundäre Endpunkte wie das rezidivfreie Überleben zeigte. Ebenso wurde die Toxizität, insbesondere die Nephrotoxizität, unter dem modifizierten Schema verringert.
Diese Studie hat durchaus mein Interesse geweckt, ich hege jedoch noch Zweifel aufgrund der ungleichen Patientenverteilung und der fehlenden Daten zum p16-Status. Aus diesem Grund möchte ich die finalen Resultate noch abwarten, bevor ich das modifizierte Dosierungsschema als gleichwertig und neuen Standard erachte.
Bei Patienten mit HRAS-mutiertem Plattenepithelkarzinom des Kopf-Hals-Bereichs wurde der Wirkstoff Tipifarnib getestet. Ist dieser eine vielversprechende Option für die Zukunft?
S. Rothschild: Beim Wirkstoff Tipifarnib handelt es sich um einen selektiven Inhibitor der Farnesyltransferase, welche für die Funktion der HRas-GTPase notwendig ist. HRAS-Mutationen sind bei verschiedenen Entitäten zu finden, u.a. auch bei Plattenepithelkarzinomen des Kopf-Hals-Bereiches.
In einer sehr interessanten Phase-II-Studie mit einer Expansionskohorte speziell für Patienten mit Plattenepithelkarzinomen des Kopf-Hals-Bereiches wurde dieser Wirkstoff nun untersucht.
90% der Patienten waren ausgiebig mit Cisplatin vorbehandelt worden, über 60% mit Immuncheckpoint-Inhibitoren (CPI). Die Ansprechrate unter Tipifarnib betrug über 45%, was angesichts der historischen Ansprechraten von unter 10% bei Zweit- und Drittlinientherapien ein sehr gutes Ergebnis ist.
Interessant ist ausserdem die Ansprechdauer, die über 15 Monate betrug, sowie das PFS von 5,9 Monaten, welches mit einem PFS von 2,8 Monaten bei der Therapielinie, welche die Patienten vor Studienbeginn erhalten haben, verglichen wurde. Diese Ergebnisse sind aber noch mit Vorsicht zu geniessen, denn natürlich handelte es sich um entsprechend vorselektionierte Patienten.
Die Therapieoptionen für Patienten mit Plattenepithelkarzinomen des Kopf-Hals-Bereiches sind bislang nur wenig zufriedenstellend. Tipifarnib könnte in der kleinen Subpopulation der HRAS-mutierten Patienten eine vielversprechende Ergänzung sein und wird nun im Rahmen einer Zulassungsstudie getestet. Die Verträglichkeit scheint indes relativ gut zu sein.
Zur Immuntherapie beim metastasierten Plattenepithelkarzinom des Kopf-Hals-Bereichs wurde ein Update der KEYNOTE-048-Studie präsentiert. Was waren die Ergebnisse dieser Studie?
S. Rothschild: Es handelt sich bei dieser bereits auf mehreren Kongressen präsentierten Studie um eine dreiarmige Studie für Patienten mit rezidivierten/metastasierten Kopf-Hals-Tumoren, welche entweder klassisch eine Therapie nach dem EXTREME-Schema aus Platin, 5-Fluorouracil (5-FU) und Cetuximab oder experimentell Pembrolizumab (P) allein oder P plus eine Chemotherapie aus Platin und 5-FU (P + C) erhielten.
Patienten unter P + C zeigten in der gesamten Population die beste OS-Rate. Pverhielt sich superior in Bezug auf das OS bei Patienten mit einer erhöhten Expression des «programmed death ligand 1»(PD-L1), sprich einem Combined PositiveScore von >20% und auch >1%.
Dieses Jahr wurde am ASCO-Meeting eine Analyse der Daten des PFS2, d.h. die progressionsfreie Zeit unter der Zweitlinientherapie, präsentiert. 40–50% der Patienten haben eine Zweitlinientherapie erhalten, 16% der Patienten aus dem EXTREME-Arm wurden dabei einer Immuntherapie zugeführt. Das PFS2 konnte unter P oder P + C im Vergleich zu EXTREME verlängert werden.
Es ist schwierig, daraus eine klare Schlussfolgerung zu ziehen. Die bereits an anderen Kongressen präsentierten Daten wurden zweifelsohne nochmals bestätigt. Pembrolizumab hat einen etablierten Stellenwert in der Erstlinienbehandlung von rezidivierten/metastasierten Plattenepithelkarzinomen des Kopf-Hals-Bereichs.
Beim seltenen adenoid-zystischen Karzinom wurden die Ergebnisse einer randomisierten Studie mit Axitinib vorgestellt. Wie schätzen Sie diese Ergebnisse ein?
S. Rothschild: Sobald die adenoid-zystischen Karzinome (ACC) metastasieren oder nicht mehr kurativ mittels Operation oder Radiotherapie behandelbar sind, gibt es nur noch unzureichende Therapiemöglichkeiten.
Die Phase-II-Studie NCT02859012 zum Tyrosinkinase-Inhibitor Axitinib ist die erste randomisierte Studie zur Tumorentität des ACC. 60 Patienten mit nichtresektablem oder metastasiertem ACC, welche innerhalb der letzten neun Monate vor Einschluss eine Krankheitsprogression zeigten, wurden 1:1 randomisiert zu entweder einer Therapie aus Axitinib 5mg 2x täglich oder nur Observation, mit der Möglichkeit eines Crossovers im Falle einer Krankheitsprogression. Vor Studienbeginn wurde bei allen Patienten ein Next Generation Sequencing durchgeführt, um mögliche Prädiktoren des Therapieansprechens zu evaluieren.
Die PFS-Rate nach 6 Monaten, welche als primärer Endpunkt der Studie definiert worden war, betrug 73% im Axitinib-Arm versus 23% in der Kontrollgruppe. Weniger befriedigend ist die Ansprechrate von 0% unter Axitinib. Allerdings konnte eine Krankheitskontrollrate von 100% erzielt werden, im Vergleich zu 52% im therapiefreien Arm. Eine Krankheitsstabilisierung unter Axitinib scheint also möglich zu sein. Angesichts der guten PFS- und Krankheitskontrollrate in der Kontrollgruppe lässt sich allerdings darüber diskutieren, ob alle Patienten mit ACC zwingend einer Therapie unterzogen werden sollten, besonders hinsichtlich des oft indolenten Verlaufes dieser Entität.
Es scheint Patienten zu geben, die einen Nutzen aus einer Therapie mit Axitinib ziehen können, auch wenn sich diese nicht im objektiven Ansprechen manifestiert. Wahrscheinlich wurde eine Reihe von Patienten im Rahmen dieser Studie jedoch auch übertherapiert. Nicht zu vernachlässigen ist dabei die Toxizität von Axitinib, die sich in der Studie immerhin in Form einer behandlungsbedürftigen Hypertonie (ca. 25%) oder einer Diarrhö vom Grad3/4 (ca. 10%) äusserte.
Gab es weitere Studien am ASCO, die Sie als besonders wichtig erachten?
S. Rothschild: Ich möchte gern die am diesjährigen ASCO-Meeting präsentierte Analyse der TPExtreme-Studie hervorheben. In dieser randomisierten Studie wurde bekanntermassen das EXTREME-
Schema mit einem Taxan-basierten Chemotherapie-Schema (TPEx) bei Patienten mit metastasiertem Plattenepithelkarzinom des Kopf-Hals-Bereiches verglichen. Sie war nicht positiv bzgl. des primären Endpunktes OS, was u.a. daran liegen könnte, dass Patienten im EXTREME-Arm ein langes medianes Überleben von mehr als 13 Monaten zeigten.
Die heuer präsentierte Analyse stellte die explorativen Endpunkte bzgl. der mit dem Fragebogen QLQ-C30 erfassten Lebensqualität (QoL) vor, welche unter dem TPEx-Regime verbessert werden konnte.
Interessant sind auch die Daten für die nächste Therapielinie: 50% der Patienten erhielten eine aktive Zweitlinientherapie, aber von diesen nur 16% mittels eines CPI. Die Überlebensrate wurde mit CPI in der Zweitlinie verbessert, was bereits erhobene Daten zu Nivolumab und Pembrolizumab in der zweiten Therapielinie bestätigt. Der Benefit einer CPI-Therapie war grösser, wenn die Patienten aus dem TPEx-Arm kamen. Möglicherweise spielt also die Art der vorherigen Behandlung eine Rolle für die Effektivität der darauffolgenden Therapie. Angesichts der KEYNOTE-048-Studie, in der sich die CPI in der Erstlinie bewiesen haben, scheinen diese Daten nicht mehr allzu relevant. Meiner Meinung nach wäre es aber von Interesse für zukünftige Studien, der Kombinationstherapie aus Taxan plus einem CPI in der ersten Therapielinie eine Chance zu geben.
Das Interview führte
Dr. Nicole Leitner
Unser Gesprächspartner:
PD Dr. med. Dr. phil. nat. Sacha Rothschild
Medizinische Onkologie
Universitätsspital Basel
E-Mail: Sacha.Rothschild@usb.ch
Das könnte Sie auch interessieren:
Morbus Menière – der Pathomechanismus des Hydrops
Schon im 19. Jahrhundert sah man einen Zusammenhang zwischen Schwindel, Hörverlust und Tinnitus, verursacht von pathologischen Vorgängen im Innenohr. Knapp 80 Jahre später wurde der ...
Wie der Darm die Nasennebenhöhlen beeinflusst
Die verschobene intestinale Flora beeinflusst das Immunsystem nachteilhaft in seiner Arbeit und begünstigt Entzündungskrankheiten der Atemwege. Am Beispiel der chronischen Rhinosinusitis ...
Breaking News: die Gentherapie bei Otoferlin-Taubheit
Gentherapie stellt eine neue und innovative Therapieoption bei genetisch bedingter Schwerhörigkeit dar, die eine direkte kausale Behandlung der zugrunde liegenden Pathologie ermöglicht.