_A.jpg)
Wenn die Magensonde nicht fördert: der seltene Fall eines Magenabszesses
Autorin:
Dr. Antonia Punzengruber
Abteilung für Allgemein- und Viszeralchirurgie
Ordensklinikum Linz
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der vorliegende Fallbericht soll die Aufmerksamkeit auf die seltene Pathologie des Magenwandabszesses lenken, die mit einem eindrucksvollen Ausprägungsgrad initial eine falsche Verdachtsdiagnose hervorgerufen hat.
Keypoints
-
Intramurale Magenabszesse sind ein in der Literatur bis dato nur vereinzelt beschriebenes Krankheitsbild.
-
Ursächlich scheinen vordergründig Fremkörperperforationen oder maligne Neoplasien zu sein, in diesem Fall konnte die Ätiologie nicht geklärt werden.
-
Endoskopische Inzisionen und Drainagen sind anhand der Literaturbeispiele komplikationslos durchführbar und erlauben kürzere stationäre Aufenthalte und eine bessere Lebensqualität der Patient:innen.
Multiple Differenzialdiagnosen und fehlende Richtlinien
Fieber und akute Bauchschmerzen sind häufige Symptome mit multiplen Differenzialdiagnosen. Magenwandabszesse sind eine seltene davon. Jene sind in der Literatur nur vereinzelt beschrieben, einige Fälle im Rahmen von Fremdkörperperforationen,1 durch maligne Tumoren oder bei immunsupprimierten Patient:innen. Die beschriebenen Läsionen messen meist weniger als 6cm.2,3 Insbesondere in der diagnostischen Abgrenzung zu malignen Läsionen können intramurale Magenabszesse eine Herausforderung darstellen.4,5Aufgrund der geringen Inzidenz liegen noch keine Richtlinien zum diagnostischen und therapeutischen Vorgehen vor, jedoch konnten im Rahmen dieser Fallberichte endoskopische Drainagen sicher durchgeführt werden. Mit dem nachfolgenden Case Report soll die Aufmerksamkeit auf dieses seltene Krankheitsbild gelenkt werden, das in dieser Ausprägung initial eine falsche Verdachtsdiagnose hervorgerufen hat.
Fallbericht
Berichtet wird der Fall einer 74-jährigen Patientin, die sich in der Notfallambulanz mit akuten Abdominalgien und febrilen Temperaturen vorstellt. Sie ist erst kürzlich aus ihrer Heimat Saudi-Arabien zurückgekehrt, dort seien bereits vor 6 Tagen erstmalig Bauchschmerzen aufgetreten. Auch ein Sonografiebefund aus Saudi Arabien ist vorliegend, in dem eine große abdominelle Raumforderung beschrieben wird, die als Pankreaspseudozyste mit einem Volumen von 1268ml bewertet wurde.
Klinisch präsentiert sich die Patientin mit einer Défense musculaire im Oberbauch, das Punctum maximum der Schmerzen liegt im Epigastrium. Sie berichtet von neu aufgetretenem Reflux.
Laborchemisch zeigen sich stark elevierte Entzündungsparameter (CRP 24,1mg/dl, Leukozyten 17,2G) sowie eine vorerst stabile exkretorische Funktion bei bekannter chronischer Niereninsuffizienz Grad IV (Kreatinin 2,33mg/dl). Als internistische Vorerkrankungen sind eine koronare Herzkrankheit mit Z.n. Stentrevaskularisation, eine Herzinsuffizienz mit erhaltener Ejektionsfraktion („heart failure with preserved ejection fraction“; HFpEF), arterielle Hypertonie und ein Diabetes mellitus Typ 2 bekannt. Abdominelle Traumata, Voroperationen oder rezente Infekte sind nicht erhebbar.
In der durchgeführten Computertomografie des Abdomens (Abb.1) zeigt sich der Verdacht auf einen hohen Ileus mit prall sekretgefülltem, distendiertem Magen (25cm kraniokaudal). Weiters stellt sich die Magenwand auf bis zu 17mm verdickt dar – mit intramuralen Lufteinschlüssen, insbesondere entlang der großen Kurvatur. Eine Ausgangsstenose im gastroduodenalen Übergang wird suspiziert. Rasch wird eine nasogastrale Sonde eingebracht, die trotz korrekter Lage kein Sekret fördert.
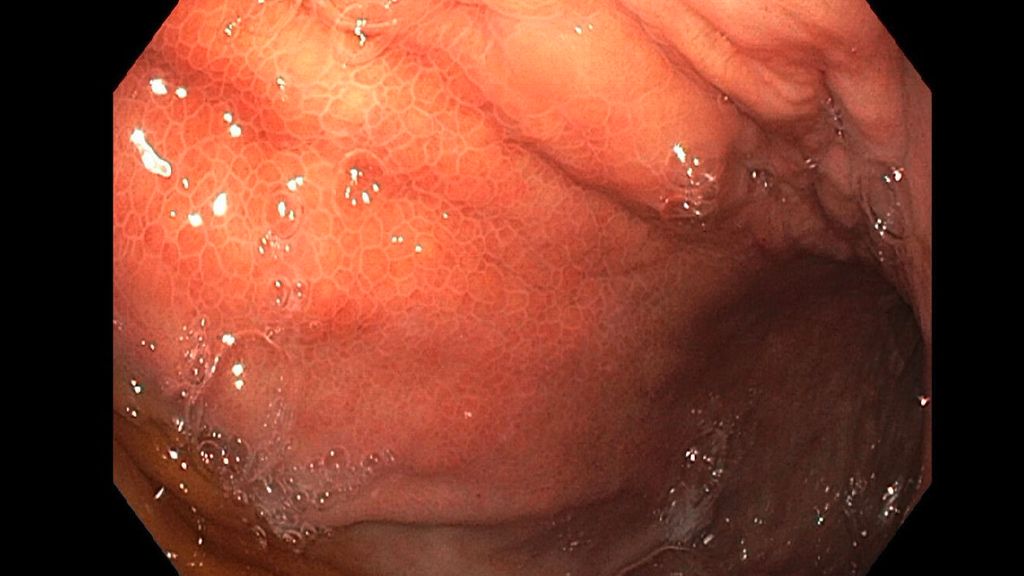
Eine Gastroskopie unter Intubationsnarkose wird angeschlossen (Abb.2). Gastroskopisch ist der Magen leer, die Schleimhaut adäquat durchblutet, ohne Ulzerationen oder malignomsuspekte Areale. Die einzige Auffälligkeit: Der Magen entfaltet sich nicht gänzlich, und zwar aufgrund einer submukös liegenden, verdrängenden Raumforderung im Bereich der Magenvorderwand. Aufgrund der Raumforderung kann der Pylorus nicht eingesehen werden.
Im Rahmen der Narkose wird eine Sonografie des Abdomens ergänzt, in der sich nun der Verdacht bestätigt, dass die große Fluidokollektion nicht im Magen, sondern intramural in der ventralen Magenwand liegt.
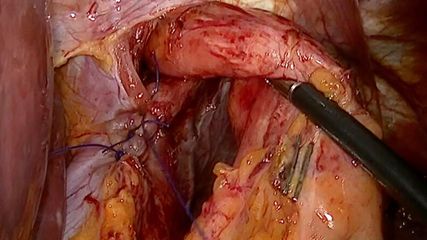
Es folgen eine sonografisch gezielte Punktion und perkutane Pigtail-Drainageanlage in die Fluidokollektion (Abb.3). Prompt entleeren sich 2,8l Pus. Die Drainage wird regelmäßig gespült und für 10 Tage belassen. In der Kultur des Punktats können Streptococcus anginosus und Klebsiella pneumoniae nachgewiesen werden, die initial eingeleitete Antibiose mit Piperacillin/Tazobactam wird antibiogrammgerecht umgestellt. Eine Kontrollgastroskopie (Abb.4) zeigt einen unauffälligen Befund am Pylorus und im Bulbus sowie in der Pars descendens duodeni, zahlreiche Biopsien der Magenschleimhaut ergeben eine geringgradige chronische, inaktive Corpusgastritis mit mukosalem Ödem.
4 Tage nach Entfernung der Pigtail-Drainage präsentiert sich die Patientin mit zunehmenden Schmerzen und steigenden Entzündungsparametern. Trotz der regelmäßigen Spülungen und Keimspektrum-gerechten antibiotischen Therapie tritt ein Abszessrezidiv auf. Eine neuerliche perkutane Pigtail-Drainage wird gelegt, diesmal CT-gezielt. Bei der Kontrastmittelapplikation über die neue Pigtail-Drainage unmittelbar nach der Intervention kann keine Verbindung zum Magenlumen oder zur freien Bauchhöhle dargestellt werden. Es wird daher geplant, den Abszessinhalt endosonografisch gezielt in den Magen abzuleiten.
Der Versuch bleibt jedoch frustran. Die Abszesshöhle wird über die liegende Drainage von außen mit Blaulösung angespült. Unter gastroskopischer Sicht kann wiederum kein Austritt von Blau ins Magenlumen nachgewiesen werden. Die Höhle kann jedoch durch die äußere Drainage nicht ausreichend aufgefüllt werden, um einen endoskopischen Stent gefahrlos zu platzieren, sodass möglicherweise doch eine Verbindung zur freien Bauchhöhle besteht. Aufgrund dieses Verdachts wird die Untersuchung sofort abgebrochen. Es wird somit die perkutan gelegte Drainage in situ belassen. Sie kann nach einer abschließenden CT-Kontrolle nach insgesamt weiteren 24 Tagen Liegedauer entfernt werden und die Patientin bleibt schließlich infektfrei.
Schlussfolgerungen
Das seltene Krankheitsbild rief mit dem eindrücklichen CT-Bild zu Beginn eine falsche Verdachtsdiagnose (hoher Ileus) hervor. Erst durch die zusätzliche Endoskopie lag der notwendige Hinweis für die richtige Diagnosestellung und somit die Möglichkeit zur Fokussanierung vor. Eine endoskopische Drainageanlage, die eine frühere Entlassung und bessere Lebensqualität der Patientin erlaubt hätte, blieb leider frustran, aber auch die externe Drainage konnte schließlich zum Therapieerfolg führen.
Offen bleibt die Ätiologie des Magenwandabszesses bei dieser Patientin, da weder Anamnese noch bildgebende Diagnostik noch Endoskopie mit mikroskopischer Histologie die genaue Ursache klären konnten.
Literatur:
1 Fukunaga T et al.: Gastric intramural abscess caused by a blister pack. Clin Gastroenterol Hepatol 2022; 20(5): e919 2 Kyung RK et al.: A case of intramural gastric wall abscess, a rare disease successfully treated with endoscopic incision and drainage. Gut and Liver 2023; 17(6): 949-53 3 Bergersen Se et al.: Intramural gastric abscess. Tidsskr Nor Legeforen 2022; 142(1) 4 Chen Y et al.: Diagnostic challenges in differentiating intramural gastric abscess from gastric cancer. Medicine 2018; 97(43): e12756 5 Na-Ri L et al.: Intramural gastric abscess misdiagnosed as advanced gastric cancer. Arch Iran Med 2023; 26(9): 542-6
Das könnte Sie auch interessieren:
Einfluss der Dünndarmfehlbesiedelung bei Patient:innen mit CED
Abdominelle Beschwerden sind ein häufiges Problem, mit dem man in Klinik und Praxis konfrontiert wird. Die Differenzialdiagnosen hierzu können vielfältig sein. Eine bakterielle ...
Antirefluxbarriere des LES – ein Auslaufmodell?
Hauptursache für das Auftreten einer gastroösophagealen Refluxerkrankung ist ein Defekt der sogenannten Antirefluxbarriere, zu der der untere Ösophagussphinkter (LES) zählt. Moderne ...
Perioperative Ernährung bei gastrointestinalen Eingriffen
Im Bereich der perioperativen Ernährung bei geplanten Operationen am Magen-Darm-Trakt wurden in den letzten Jahren einige Dogmen über Bord geworfen – mit dem Ziel, den Patienten ...
_A.jpg)
_A.jpg)
_A.jpg)
_A.jpg)