Chirurgische Therapie: wie und für wen?
Autorinnen:
Dr. med. Lana Fourie
Anna Farkašová
Dr. med. Kerstin Neuschütz
Klinik für Allgemein- und Viszeralchirurgie, Luzerner Kantonsspital (LUKS)
E-Mail: anna.farkasova@luks.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Für Patient:innen mit gastroösophagealer Refluxkrankheit (GERD) oder mit einer axialen Hiatushernie kann eine chirurgische Behandlung indiziert sein. Entscheidend ist dabei die richtige Indikationsstellung. Grundpfeiler der operativen Technik sind die Cruroraphie sowie die Verstärkung der Antirefluxbarriere, wobei hierfür die Fundoplikatio oder eine anatomische Rekonstruktion zur Verfügung stehen. Die Auswahl des chirurgischen Verfahrens basiert dabei auf einer individuellen Entscheidungsfindung gemeinsam mit den Patient:innen.
Keypoints
-
Eine Antirefluxoperation ist bei objektiv bestätigter, therapieresistenter oder komplizierter GERD, insbesondere bei gleichzeitig vorliegender axialer Hiatushernie, indiziert.
-
Die Cruroraphie und die Verstärkung der Antirefluxbarriere mittels Fundoplikatio-Manschette oder anatomischer Rekonstruktion sind die zentralen Schritte jeder Antirefluxoperation.
-
Die korrekte Indikationsstellung sowie die individuell ausgewählte Operationstechnik sind entscheidend für den Therapieerfolg.
Gastroösophageale Refluxkrankheit
Die GERD zählt weltweit zu den häufigsten Erkrankungen des oberen Gastrointestinaltrakts. Die globale Prävalenz liegt bei etwa 14%, in westlichen Industrieländern sogar bei bis zu 30%.1,2 Nach dem Lyon Konsensus 2.0 wird GERD als das Vorliegen belastender Symptome in Kombination mit objektivierbaren Hinweisen in der Endoskopie und/oder im Refluxmonitoring definiert.3 Belastende Symptome umfassen typischerweise Sodbrennen und Regurgitation, aber auch atypische Beschwerden wie Husten, Heiserkeit oder Räuspern.4 Die häufigste Form ist die nichterosive Refluxkrankheit (NERD), die etwa 60–70% der Fälle ausmacht.5 Bei diesen zeigt die Endoskopie meist unauffällige Befunde, sodass zur Diagnosesicherung eine pH-Metrie mit Impedanzmessung oder eine Bravo-Kapsel eingesetzt wird. Eine unbehandelte oder unzureichend kontrollierte GERD kann zu peptischen Strikturen oder einem Barrett-Ösophagus führen, der wiederum ein Risikofaktor für die Entstehung eines Adenokarzinoms ist.6
Die Antirefluxbarriere
Im Fokus der Pathophysiologie der GERD steht die Integrität der Antirefluxbarriere am ösophagogastralen Übergang. Diese Barriere setzt sich aus mehreren Komponenten zusammen: dem unteren Ösophagussphinkter, den Zwerchfellschenkeln am Hiatus, dem Druckgradienten zwischen Thorax und Abdomen, dem phrenoösophagealen Ligament sowie dem His-Winkel und dem daraus entstehenden Ventilmechanismus.7 Wird eines oder mehrere dieser Elemente geschwächt, wie etwa durch das Vorliegen einer axialen Hiatushernie, so werden Refluxereignisse begünstigt.8
Dabei ist es wichtig, zu verstehen, dass GERD-Symptome nicht ausschliesslich durch Säure entstehen. Das Volumen des Refluxats – also die Menge des zurückfliessenden Sekrets und dessen intraluminale Ausbreitung – spielt eine wesentliche Rolle bei der Symptomgenese. Refluxepisoden mit grösserem Volumen führen zu einer stärkeren ösophagealen Distension und können dadurch Beschwerden wie Sodbrennen, Regurgitation oder Husten auslösen, selbst wenn der Reflux nicht sauer ist oder die Säure pharmakologisch durch Protonenpumpeninhibitoren (PPI) supprimiert wurde.9
Hiatushernien
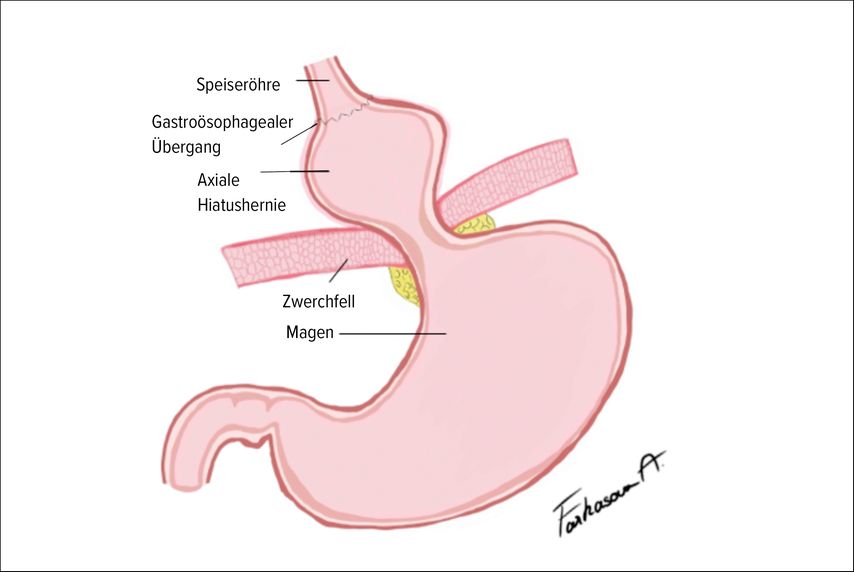
Hiatushernien werden klinisch in axiale und paraösophageale Typen unterschieden. Die axiale Hiatushernie (Abb.1) ist mit bis zu 95% die häufigste Form und ist durch die Verlagerung des gastroösophagealen Übergangs und des proximalen Magens durch den erweiterten Hiatus in den Thorax definiert. Paraösophageale Hernien sind seltener und zeichnen sich dadurch aus, dass der gastroösophageale Übergang infradiaphragmal bleibt, während Anteile des Magens neben dem Ösophagus in den Thorax hernieren.10
Diagnostik und Therapie
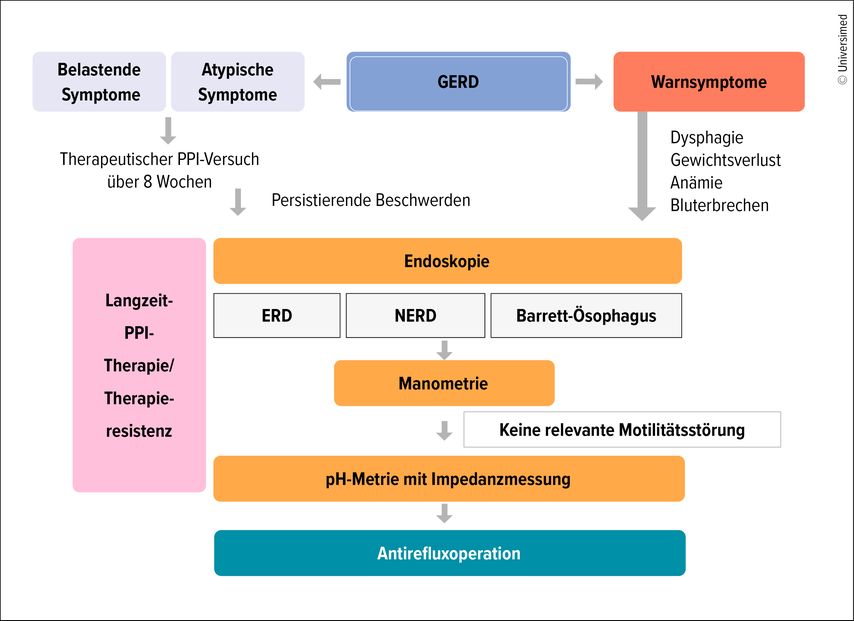
Bei typischen GERD-Symptomen ohne Alarmzeichen sollte gemäss S2k-Leitlinien zunächst eine empirische Therapie begonnen werden (Abb.2). Diese beinhaltet Lebensstiländerungen wie Gewichtsreduktion, Ernährungsanpassung, Hochlagerung des Kopfendes des Bettes und das Vermeiden spätabendlicher Mahlzeiten sowie einen 8-wöchigen Therapieversuch mit einem PPI (z.B. Omeprazol 20mg einmal täglich 30–60 Minuten vor dem Frühstück). Dieses Vorgehen empfehlen auch das American College of Gastroenterology und die American Gastroenterological Association. Bei fehlendem Ansprechen auf PPI, unklarer Diagnose oder Warnsymptomen ist eine Ösophagogastroduodenoskopie indiziert. Bei Patient:innen mit NERD und fortbestehenden Symptomen sollte eine 24-Stunden-pH-Metrie mit Impedanzmessung durchgeführt werden, um nicht sauren Reflux bzw. Volumenreflux als Ursache der Beschwerden zu identifizieren.3 Eine Manometrie ist bei Verdacht auf eine Motilitätsstörung indiziert und sollte vor einer chirurgischen Therapie, insbesondere um eine Achalasie auszuschliessen, durchgeführt werden.11 Während der Grossteil der Patient:innen mit GERD gut auf Lebensstilmodifikationen und eine Therapie mit PPI anspricht, besteht bei einem bestimmten Anteil die Notwendigkeit einer chirurgischen Intervention.12 Die Indikationen für die chirurgische Therapie bei Patient:innen mit GERD umfassen:
-
refraktäre GERD, insbesondere bei gleichzeitig vorliegender axialer Hiatushernie, die trotz optimaler medikamentöser Behandlung keine ausreichende Besserung zeigt;
-
langjähriger gesicherter Reflux und Komplikationen wie peptische Strikturen;
-
eine langfristige PPI-Einnahme ist vom Patienten/von der Patientin nicht gewünscht;
-
bestätigte extraösophageale Manifestationen, wie zum Beispiel Husten, Heiserkeit, Tracheitiden, wobei eine anderweitige Ätiologie sicher ausgeschlossen wurde.
Die axiale Hiatushernie per se stellt keine Operationsindikation dar. Eine Operation ist nur bei Vorliegen von klinisch relevanten Symptomen oder gleichzeitig vorhandener Refluxerkrankung indiziert.
Der Erfolg einer Operation hängt also wesentlich von der sorgfältigen Auswahl geeigneter Patient:innen und der gründlichen Indikationsstellung ab.
Operation
Das Ziel der Operation bei GERD ist es, den ösophagealen Hiatus spannungsfrei einzuengen und die Antirefluxbarriere zu rekonstruieren.13 Bei Vorliegen einer Hiatushernie wird zudem der hernierte Magen vollständig in den Bauchraum zurückverlagert. Die beiden elementaren Operationsschritte sind somit die Rekonstruktion des Hiatus – die sog. Cruroraphie – und die Verstärkung der Antirefluxbarriere durch eine Fundoplikatio oder eine anatomische Rekonstruktion. Eine kürzlich durchgeführte eigene Umfrage hat ergeben, dass etwa die Hälfte der Chirurg:innen routinemässig einen einheitlichen Standardtyp der Fundoplikatio verwendet. Rund ein Viertel passt die Operationstechnik individuell an die jeweilige klinische Situation und die Symptome der Patient:innen an. Die restlichen Chirurg:innen setzen neben der Fundoplikatio auch alternative operative Verfahren im Sinne einer anatomischen Rekonstruktion ein.
Cruroraphie
In den S2k-Leitlinien wird die Cruroraphie als obligater Bestandteil jeder Antirefluxoperation empfohlen, unabhängig von der Grösse des Hiatusdefekts. Aktuelle Studien zeigen, dass die Cruroraphie – und nicht die Fundoplikatio – zu einer signifikanten Abnahme der Distensibilität des unteren Ösophagussphinkters führt und damit massgeblich zur Wiederherstellung der Refluxbarriere beiträgt.14 Deshalb gilt die Cruroraphie als Grundpfeiler der Antirefluxchirurgie. Sie kann posterior und auch anterior durchgeführt werden. Technisch wird eine spannungsfreie Annäherung der Zwerchfellschenkel mit nicht resorbierbaren Nähten angestrebt. Die Wahl der Nahttechnik für den Verschluss der Crura variiert innerhalb einzelner Zentren. Langfristige, hochwertige Vergleichsdaten zwischen fortlaufender V-Loc-Naht und Einzelknopf-Nahttechnik sind bislang limitiert. Bezüglich einer Netzverstärkung zeigen aktuelle Daten keinen klaren Vorteil im Vergleich zur alleinigen Nahtversorgung.15 Eine Netzeinlage sollte bei grossen, spannungsreichen Defekten, bei fragilem Zwerchfellgewebe sowie bei Rezidivhernien erwogen werden. Die abschliessende Indikation zur Netzverstärkung bleibt eine individuelle Einzelfallentscheidung.
Fundoplikatio
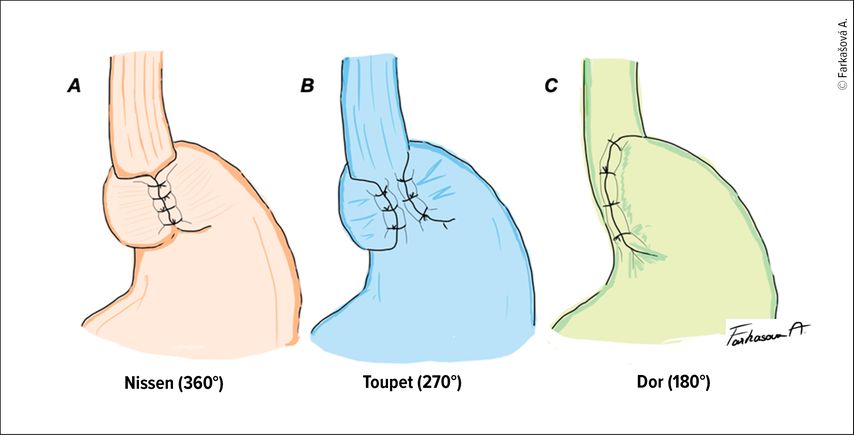
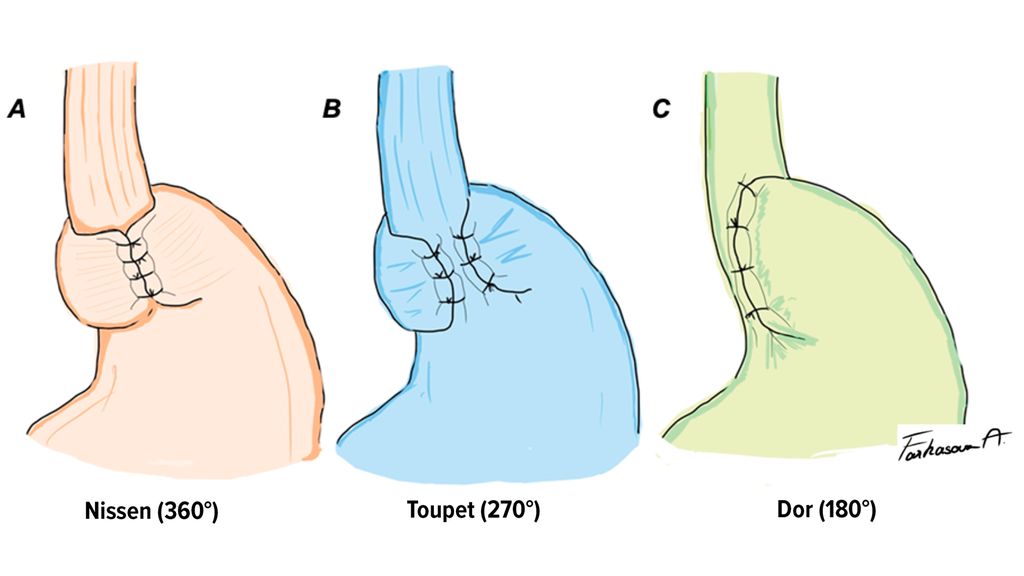
Es existieren zahlreiche Varianten der Fundoplikatio, wobei die drei häufigsten Techniken die Fundoplikatio nach Nissen mit 360°-Manschette, Toupet mit posteriorer 270°-Manschette und Dor mit anteriorer 180°-Manschette sind (Abb.3). In den letzten zehn Jahren ist der Anteil der Nissen-Technik von 52,2% auf 36,7% und der der Toupet-Technik von 44,4% auf 37% zugunsten alternativer Rekonstruktionsverfahren gesunken.16 Dies spiegelt einen Trend zur Individualisierung und zur Berücksichtigung patientenspezifischer Faktoren wider. Weitere Varianten der Fundoplikatio-Manschette sind Watson (anteriore 180°-Manschette), Thal (anteriore 90°-Manschette) oder modifizierte Toupet (240–220° posterior). Eine partielle Fundoplikatio-Manschette wird insbesondere bei Patient:innen mit Ösophagus-Hypomotilität oder bei erhöhtem Risiko für eine postoperative Dysphagie bevorzugt, da sie weniger häufig zu Dysphagie sowie der Unfähigkeit zu rülpsen und zu erbrechen führt als die 360°-Nissen-Fundoplikatio. In den letzten Jahren konnten mehrere randomisierte Studien zeigen, dass die Toupet-Technik im Vergleich zur Nissen-Technik mit einer signifikant geringeren Rate an postoperativer Dysphagie und Blähungen assoziiert ist. Dabei bleiben sowohl die Langzeitkontrolle des Refluxes als auch die Patient:innenzufriedenheit unbeeinträchtigt.17–19 Die Dor-Fundoplikatio bietet nach einer Heller-Myotomie eine effektive Kontrolle des gastroösophagealen Refluxes bei gleichzeitig geringeren Dysphagieraten. Sie wird jedoch überwiegend in Kombination mit einer Myotomie eingesetzt, sodass die Evidenz für ihre Anwendung ohne begleitende Myotomie begrenzt ist.20,21 Wichtig zu wissen ist, dass ein erneuter PPI-Bedarf im langfristigen postoperativen Verlauf nicht selten ist: 44–57% der Patient:innen benötigen 5–15 Jahre nach dem Eingriff weiterhin PPI.22 Hierüber müssen Patient:innen entsprechend gut aufgeklärt werden.
Anatomische Rekonstruktion als Alternative zur Fundoplikatio
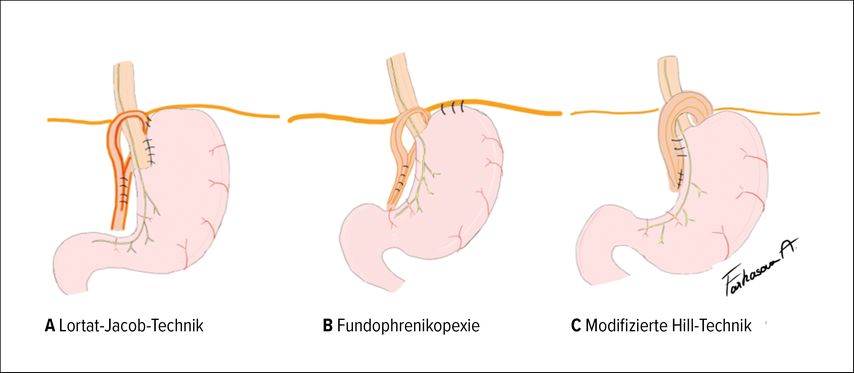
Anatomisch schonende Alternativen zur klassischen Fundoplikatio ermöglichen eine sehr gute Symptomkontrolle bei geringerer Nebenwirkungsrate und sind insbesondere für Patient:innen interessant, für die physiologische Funktionen wie Rülpsen und die Fähigkeit zu erbrechen wichtig sind. Das Hauptziel bei der anatomischen Rekonstruktion ist es – genau so wie bei der Fundoplikatio –, die Antirefluxbarriere zu stärken. Operationstechniken basieren auf der Lortat-Jacob-Technik, der Fundophrenikopexie oder der modifizierten Hill-Technik (Abb.4). Bei der Lortat-Jacob-Technik wird die mediale Konvexität des Fundus am links-lateralen distalen Ösophagussegment fixiert. Bei der Fundophrenikopexie wird der Fundus am linken Zwerchfell fixiert, während bei der modifizierten Hill-Technik die phrenoösophageale Membran am rechten Zwerchfellschenkel pexiert wird.
Durch den Verzicht auf eine Fundoplikatio-Manschette ist die Rate an postoperativer Dysphagie und Blähungen im Vergleich zur klassischen Nissen-Fundoplikatio reduziert.13 Allerdings liegt für diese chirurgische Verfahren aktuell eine begrenzte Anzahl hochwertiger Vergleichsstudien vor, weshalb sie in gängigen Leitlinien noch keinen Einzug finden.
Implantatbasierte Verfahren
Als alternative operative Therapieverfahren stehen aktuell das LINX-Magnet-System oder das RefluxStop-Implantat zur Verfügung. Erkenntnisse zur langfristigen Sicherheit, Wirksamkeit und zur optimalen Auswahl geeigneter Patient:innen sind aktuell noch ausstehend und werden in laufenden Studien (z.B. GOLF-Trial) untersucht.
Laparoskopische versus robotische Verfahren
Im direkten Vergleich zeigen robotische Verfahren eine ähnliche Sicherheit und Effektivität wie die laparoskopische Technik, mit vergleichbaren Komplikations- und Rezidivraten. Einige Studien berichten über eine geringere Rate an postoperativen Komplikationen und kürzere Krankenhausaufenthalte nach robotischer Operation, insbesondere bei komplexen Fällen oder Reoperationen.23 Aus Patientensicht sind die funktionellen Ergebnisse, die Symptomkontrolle und die Lebensqualität nach beiden Verfahren vergleichbar. Die robotische Technik kann bei schwierigen anatomischen Verhältnissen, grossen, weit nach intrathorakal reichenden Hiatushernien oder bei Rezidiv-Hiatushernien Vorteile bieten.
Literatur:
1 Nirwan JS et al.: Global prevalence and risk factors of gastro-oesophageal reflux disease (GORD): Systematic Review with Meta-analysis. Sci Rep 2020; 10: 5814 2 Dunbar KB: Gastroesophageal reflux disease. Ann Intern Med 2024; 177: 113-28 3 Gyawali CP et al.: Updates to the modern diagnosis of GERD: Lyon consensus 2.0. Gut 2024; 73: 361-71 4 Heidelbaugh JJ et al.: Atypical presentations of gastroesophageal reflux disease. Am Fam Physician 2008; 78: 483-8 5 Fass R: Gastroesophageal reflux disease. N Engl J Med 2022; 387: 1207-16 6 Maret-Ouda J et al.: Gastroesophageal reflux disease: a review. JAMA 2020; 324: 2536-47 7 Bredenoord AJ et al.: Gastro-oesophageal reflux disease. Lancet 2013; 381: 1933-42 8 Kim J et al.: Hiatal hernia prevalence and natural history on non-contrast CT in the Multi-Ethnic Study of Atherosclerosis (MESA). BMJ Open Gastroenterol 2021; 8: e000565 9 Sifrim D et al.: Review article: acidity and volume of the refluxate in the genesis of gastro-oesophageal reflux disease symptoms. Aliment Pharmacol Ther 2007; 25: 1003-17 10 Watson TJ et al.: Sliding hernia. StatPearls Publishing 2025 11 DGVS et al.: S2k-Leitlinie GERD. AWMF 2024; https://register.awmf.org/de/leitlinien/detail/021-013 ; zuletzt aufgerufen am 14.1.2026 12 Patti MG: An evidence-based approach to the treatment of gastroesophageal reflux disease. JAMA Surg 2016; 151: 73-8 13 Salib M et al.: The Biological Conservative Reconstruction (BIOCORN) procedure: redefining surgical treatment of gastroesophageal reflux disease (GERD) and hiatal hernia through anatomical preservation. Cureus 2025; 17: e94865 14 Attaar M et al.: Crural closure, not fundoplication, results in a significant decrease in lower esophageal sphincter distensibility. Surg Endosc 2022; 36: 3893-901 15 Analatos A et al.: Hiatal hernia repair with tension-free mesh or crural sutures alone in antireflux surgery: a 13-year follow-up of a randomized clinical trial. JAMA Surg 2024; 159: 11-8 16 Köckerling F et al.: What is the reality of hiatal hernia management?-A registry analysis. Front Surg 2020; 7: 584196 17 Gadalla EAY et al.: Comparative study between the effect of Nissen fundoplication and Toupet fundoplication on postoperative manometry findings. A randomized control trial study. Surg Endosc 2025; 39: 7281-91 18 Salman MA et al.: Nissen versus toupet fundoplication for gastro-oesophageal reflux disease, short and long-term outcomes. A systematic review and meta-analysis. Surg Laparosc Endosc Percutan Tech 2023; 33 171-83 19 Peristeri DV et al.: Long-term efficacy of total versus posterior partial fundoplication in patients with gastro-oesophageal reflux disease: a systematic review and meta-analysis. Ann R Coll Surg Engl 2024; 106: 569-75 20 Vaezi MF et al.: ACG Clinical Guidelines: Diagnosis and management of achalasia. Am J Gastroenterol 2020; 115: 1393-411 21 Siddaiah-Subramanya M et al.: Anterior Dor or posterior Toupet with Heller myotomy for Achalasia Cardia: A systematic review and meta-analysis. World J Surg 2019; 43: 1563-70 22 Lødrup A et al.: Use of proton pump inhibitors after antireflux surgery: a nationwide register-based follow-up study. Gut 2014; 63: 1544-9 23 Liu L et al.: Robotic-assisted foregut surgery is associated with lower rates of complication and shorter post-operative length of stay. Surg Endosc 2023; 37: 2800-5
Das könnte Sie auch interessieren:
Neues aus der Gastroenterologie
Nicht jede Alkoholisierung ist auf Alkoholkonsum zurückzuführen. Beim sogenannten Eigenbrauer-Syndrom kommt es infolge pathologischer Auffälligkeiten des Darmmikrobioms zur endogenen ...
Chronische Diarrhö – so gelingt die Untersuchung
Die chronische Diarrhö ist Symptom verschiedener Erkrankungen. Wie nach dem Auslöser bestmöglich gesucht wird, erklärte Prof. Alain Schoepfer in seinem Referat am Jahreskongress der ...
Zöliakie: Stand der Entwicklung pharmakologischer Therapieoptionen
Viele Patienten mit Zöliakie haben trotz glutenfreier Diät weiterhin Beschwerden. Zurzeit befinden sich einige innovative therapeutische Ansätze in Entwicklung: u.a. ein Inhibitor der ...