Prise en charge pré- et postopératoiredes transplantations en médecinede premier recours
Auteur:
Dr méd. Maximilian J. Severin
Zentrum für Nephrologie und Dialyse
Klinik Hirslanden
Zürich
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Les médecins de premier recours jouent un rôle important dans le suivi des patients avant et après une transplantation rénale, mais aussi dans l’accompagnement des donneurs vivants potentiels, de la sélection au suivi. Cet article présente les particularités à prendre en compte dans ce domaine.
Keypoints
-
La préparation d’une transplantation prend du temps. Idéalement, elle doit être terminée au plus tard lors de l’instauration d’un traitement de suppléance rénale.
-
Les patients ayant subi une transplantation rénale restent des patients rénaux. Cela implique un suivi régulier et une néphroprotection à vie.
-
Même chez les donneurs vivants, des contrôles de suivi réguliers sont nécessaires après un don de rein. La brochure suisse pour les donneurs vivants est une source d’information utile pour les donneurs.9
-
Il convient de toujours contacter le néphrologue traitant ou la néphrologue traitante afin d’éviter que les problèmes aigus ne deviennent chroniques.
En 2024, 381 personnes ont reçu un rein en Suisse: 270 après un don post mortem et 111 après un don vivant. Parallèlement, 871 patients étaient inscrits sur la liste d’attente pour un rein. Le délai d’attente moyen pour un rein est actuellement d’un peu plus de trois ans.1 La durée de fonctionnement d’un rein transplanté dépend de la qualité du rein du donneur. Ladurée de vie moyenne du meilleur cinquième des reins de donneurs postmortem est d’environ 11,5 ans; les reins de donneurs vivants sont supérieurs à ceux des donneurs post mortem.2 Une attention particulière doit être accordée aux receveurs de rein comme aux donneurs de rein vivants.
Sélection
En général, l’évaluation d’une transplantation rénale doit commencer à être initiée en cas de débit de filtration glomérulaire estimé (DFGe) de 20ml/min/1,73m2. Les patients et patienteset les médecins de premier recours disposent ainsi de suffisamment de temps pour évaluer soigneusement l’éligibilité à la transplantation et recruter des donneurs vivants potentiels. Une courte durée de dialyse a un effet positif à la fois sur la mortalité globale et sur la fonction du rein transplanté. La transplantation préemptive, qui désigne un don de rein vivant avant l’atteinte du stade de la dialyse obligatoire, est optimale.
Un délai de trois à six mois est généralement nécessaire pour l’évaluation de la transplantation. L’idéal est d’adresser rapidement le patient à la néphrologue la plus proche de son domicile afin d’initier l’évaluation de la transplantation.6
Lors de la sélection des candidats et candidateséligibles à la transplantation, les comorbidités sont plus importantes que l’âge chronologique. Le receveur idéal a un poids dans la normale, suit bien son traitement et ne présente ni tumeur maligne ni addiction. Idéalement, les patients n’ont pas non plus d’antécédents d’événements sensibilisants (p.ex. transfusions sanguines, transplantations ou grossesses) qui pourraient entraîner la production d’anticorps et donc réduire considérablement le nombre de donneurs potentiels. En raison de l’immunosuppression nécessaire, qui peut favoriser la croissance tumorale, les tumeurs malignes actives sont des contre-indications absolues. Cela vaut également pour les infections aiguës. L’abus actif de substances et la non-observance thérapeutique sont également des contre-indications, car la survie du rein transplanté dépend de l’observance thérapeutique du receveur. Les contre-indications absolues sont résumées dans le Tableau 1.6 Lors de l’évaluation, il convient d’aborder non seulement la possibilité d’une inscription sur la liste pour un don de rein post mortem, mais aussi celle pour un don de rein vivant.
Options
Don de rein post mortem
En Suisse, l’attribution des reins de donneurs post mortem est centralisée par Swisstransplant selon un système de répartition strictement réglementé. Le classement tient compte de plusieurs critères tels que l’urgence, la compatibilité des groupes sanguins, l’âge, la compatibilité tissulaire (caractéristiques HLA), le degré d’immunisation (avec priorité aux patients et patienteshautement immunisé·es), le bénéfice médical escompté et le délai d’attente sur la liste.4
Don de rein vivant
La sélection des donneurs prend du temps. L’incompatibilité des groupes sanguins n’est pas une contre-indication absolue, mais elle nécessite une préparation particulière. Il est également possible de faire des dons croisés avec d’autres paires de donneurs vivants, si un organe ne convient pas, par exemple en raison d’anticorps ou de la constitution. Le donneur idéal est en bonne santé, mince, normotendu et pas beaucoup plus petit que le receveur. Certaines contre-indications doivent être prises en compte: la minorité, le diabète sucré, l’albuminurie, les infections aiguës et les calculs rénaux récurrents sont par exemple des critères d’exclusion. L’obésité (la valeur seuil de l’IMC est de 30 ou 35kg/m2 selon les centres) et l’hypertension artérielle, qui doit être traitée par plusieurs médicaments, sont également des contre-indications.2,5
Préparatifs/examens
Avant une éventuelle transplantation, les vaccinations suivantes sont recommandées: diphtérie, tétanos, coqueluche, poliomyélite, rougeole, oreillons, rubéole, hépatite B, pneumocoques, grippe et varicelle. En général, un examen dermatologique et un contrôle dentaire sont nécessaires. Outre un examen clinique détaillé et des prélèvements sanguins complets, une radiographie thoracique (le cas échéant, une TDM thoracique), une échographie abdominale et un ECG sont requis. Chez les patients âgés de plus de 40 ans et ceux présentant des facteurs de risque, il faut en outre procéder à un dépistage de l’ischémie cardiaque et à une échographie doppler des vaisseaux pelviens. Une coloscopie doit aussi être effectuée à partir de 50 ans, voire plus tôt chez les patients ayant des antécédents familiaux. Chez les hommes âgés de plus de 50 ans, le prédiagnostic comprend de plus le dosage du PSA.3,10
Déroulement
Après le prélèvement de l’organe, l’implantation du rein dans la partie inférieure de l’abdomen se fait du côté opposé, c’est-à-dire qu’un rein de donneur gauche est implanté du côté droit. La durée de l’opération est généralement de deux à trois heures, les deux anastomoses de l’artère et de la veine ainsi que la réimplantation de l’uretère dans la vessie étant importantes. En règle générale, le rein transplanté fonctionne directement. Le plus souvent, la durée d’hospitalisation est d’une semaine. Des contrôles ambulatoires réguliers sont nécessaires au cours des six premiers mois.
Post-opératoire
Après la transplantation, il est recommandé d’avoir une alimentation équilibrée, riche en légumes, fruits et fibres. La viande ne doit être consommée qu’en quantité modérée et les boissons sucrées doivent être évitées dans la mesure du possible. L’apport en sel ne doit pas dépasser 5g par jour. En outre, il est essentiel de pratiquer une activité physique régulière (au moins 150min par semaine d’activité d’intensité modérée), de contrôler son poids et d’arrêter complètement de fumer. Les valeurs cibles sont une pression artérielle systolique inférieure à 120mmHg et une réduction du LDL-C dans la plage recommandée.7,8
Contrôles de suivi
Receveurs
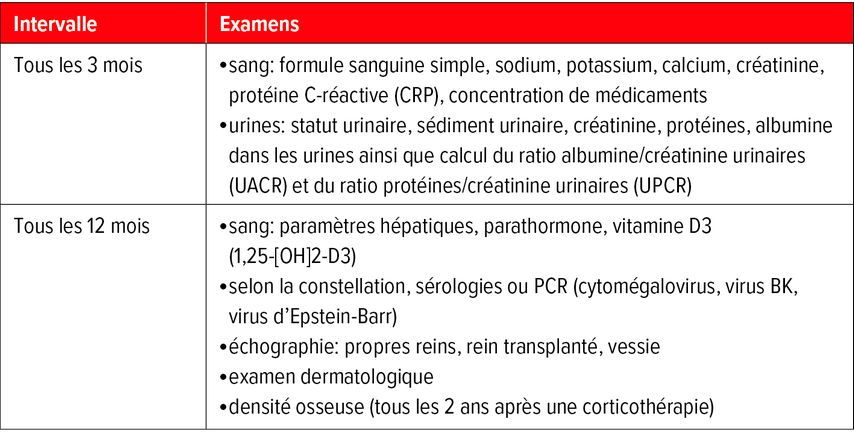
Les examens requis à l’occasion des contrôles réguliers sont résumés dans le Tableau 2. Indépendamment de cela, en cas d’aggravation aiguë de l’état de santé général, de fièvre, d’œdèmes ainsi que d’urgence hypertensive, un contrôle le jour même est nécessaire. Selon la sévérité, il convient de se présenter directement au service des urgences. Il peut en principe toujours y avoir une infection ou un rejet et seule une biopsie permet parfois de faire la distinction. Il convient de toujours contacter le néphrologue traitant en cas de doute. Le principe suivant s’applique après une transplantation: «mieux vaut prévenir que guérir».
Donneur
Après le don, le donneur de rein doit aussi continuer de faire l’objet d’une attention particulière et d’un suivi régulier. Dans le cadre du registre suisse de santé des donneurs vivants d’organes, des analyses sanguines et urinaires sont réalisées chaque année (Tab.3). Dans notre clinique, nous mesurons également le taux d’HbA1c afin de diagnostiquer de manière précoce un éventuel diabète sucré. Il est en outre d’une importance capitale que les donneurs potentiels aient dès le début un interlocuteur attitré qui les conseille en cas de questions ou d’inquiétude.5,9
Littérature:
1 Swisstransplant: Rapport annuel 2024. https://www.swisstransplant.org/fileadmin/user_upload/Rapport_annuel_2024_FR.pdf ; dernier accès le 28.11.2025 2Lerma EV et al. (eds.): Nephrology Secrets. 4th ed. Elsevier, 2019 3 Chadban S et al.: Summary of the kidney disease: improving global outcomes (KDIGO) clinical practice guideline on the evaluation and management of candidates for kidney transplantation. Transplant 2020; 104: 708-14 4 Office fédéral de la santé publique (OFSP): Attribution d’organes, de tissus et de cellules. https://www.bag.admin.ch/fr/attribution-dorganes-de-tissus-et-de-cellules ; dernier accès le 28.11.2025 5 Lentine KL et al.: Summary of kidney disease: improving global outcomes (KDIGO) clinical practice guideline on the evaluation and care of living kidney donors. Transplant 2017; 101: 1783-92 6 Gilbert SF et al. (eds.): National Kidney Foundation’s Primer on Kidney Diseases. 8th ed. Elsevier, 2022 7 Kidney Disease: Improving global outcomes (KDIGO) transplant work group: KDIGO clinical practice guideline for the care of kidney transplant recipients. Am J Transplant 2009; 9 (Suppl 3): S1-155 8 McEvoy J et al.: 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J 2024; 45: 3912-4018 9 Binet I et al.: Brochure suisse pour les donneurs vivants. 4e ed., 2015. https://www.sol-dhr.ch/broschuere/lebendspenderbroschuere-fr-2025.pdf ; dernier accès le 28.11.2025 10 Universitätsspital Basel: Checkliste Anmeldung Nierenempfänger/in. Transplantationsimmunologie und Nephrologie. https://www.unispital-basel.ch/dam/jcr:d7501012-3f06-4f25-be29-0091a98f12ad/Checkliste_Anmeldung_Nierenempf%C3%A4nger.pdf ; dernier accès le 28.11.2025
Das könnte Sie auch interessieren:
Les incrétinomimétiques dans les études cliniques
Des études de phase III présentées dans le cadre du congrès de l’EASD 2025 ont examiné l’efficacité de médicaments ciblant les récepteurs au GLP. Entre autres, on dispose désormais de ...
Urgences diabétologiques: hypo- et hyperglycémie
L’insuline ou les sulfonylurées sont la deuxième et la quatrième cause d’hospitalisation d’urgence liée aux médicaments.1 Lors du FOMF Update Refresher médecine interne générale, le Pr ...
Cœur, vaisseaux et yeux: données sur l’efficacité et la tolérance du sémaglutide
Outre des résultats positifs en termes d’efficacité dans le traitement du diabète de type 2 (DT2) et la régulation du poids, les agonistes des récepteurs du GLP-1 (GLP-1-RA) présentent ...