Highlights aus den Bereichen Biologicals, Pruritus und Teledermatologie
Bericht:
Mag. Dr. med. Anita Schreiberhuber
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Unter dem Motto «Haut und Nerven – Erstaunliches und erstaunlich Nützliches» wurde die diesjährige Jahrestagung der Schweizerischen Gesellschaft für Dermatologie und Venerologie (SGDV) erstmals als Hybridveranstaltung abgehalten. Zu den weiteren spannenden Themen zählten die Etablierung der Teledermatologie in der Schweiz sowie die zugelassenen Biologicals in der pädiatrischen Dermatologie.
Chronischer Pruritus
Gemäss dem diesjährigen Jahresthema referierte Prof. Dr. med. Martin Metz, Klinik für Dermatologie, Venerologie und Allergologie, Charité – Universitätsmedizin Berlin, in einer der Keynote-Lectures über das Thema «Diagnostik und Therapie des Pruritus» und bedauerte gleich eingangs, dass die betroffenen Patienten immer noch massiv leiden, da keine nachhaltig effektiven Therapien verfügbar sind. Darüber hinaus machte er auf die sozioökonomischen Auswirkungen von Pruritus aufmerksam: Im Rahmen einer Observationsstudie wurden 800 Patienten mit aktiven chronischen Hauterkrankungen über Lebensqualitäts-assoziierte Bereiche befragt: Dabei kristallisierte sich klar heraus, dass die Stärke des Juckreizes mit der Arbeitsproduktivität korreliert: je stärker der Juckreiz, umso stärker die Einschränkung. Von jenen, die angegeben haben, unter sehr starkem Juckreiz zu leiden, waren fast 3/4 in ihren sexuellen Aktivitäten stark eingeschränkt. Immerhin hatten fast 18% in diesem Kollektiv aufgrund ihres Juckreizes suizidale Gedanken.1
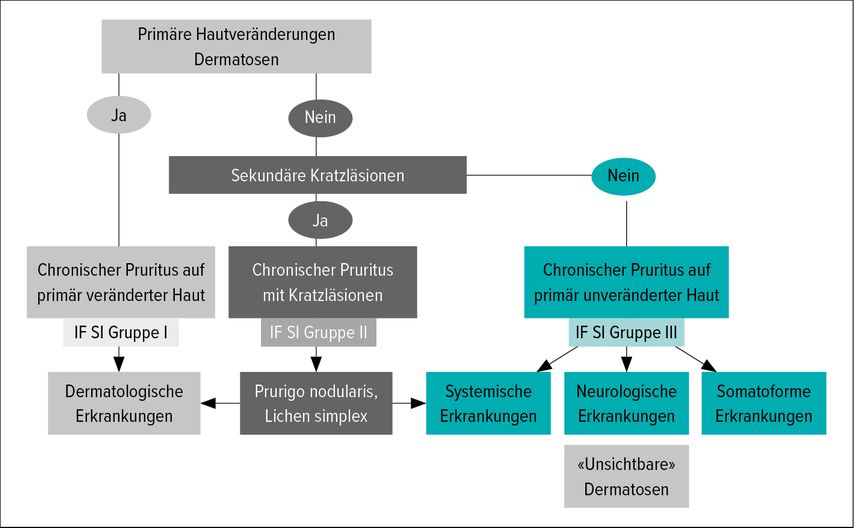
Um die Patienten gut therapieren zu können, müssen sie akkurat diagnostiziert werden. In der entsprechenden AWMF-S2k-Leitlinie wird – in Abhängigkeit vom Vorliegen primärer Hautveränderungen – eine Unterteilung des Pruritus in drei Gruppen vorgenommen: chronischer Pruritus I) auf primär veränderter Haut, II) mit Kratzläsionen und III) auf primär unveränderter Haut2 (Abb. 1).
Abb. 1: Unterteilung des Pruritus gemäss dem Vorliegen von Hautveränderungen (nach AWMF-S2k-Leitlinie2)
In Gruppe III sind systemische neurologische oder somatiforme Erkrankungen die dem chronischen Pruritus zugrunde liegende Ursache. Dazu zählen hepatische, neurologische Erkrankungen, chronische Nierenerkrankungen, medikamenteninduzierter chronischer Pruritus, Pruritus bei Tumorerkrankungen sowie metabolische und endokrine Erkrankungen. Auf die hepatischen und renal bedingten Ursachen ist Metz näher eingegangen: In erster Linie ist hier die intrahepatische Cholestase bei Schwangeren zu erwähnen: 100% der Betroffenen leiden de facto an Juckreiz. Darüber hinaus geht die primär biliäre Zirrhose in bis zu 70% mit chronischem Juckreiz einher. Dabei ist es wichtig, die Patienten nach den spezifischen Juckreizcharakteristika zu befragen, da sich beispielsweise Juckreiz bei cholestatischen Patienten an den Handinnenflächen und an den Fußsohlen manifestiert. «Die Pathogenese ist weitestgehend unklar, auch wenn man weiss, dass der MrgprX4-Rezeptor und Lysophosphatidsäure eine Rolle spielen», merkte Metz dazu an.3,4 Chronischer Pruritus tritt auch bei Patienten mit chronischer Nierenerkrankung (CKD) in fortgeschrittenen Stadien häufig auf – bis zu 50% der dialysepflichtigen Patienten leiden an CKD-assoziiertem Pruritus – und es ist inzwischen nachgewiesen, dass schwerer Pruritus bei diesen Patienten mit einer erhöhten Mortalität einhergeht. Auch in diesem Zusammenhang ist der zugrunde liegende Pathomechanismus unklar.3,5,6
Als diagnostische Massnahmen werden in den Leitlinien die Erfassung der Pruritus-spezifischen Anamnese und eine exakte klinische Untersuchung, die Evaluierung mittels Skalen wie der Visual Analogue Scale (VAS) und/oder der Numeric Rating Scale (NRS) sowie die Bestimmung von definierten Laborparametern zu Baseline empfohlen.2
Das Dilemma ist, dass es bislang keine effektiven Therapien gibt, die auch zugelassen sind. Die in den Leitlinien bei Juckreiz unklarer Ursache empfohlenen Substanzen wie Gabapentin, Pregabalin oder SSRI (Serotonin-Reuptake-Inhibitoren) erweisen sich nur bei manchen Patienten als effektiv und wesentlich ist auch, die Patienten über die möglichen Nebenwirkungen (AE) wie Schwindel bei Gabapentin oder Schlaflosigkeit bei SSRI aufzuklären.2 Die bei Pruritus aufgrund von Lebererkrankungen empfohlenen Medikamente wie Rifampicin, Bezafibrat oder Naltrexon können durchaus effektiv sein, sind aber per se hepatotoxisch, sodass sie nur nach Rücksprache mit Leberspezialisten zur Anwendung kommen sollten.4
Als vielversprechende neue und zukünftige Therapien werden zielgerichtete Substanzen diskutiert, von denen die meisten aus dem Bereich der Neurodermitis stammen und einen antipruritischen Ansatz aufweisen. So konnte mit dem Anti-IL-31-Antikörper Nemolizumab in einer 12-wöchigen Phase-II-Studie vs. Placebo (PBO) eine Reduktion des Pruritus auf der NRS um 4,5 vs. 1,7 Punkte erzielt werden.7 Auch für Dupilumab liegen bereits Daten vor, wonach bei nicht atopischen Patienten eine hohe Effektivität nachgewiesen wurde.8 «Diese Ergebnisse stimmen uns zuversichtlich und wir hoffen sehr, dass wir zukünftig unseren Patienten gute therapeutische Optionen anbieten können», resümierte Metz.
Pädiatrische Dermatologie – Biologicals bei Kindern
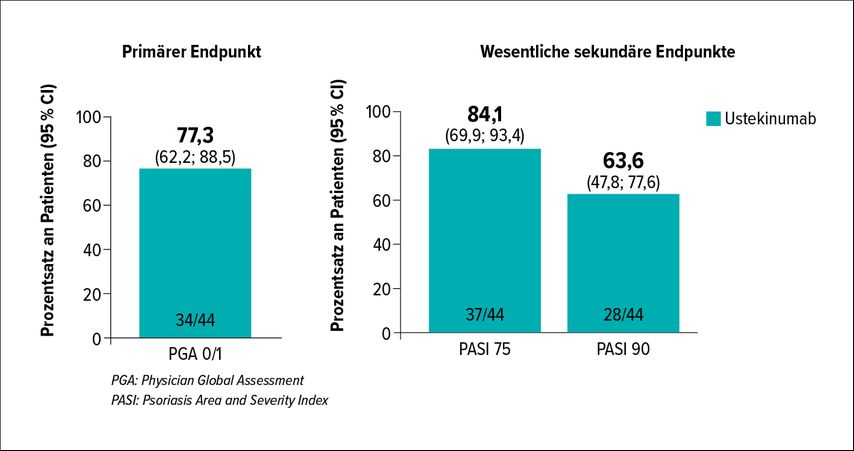
Priv.-Doz. DDr. med. Ahmad Jalili, Dermatology & Skin Care Clinic, Buochs, präsentierte eine Übersicht zu Biologikatherapien, die in der Schweiz für das pädiatrische Patientenkollektiv zugelassen sind. In der Indikation Psoriasis vulgaris sind die TNF-α-Inhibitoren Etanercept, Adalimumab und Infliximab sowie der IL-12/23-Inhibitor Ustekinumab je ab ≥6 Jahre zugelassen. Für Kinder mit chronischer spontaner Urtikaria ist der IgE-Antikörper Omalizumab und bei atopischer Dermatitis der IL-2/13-Inhibitor Dupilumab ab dem Alter von 12 Jahren verfügbar.9 «Die hauptsächlichen Bedenken, die wir in Bezug auf Biologikatherapien bei Kindern haben, betreffen Sicherheit, Wirksamkeit – und hier insbesondere die Langzeitwirksamkeit – sowie den Mangel an Real-World-Daten», betonte Jalili. Erst vor Kurzem wurde Ustekinumab in der Schweiz für Kinder mit moderater bis schwerer Plaque-Psoriasis ab dem Alter von 6 Jahren zugelassen.9 Die Zulassung basiert auf der offenen, einarmigen Phase-III-Studie CADMUS Jr, in der Ustekinumab subkutan in den Wochen 0 und 4 und danach alle 12 Wochen bis zur Woche 40 verabreicht worden ist. Als primärer Endpunkt war der Anteil an Patienten mit einem Physician-Global-Assessment(PGA)-Score von 0 oder 1 definiert. Dieser wurde bei 77,3% der Patienten erreicht. Auch die Psoriasis-Area-and-Severity-Index(PASI)-Ergebnisse in Woche 12, wesentliche sekundäre Endpunkte, bestätigen die hohe Effektivität der Substanz: 63,6% der Patienten haben einen PASI90 erreicht (Abb. 2). «Die Response blieb über die Studienperiode von 52 Wochen hinweg aufrecht, was die konsistente Wirksamkeit dieses Biologikums untermauert», merkte Jalili an. Das Sicherheitsprofil entsprach jenem von Ustekinumab bereits bekannten. Zu den häufigsten AE zählten Nasopharyngitis, Pharyngitis und Infektionen des oberen Respirationstraktes. Jedoch brach keiner der Patienten aufgrund von AE die Studie ab.10
Dupilumab ist in Europa bereits für Kinder mit atopischer Dermatitis (AD) ab 6 Jahren zugelassen.11 In der Schweiz ist die Zulassung für diese Altersgruppe noch ausstehend.9 «Wir wissen, dass viele pädiatrische Patienten unter der Erkrankung stark leiden und konkomitant ‹Atopic March›-Erkrankungen wie allergisches Asthma haben», berichtete Jalili. Die Substanz wurde bei den 6–11-Jährigen in der doppelblinden dreiarmigen LIBERTY AD PEDS untersucht. Die Teilnehmer (n=367) wurden zum Erhalt von 300mg Dupilumab alle 4 Wochen (q4w), einem gewichtsbasierten Therapieregime von Dupilumab alle 2 Wochen (q2w; 100mg bei Kindern <30kg; 200mg bei Kindern ≥30kg) bzw. PBO randomisiert. Alle Patienten erhielten topische Kortikosteroide nach Bedarf. Im koprimären Endpunkt, dem Erreichen eines IGA 0/1 und eines Eczema Area and Severity Index (EASI) 75, waren beide Dupilumab-Dosierungen PBO signifikant überlegen (beide p-Werte <0,0001). Die IGA-Scores 0/1 betrugen unter Dupilumab 300mg q4w 32,8%, unter Dupilumab 100/200mg q2w 29,5% und im PBO-Arm 11,4%. Die entsprechenden Ergebnisse eines EASI 75 beliefen sich auf 69,7 bzw. 67,2 vs. 26,8%. Unter Dupilumab wurde eine Reduktion des Pruritus gemäss der NRS um bis zu 57% erreicht.12 «Sehr vielversprechend sind die Antikörper Tralokinumab und Lebrikizumab, die im Gegensatz zu Dupilumab nur IL-13 blockieren», gab Jalili einen Ausblick auf weitere innovative Substanzen in der Therapie von AD.
Teledermatologie in der Schweiz
Dr. med. Christian Greis, Dermatologische Klinik, Universitätsspital Zürich, Gründer von derma2go, berichtete über den Aufbau der Teledermatologie in der Schweiz. Derma2go ist eine Online-Plattform, auf der Patienten bei ausgewählten Experten eine Beratung zu einem spezifischen Hautproblem einholen können.13 «Die Patienten wünschen zunehmend digitale Dienste», konstatierte Greis. Aus einer im Jahr 2019 durchgeführten Umfrage geht hervor, dass das Interesse seitens der Patienten – über alle Fachrichtungen hinweg – deutlich höher ist als aufseiten der Ärzte.14 Vonseiten der Dermatologen wird mit 82% die zeitversetzte Beantwortung nach dem Einschicken von Bildern («store and forward») der Live-Interaktion (18%) gegenüber präferiert.15 Die Zielgruppen sind Kinder, ein weiterer Anstieg ist ab dem Alter von ca. 20 Jahren zu verzeichnen und ab ca. 50 Jahren nimmt das Interesse an Teledermatologie bei den Patienten wieder kontinuierlich ab.16 «Nicht jeder ist digital affin, das müssen wir natürlich bei unseren Konsultationen beachten», merkte Greis dazu an.
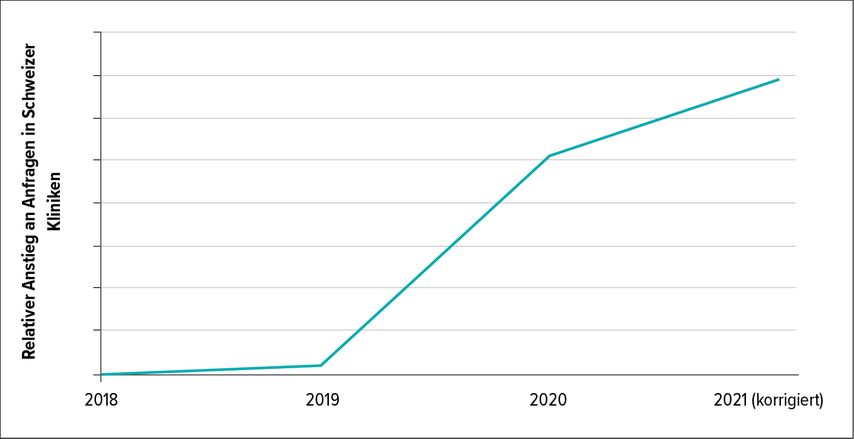
In der Schweiz wurde mit dem Aufbau der Teledermatologie im Jahr 2018 gestartet. Seitdem – und insbesondere per Beginn der Corona-Pandemie – ist ein exponentieller Anstieg in der Nutzung dieser Services zu verzeichnen (Abb. 3). Greis hat am SGDV-Kongress ein Abstract zur Zufriedenheit mit der Teledermatologie seit dem Beginn präsentiert und auch in seinem Vortrag darüber berichtet. Zwischen April 2020 und Januar 2021 wurde eine Umfrage durchgeführt, in der Patienten die Zufriedenheit unmittelbar nach der Antwort der Ärzte (t1; n=384) und nach drei Wochen (t2; n=103) beurteilten: Der Grossteil der Patienten gab an, dass sie sowohl mit der Anwendung (t1: 83,6%; t2: 83,5%) als auch mit der Zeitspanne bis zum Eintreffen der Antwort (t1: 92,6%) zufrieden waren. 88,1% der Anwender gaben an, dass sie das Service erneut nutzen würden. «Store and forward»-Teledermatologie stellt für die Patienten einen hohen Benefit dar und wird als zufriedenstellende Betreuung erachtet.17
Quelle:
103. Jahresversammlung der SGDV (Schweizerische Gesellschaft für Dermatologie und Venerologie), 25.–27. August 2021, Genf (Hybridveranstaltung)
Literatur:
1 Hawro T et al.: The characteristics and impact of pruritus in adult dermatology patients: a prospective, cross-sectional study. J Am Acad Dermatol 2021; 84: 691-700 2 AWMF-S2k-Leitlinie Version 03.2016: Diagnostik und Therapie des chronischen Pruritus. https://www.awmf.org/uploads/tx_szleitlinien/013-048l_S2k_Chronischer_Pruritus_2017-01.pdf (in Überarbeitung) 3 Kremer AE et al.: Non-dermatological challenges of chronic itch. Acta Derm Venereol 2020; 100: adv.00025 4 Düll MM et al.: Treatment of pruritus secondary to liver disease. Curr Gastroenterol Rep 2019; 21: 48 5 Grochulska K et al.: Mortality of haemodialysis patients with and without chronic itch: a follow-up study of the German Epidemiological Hemodialysis Itch Study (GEHIS). Acta Derm Venereol 2019; 99: 423-8 6 Hu X et al.: Prevalence of chronic kidney disease-associated pruritus among adult dialysis patients: a meta-analysis of cross-sectional studies. Medicine 2018; 97: e10633 7 Ständer S et al.: Trial of nemolizumab in moderate-to-severe prurigo nodularis. N Engl J Med 2020; 382: 706-16 8 Calugareanu A et al.: Effectiveness and safety of dupilumab for the treatment of prurigo nodularis in a French multicenter adult cohort of 16 patients. JEADV 2019. doi: 10.1111/jdv.15957 9 https://www.swissmedicinfo.ch/ 10 Philipp S et al.: Ustekinumab for the treatment of moderate-to-severe plaque psoriasis in paediatric patients (≥6 to <12 years of age): efficacy, safety, pharmacokinetic and biomarker results from the open-label CADMUS Jr study. Br J Dermatol 2020; 183: 664-72 11 https:// www. ema. europa.eu/en/medicines/human/EPAR/dupixent 12 Paller AS et al.: Efficacy and safety of dupilumab with concomitant topical corticosteroids in children 6 to 11 years old with severe atopic dermatitis: a randomized, double-blinded, placebo-controlled phase 3 trial. J Am Acad Dermatol 2020; 83: 1282-93 13 www.derma2go.com 14 https://www.fmh.ch/files/pdf23/fmh-digital-trends-survey-2019-de.pdf 15 Online-Umfrage Zürcher Dermatologische Fortbildungstage 2020 unter Schweizer Dermatologen, C. Greis 16 Criscito MC, Stein JA: The selfie skin examination. J Am Acad Dermatol 2016; 74: 123-5 17 Greis C et al.: Teledermatology in Swiss practices from the perspective of the patients treated. SGDV 2021; Dermatologica Helvetica 2021; 33(6): Abstract
Das könnte Sie auch interessieren:
Rolle der Prophylaxe bei der Therapie des hereditären Angioödems
Im Management des hereditären Angioödems (HAE) ist eine kontinuierliche präventive Therapie unerlässlich, um zukünftige Schübe zu verhindern und die Erkrankung besser zu managen: die ...
Wege zur korrekten Diagnose
Patientinnen und Patienten mit verhärteter Haut können an sehr unterschiedlichen Erkrankungen leiden. Im Zentrum steht immer ein Fibroblast, eine mesenchymale Vorläuferzelle, die durch ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...