Erythema elevatum diutinum
Autorin:
Lisa Richter
Klinik für Dermatologie und Venerologie
Bundeswehrkrankenhaus Berlin
E-Mail: Lisa4Richter@bundeswehr.org
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Literatur beschreibt weltweit weniger als 1000 Fälle des Erythema elevatum diutinum. Charakterisiert durch chronisch-entzündliche, symmetrisch verteilte Knoten und Plaques, stellt diese Dermatose nicht nur eine oft übersehene oder fehldiagnostizierte Herausforderung dar, sondern kann auch ein Hinweis auf eine systemische Grunderkrankung sein.
Keypoints
-
EED ist eine seltene Form der leukozytoklastischen „Small vessel“-Vaskulitis, die vor allem symmetrisch an Streckseiten der Extremitäten auftritt.
-
Typisch sind livide bis rötlich-gelbliche, derbe Papeln oder Plaques; der Verlauf ist chronisch-rezidivierend.
-
Die Diagnose wird klinisch und mithilfe einer Hautbiopsie gestellt.
-
EED kann mit Infektionen, Autoimmunerkrankungen oder hämatologischen Neoplasien assoziiert sein.
-
Therapeutisch kommen neben der symptomatischen Therapie vorrangig Dapson und Kortikosteroide infrage.
Das Erythema elevatum diutinum (EED) ist eine seltene, chronisch verlaufende Form der leukozytoklastischen Vaskulitis kleinerer Blutgefäße, die typischerweise symmetrisch verteilte, erythematöse bis bräunlich-livide Papeln, Plaques und Nodi vor allem an den Streckseiten der Gelenke aufweist. Die Erkrankung wurde erstmals 1888 von Hutchinson beschrieben und 1894 durch Radcliffe-Crocker weiter klassifiziert.
Das EED tritt meist zwischen dem 3. und 6. Lebensjahrzehnt auf, kann sich jedoch in jedem Alter manifestieren. Es gibt keine Geschlechterpräferenz. Die Ätiologie bleibt weitgehend ungeklärt, jedoch bestehen Assoziationen mit multiplen systemischen Erkrankungen, insbesondere Infektionen, Autoimmunerkrankungen und hämatologischen Neoplasien.
Klinik
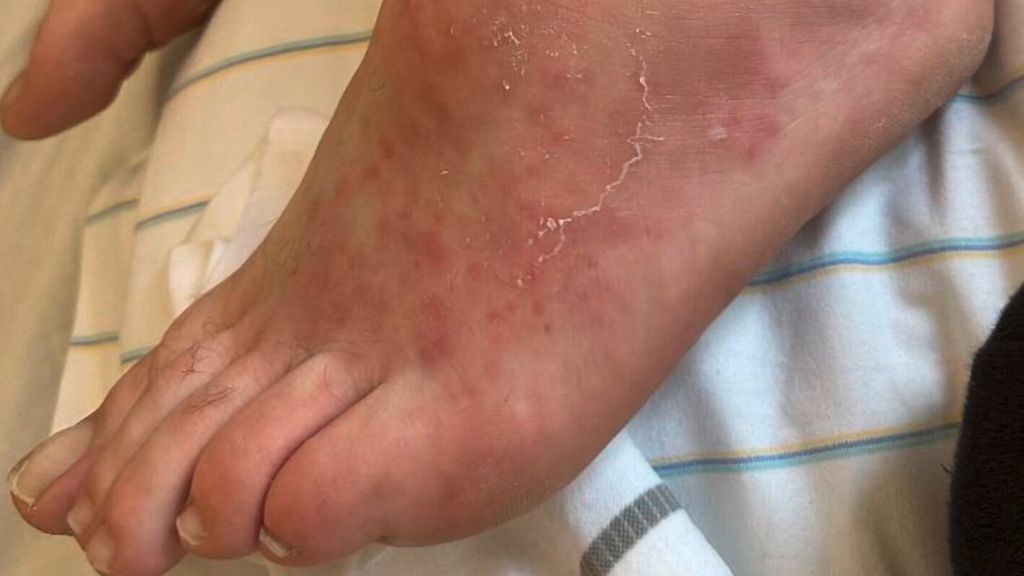
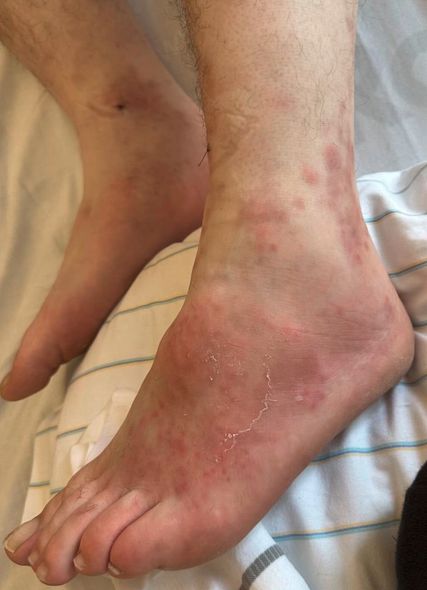
Die Hautmanifestationen des EED betreffen bevorzugt mechanisch exponierte Regionen wie die Streckseiten von Ellbogen, Knien, Händen, Fingern und Gesäß. Auch das Gesicht oder der Nacken können betroffen sein.
Initial zeigen sich zumeist erythematös bis livide rundliche Papeln und Plaques, die größenprogredient sein können (Abb. 1). Diese persistieren oft über Monate bis Jahre und verfärben sich dabei oft gelblich-braun. Eine Symmetrie ist nicht zwingend. Später kann es zur Fibrosierung mit der Ausbildung fester, teils sklerotischer bis mehrere Zentimeter großer Knoten kommen. Eine zentrale Eindellung wird häufig beobachtet. In einigen Fällen sind auch ulzerierende, nekrotisierende oder bullöse Läsionen beschrieben worden. Nach diesem langwierigen Verlauf verbleiben meist hyper- oder hypopigmentierte Narben.
Die Läsionen sind meist schmerzlos oder nur leicht schmerzhaft, gelegentlich berichten Patienten von stechenden Schmerzen, einem Brennen oder Juckreiz. Selten kommt es aufgrund von starker Fibrosierung zu funktionellen Einschränkungen. Weniger häufig sieht man systemische Symptome wie Arthralgien, Fieber oder ein allgemeines Krankheitsgefühl.
Pathogenese und Histologie
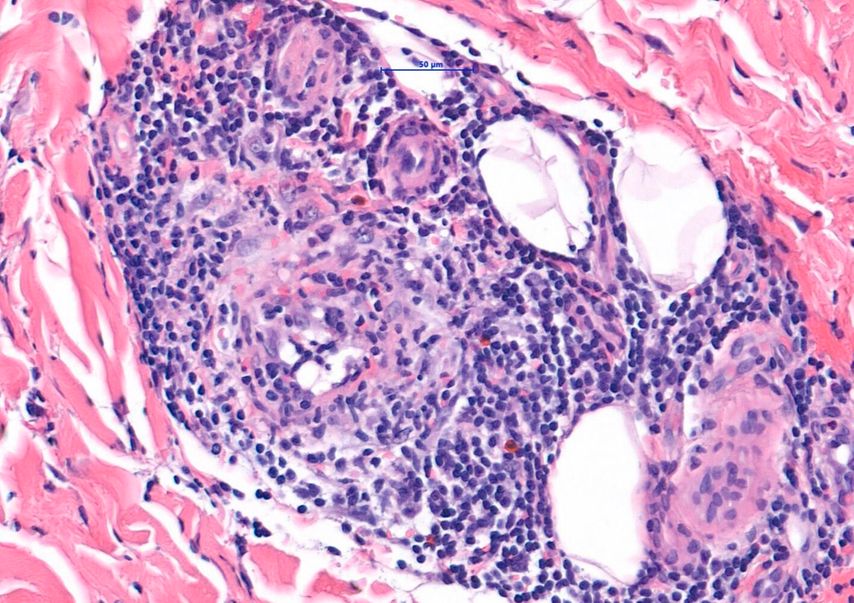
Abb. 2: Histologie: dichte Infiltrate aus Immunzellen, Fibrose und Lipidablagerungen im Bindegewebe
Bei der EED handelt es sich um eine chronische leukozytoklastische Vaskulitis. Histologisch zeigen sich in frühen Stadien eine dichte neutrophile Infiltration mit Fibrinoidnekrosen der Gefäßwände und extravasale Erythrozyten, was einer leukozytoklastischen Vaskulitis entspricht. In fortgeschrittenen Stadien dominieren dichte Infiltrate aus Lymphozyten, Histiozyten, Eosinophilen und Neutrophilen. Außerdem kommt es zu Dermalverdickung, Fibrose und Lipidablagerungen im Bindegewebe (Abb. 2). Die Epidermis zeigt sich unbeteiligt.
Die neutrophile Infiltration und das Vorkommen von zirkulierenden Immunkomplexen deuten auf eine immunvermittelte Genese hin. Nach aktuellem Kenntnisstand ist die klinische Symptomatik die Folge von Ablagerungen von Immunkomplexen in den Blutgefäßen der Haut. Daraufhin kommt es zu einer Komplementfixierung, zur Aktivierung des Komplementsystems, zum Einstrom von Neutrophilen und zur Freisetzung destruktiv wirkender Enzyme. Bei vielen Erkrankten sind antineutrophile zytoplasmatische Antikörper (ANCA) nachweisbar. Weitere Forschung ist an dieser Stelle nötig.
Bekannte Auslöser oder Assoziationen umfassen:
-
Infektionen mit β-hämolysierenden Streptokokken
-
HIV-Infektion
-
Hepatitis B und C
-
Covid-19 und Covid-19-Impfungen
-
Autoimmunerkrankungen (z.B. systemischer Lupus erythematodes, rheumatoide Arthritis, Morbus Crohn, Colitis ulcerosa)
-
Monoklonale Gammopathien und maligne hämatologische Erkrankungen (z.B. multiples Myelom, monoklonale Gammopathie unklarer Signifikanz)
-
IgA-Paraproteinämien
Diagnostik
Die Diagnose des EED erfolgt primär klinisch und wird daraufhin histopathologisch durch eine Hautbiopsie gesichert. Histologisch zeigt sich die o.g. leukozytoklastische Vaskulitis. Laborchemisch sollte eine Diagnostik auf assoziierte Systemerkrankungen erfolgen:
-
Entzündungsparameter (CRP, Blutsenkungsgeschwindigkeit)
-
Serumprotein-Elektrophorese und Immunfixation
-
Infektionsserologien (HIV, Hepatitis B & C)
-
Autoantikörperdiagnostik (ANA, ANCA, RF)
-
Ggf. Knochenmarkspunktion bei Verdacht auf hämatologische Neoplasien
Differenzialdiagnosen
Die Differenzialdiagnosen umfassen unter anderem:
-
Granuloma anulare
-
Granuloma faciale
-
Necrobiosis lipoidica
-
Morbus Sweet
-
Rheumaknoten
-
Lupus erythematodes (kutane Formen)
-
Xanthome
Therapie
Die Erstlinientherapie des EED besteht in der Gabe des Antirheumatikums Dapson (Diaminodiphenylsulfon), üblicherweise in einer Dosierung von 50–150mg täglich. Dapson wirkt antiinflammatorisch und hat eine antibakterielle Komponente. Vor Therapiebeginn sollte ein Glukose-6-Phosphat-Dehydrogenase-Mangel ausgeschlossen werden, da es bei Trägern dessen zu einer akuten hämolytischen Anämie kommen kann. Außerdem besteht eine Kontraindikation bei schweren Leberfunktionsstörungen. Das Therapieansprechen kann innerhalb weniger Tage erfolgen, jedoch auch um mehrere Wochen verzögert sein. In der Regel wird das Ansprechen mit einem oralen Kortikosteroid überbrückt, wobei ein Steroid allein selten Erfolg versprechend ist. Die Verträglichkeit von Dapson sollte durch regelmäßige Blutbild- und Leberwertkontrollen überwacht werden. Unter anderem kommt es unter der Therapie fast obligat zur Methämoglobin(MetHb)-Bildung. MetHb-Spiegel bis 3–5% sind abhängig von der subjektiven Symptomatik tolerabel.
Alternativen bei Unverträglichkeit oder Therapieversagen umfassen:
-
Colchicin
-
Systemische Kortikosteroide
-
Tetrazykline
-
Sulfonamide
-
Chloroquin oder Hydroxychloroquin
-
Immunsuppressiva (z.B. Azathioprin, Methotrexat)
-
Rituximab in refraktären Fällen
Des Weiteren erfolgt additiv eine supportive Therapie. Zur Analgesie sind NSAR möglich, und bei Pruritus kommt symptomatisch ein H1-Antagonist wie Desloratadin oder Levocetirizin zum Einsatz. Topisch kann unterstützend mit einem Steroid gearbeitet werden. Es gibt Berichte über Therapieerfolge mit einem 5%-Dapsone-Gel lokal. Die Behandlung einer etwaigen Grunderkrankung (z.B. Infektion, Autoimmunerkrankung) ist essenziell für einen nachhaltigen Therapieerfolg.
Prognose
Es handelt sich vielfach um einen chronischen Verlauf, wie diutinum, lateinisch „langwierig“, andeutet. In vielen Fällen zeigt sich ein gutes therapeutisches Ansprechen, insbesondere bei früher Behandlung. Rezidive sind jedoch nicht selten.
Bei fortgeschrittener Fibrosierung oder fehlender Sanierung der Grunderkrankung kann die Erkrankung chronisch-progredient verlaufen. Maligne Transformationen sind nicht beschrieben, wohl aber relevante systemische Assoziationen, die einer engmaschigen Nachsorge bedürfen.
Fazit
Das Erythema elevatum diutinum bleibt trotz seiner Seltenheit eine faszinierende und klinisch relevante Dermatose, die ein präzises diagnostisches Vorgehen und ein wachsames therapeutisches Management erfordert. Die interdisziplinäre Zusammenarbeit zwischen Dermatologie, Infektiologie, Rheumatologie und Hämatologie ist essenziell, um assoziierte Erkrankungen frühzeitig zu erkennen und adäquat zu behandeln. Dapson bleibt die medikamentöse Therapie der ersten Wahl, bei der regelmäßige Kontrollen zur Vermeidung unerwünschter Wirkungen unabdingbar sind.
Literatur:
● Ayoub N et al.: Antineutrophil cytoplasmic antibodies of IgA class in neutrophilic dermatoses with emphasis on erythema elevatum diutinum. Arch Dermatol 2004; 140(8): 931-6 ● Burnett PE et al.: Erythema elevatum diutinum. Dermatol Online J 2003; 9: 37 ● Frieling GW et al.: Novel use of topical dapsone 5% gel for erythema elevatum diutinum: safer and effective. J Drugs Dermatol 2013; 12(4): 481-4 ● Fiorillo G et al.: New-onset erythema elevatum diutinum following COVID-19 vaccination. Ital J Dermatol Venerol 2022; 157(6): 527-8 ● High WA et al.: Late-stage nodular erythema elevatum diutinum. J Am Acad Dermatol 2003; 49(4): 764-7 ● Liu J, Lu S: Erythema elevatum diutinum. Am J Med Sci 2022; 363(3): e21-e22 ● Momen SE et al.: Erythema elevatum diutinum: a review of presentation and treatment. J Eur Acad Dermatol Venereol 2014; 28(12): 1594-602 ● Sandhu JK et al.: Erythema elevatum et diutinum as a systemic disease. Clin Dermatol 2019; 37(6): 679-83
Das könnte Sie auch interessieren:
Zentrale Aspekte bei atopischer Dermatitis
Über die medikamentöse Therapie hinaus bleiben die Berücksichtigung von Umweltfaktoren, die Sicherstellung der Adhärenz und die Anpassung der Therapie an Begleiterkrankungen oder ...
TARDOC & Ambulante Pauschalen: erste Erfahrungen
Seit dem 1. Januar 2026 gilt in der Schweiz für ambulante Behandlungen ein neues Tarifsystem: der TARDOC als Einzelleistungstarif sowie ergänzend Ambulante Pauschalen. Der ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...

.jpg)
