Comorbidités de la dermatite atopique
Compte-rendu: Mag. Andrea Fallent
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
La dermatite atopique (DA) est souvent associée à des comorbidités atopiques et non atopiques. L’apparition ou le risque de maladies concomitantes peut influencer la prise en charge des patient·es atteint·es de DA à de nombreux égards – notamment sur la décision d’opter ou non pour certains traitements médicamenteux.
Comorbidités atopiques
«L’asthme, les allergies alimentaires, la rhinite et les maladies oculaires surviennent au moins trois à quatre fois plus fréquemment chez les patient·es atteint·es de DA que dans la population générale», a expliqué la Pre Delphine Staumont-Sallé (Lille) au début de son exposé. La rhinite et l’asthme sont associés chez environ 50% des patient·es adultes; les mécanismes peuvent être allergiques, médiés par les IgE ou non allergiques. Environ 25% des patient·es adultes présentent des allergies alimentaires, les enfants étant encore plus fréquemment concerné·es. «Méfiez-vous des surdiagnostics, car la présence d’IgE spécifiques dirigées contre des allergènes dans le sérum ne signifie pas nécessairement que le·la patient·e est allergique», précise la Pre D. Staumont-Sallé.
Les facteurs de risque de développement de comorbidités atopiques sont une DA sévère, un début précoce de la maladie, des antécédents familiaux d’atopie, une polysensibilisation à différents allergènes, une mutation de la filaggrine ainsi qu’un environnement urbain. Selon la Pre D. Staumont-Sallé: «Dans les recommandations françaises publiées en juin 2025 pour la prise en charge de la DA, nous recommandons donc de rechercher de manière ciblée les comorbidités atopiques chez les patient·es présentant des facteurs de risque, car elles influencent la sévérité de la DA, la charge de morbidité et, enfin, le choix du traitement.»1
La marche atopique
La «marche atopique» désigne le concept d’une succession typique de maladies allergiques, débutant par une dermatite atopique chez le nourrisson. Bien que la marche atopique soit favorisée par une altération de la barrière cutanée en cas de dermatite atopique, facilitant la sensibilisation, ce concept est de plus en plus controversé, car toutes les personnes concernées ne suivent pas cette évolution et les mécanismes immunologiques sous-jacents sont très complexes. «Selon cette hypothèse, tout commence au niveau de la peau, avec la DA, suivie du développement rapide d’une allergie alimentaire, puis de l’asthme et, plus tard, de la rhinite», explique la Pre D. Staumont-Sallé. «Mais comme nous le savons aujourd’hui, de nombreux autres scénarios sont possibles, y compris la dermatite atopique isolée.» En réalité, selon la Pre D. Staumont-Sallé, ces quatre étapes de la marche atopique classique ne concernent qu’un petit sous-groupe de patient·es atteint·es de DA: «environ 7%, voire moins.»
Maladies oculaires atopiques
Les atteintes oculaires atopiques sont le plus souvent des conjonctivites pouvant s’accompagner d’une kératite. La blépharite est également fréquente (environ 22%); elle est souvent associée à une sécheresse oculaire et plus rarement à un kératocône, provoqué par un prurit très intense.2
Options thérapeutiques
Le dupilumab ne constitue pas la seule option en cas de DA associée à l’asthme ou à la rhinite, dans la mesure où les maladies des voies respiratoires ne sont pas sévères ou peuvent être bien contrôlées par des traitements topiques ou inhalés et ne nécessitent pas de médicaments biologiques. Selon la Pre D. Staumont-Sallé: «Vous pouvez aussi utiliser d’autres produits biologiques ciblant les Th2, tels que le tralokinumab ou le lebrikizumab.» Il convient toutefois de noter que les produits biologiques ciblant les cytokines Th2 peuvent induire des effets indésirables inflammatoires oculaires. Cependant, ces produits biologiques ne sont pas contre-indiqués en cas de kératoconjonctivite atopique préexistante.
Comorbidités non atopiques
Maladies psychiques
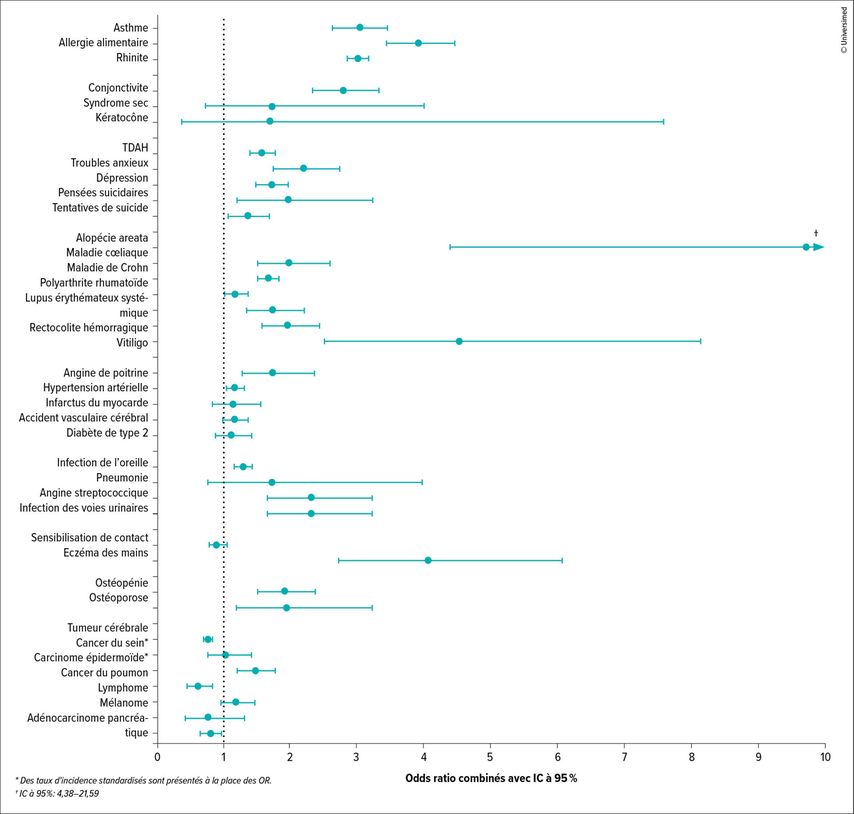
Les effets de la DA sur la santé mentale peuvent être considérables; le risque de troubles psychiatriques tels que les troubles anxieux, la dépression ou le suicide est multiplié par deux à quatre (Fig.1).2«Ils sont directement liés à la sévérité de la DA et peuvent être réduits par un traitement efficace de la DA», a déclaré la Pre D. Staumont-Sallé. «Chez les jeunes patient·es, pensez également aux troubles du déficit de l’attention, à l’hyperactivité et aux troubles du spectre autistique.» Les liens entre DA et les troubles psychiatriques sont complexes: «Plusieurs facteurs interviennent, notamment les troubles du sommeil, la stigmatisation sociale, mais aussi possiblement des facteurs génétiques et immunologiques, ainsi que des facteurs communs aux comorbidités.» Dans ce contexte également, ces facteurs influencent le choix du traitement, en particulier en cas de traitement systémique.3
Fig.1: Risque de comorbidités chez les patient·es atteint·es de DA, dérivé de données de méta-analyses (modifiée selon Thyssen JP et al. 2023)2
Maladies infectieuses
«Les dermatologues sont très familiers avec les infections en tant que comorbidités. Il faut donc savoir que les patient·es atteint·es de DA sont plus vulnérables aux infections bactériennes, en particulier à Staphylococcus aureus, ainsi qu’aux infections cutanées virales, notamment dues aux virus de l’herpès», explique la Pre D. Staumont-Sallé. Dans la plupart des cas, le risque d’infection cutanée diminue lorsque la DA est bien contrôlée, même sous traitement immunosuppresseur topique ou systémique, selon la Pre D. Staumont-Sallé: «En restaurant la barrière cutanée, vous restaurez également les défenses contre les agents pathogènes.» Toutefois, des données issues du registre néerlandais des patient·es montrent que le risque d’infections par le virus de l’herpès reste plus élevé dans les patient·es traité·es par inhibiteurs de JAK que chez ceux·celles traité·es par médicaments biologiques; l’experte ajoute donc: «N’oubliez pas la vaccination contre le zona.»4
Maladies inflammatoires à médiation immunitaire
«L’alopécie areata figure en tête des maladies inflammatoires à médiation immunitaire», a expliqué la Pre D. Staumont-Sallé. Le risque d’alopécie areata est dix fois plus élevé chez les patient·es atteint·es de DA que dans la population générale.2,5 De plus, l’alopécie areata a tendance à être plus sévère en cas de DA associée à une mutation de la filaggrine. Selon la Pre D. Staumont-Sallé: «Il s’agit d’une indication fréquente des inhibiteurs de JAK, qui permettent en quelque sorte de faire d’une pierre deux coups.» Concernant le dupilumab, les effets sont controversés: «Des cas d’alopécie areata ont été rapportés chez des patient·es traité·es par dupilumab pour une DA et, inversement, des améliorations ont également été observées chez ces patient·es.»6 L’incidence du vitiligo est environ quatre fois plus élevée chez les patient·es atteint·es de DA. Il s’agit également d’une indication fréquente pour le traitement par inhibiteurs de JAK: «Des cas de vitiligo induits ou aggravés sous dupilumab ont aussi été décrits.»7
Parmi les autres maladies immunitaires associées à la DA figurent la polyarthrite rhumatoïde, le lupus érythémateux disséminé, les maladies inflammatoires chroniques de l’intestin telles que la maladie de Crohn, la maladie cœliaque, ainsi que certaines dermatoses inflammatoires comme l’urticaire chronique, le prurigo nodulaire, l’eczéma chronique, la dermatite de contact et le psoriasis.8 Là encore, il est important d’identifier ces maladies associées en vue du choix thérapeutique, selon la Pre D. Staumont-Sallé: «Certains traitements, notamment les inhibiteurs de JAK comme le dupilumab, disposent d’indications dans plusieurs maladies immunitaires, ce qui facilite la prise en charge.»
Ostéopénie et ostéoporose
Selon la Pre D. Staumont-Sallé, des données d’études récentes suggèrent une association avec des maladies musculo-squelettiques, notamment l’ostéoporose, l’ostéopénie et les fractures. Il pourrait s’agir d’une association indirecte liée à différents facteurs de risque. Parmi ceux-ci figurent des facteurs combinés, tels que l’inactivité physique en cas de DA très sévère, le tabagisme –plus fréquent chez les patient·es atteint·es de DA–, la carence en vitamine D, l’inflammation systémique ainsi que certains traitements, en particulier les corticostéroïdes oraux (non recommandés à long terme), mais aussi possiblement des doses très élevées de corticostéroïdes topiques. Les recommandations françaises proposent donc de dépister les troubles de la minéralisation osseuse chez les patient·es atteint·es de la DA.2
Maladies cardiovasculaires et métaboliques
«Nos patient·es atteint·es de DA sont-ils·elles aussi vulnérables aux maladies métaboliques et cardiovasculaires que ceux·celles atteint·es de psoriasis? Peut-être que oui, peut-être que non – la question reste débattue», a expliqué la Pre D. Staumont-Sallé. Cela dépend fortement de la population étudiée et de la méthodologie des études.9 Les méta-analyses, les études de cohorte ou les données de registres aboutissent à des résultats divergents: «Une légère augmentation du risque a été observée chez les patient·es atteint·es de DA dans une cohorte britannique pour l’hypertension artérielle, l’athérosclérose, les MACE, l’infarctus du myocarde, l’accident vasculaire cérébral – avec une corrélation avec la sévérité de la DA.»10
Contrairement au psoriasis, aucun lien n’a été établi entre la DA et le diabète de type2, mais une association avec l’obésité est observée – toutefois uniquement dans les populations américaines et asiatiques, et non en Europe, précise la Pre D. Staumont-Sallé: «Plusieurs facteurs peuvent intervenir, notamment la sédentarité, le tabagisme, l’inflammation systémique ainsi que les traitements par corticostéroïdes et ciclosporine. Et ici aussi, le choix du traitement de la DA est influencé chez les patient·es présentant des antécédents de maladies cardiovasculaires ou des facteurs de risque.» La ciclosporine et, selon la recommandation du Comité de sécurité de l’Agence européenne des médicaments (PRAC), également les inhibiteurs de JAK devraient être évités en cas de risque de MCV; si un traitement est indispensable, la dose doit être réduite.11
En ce qui concerne les thromboembolies veineuses, l’association avec la DA reste controversée. «Dans la DA, le risque est en tout cas plus faible que dans la polyarthrite rhumatoïde et les maladies inflammatoires chroniques de l’intestin», précise la Pre D. Staumont-Sallé. Deux méta-analyses montrent un risque faible, voire nul, de thrombose veineuse profonde (TVP) chez les patient·es atteint·es de DA.9,12 Là encore, en présence d’antécédents ou de facteurs de risque de maladie thromboembolique veineuse, il convient de suivre les recommandations du PRAC et d’éviter les inhibiteurs de JAK ou d’en réduire la dose. Des données «rassurantes» sont désormais disponibles à ce sujet: une méta-analyse et une étude cas-témoins n’ont pas mis en évidence de risque accru de TVP chez les patient·es atteint·es de DA traité·es par inhibiteurs de JAK.12,13
Tumeurs malignes
Le risque de carcinomes cutanés, augmenté d’un facteur de 1,3 à 1,4 fois chez les patient·es atteint·es de DA, peut être attribué à une altération de la barrière cutanée ou à un déficit en filaggrine et en acide urocanique, jouant un rôle de protection contre les UV. De plus, des traitements tels que la photothérapie, la ciclosporine et d’autres immunosuppresseurs peuvent également contribuer à une augmentation de ce risque. La Pre D. Staumont-Sallé a également souligné les implications pour la pratique clinique: «Selon les recommandations du PRAC, il convient d’éviter le méthotrexate, la ciclosporine et les inhibiteurs de JAK chez les patient·es présentant des antécédents ou des facteurs de risque de cancer cutané. Dans les recommandations françaises, nous préconisons en outre un dépistage régulier du cancer de la peau chez les patient·es atteint·es de DA, en particulier en présence d’un ou plusieurs facteurs de risque, tels que la photothérapie ou un traitement immunosuppresseur.»
La DA est également associée à un risque légèrement accru de lymphome, bien que les mécanismes physiopathologiques ne soient pas encore élucidés. En cas de suspicion de lymphome cutané à cellules T (CTCL), une évaluation particulièrement rigoureuse s’impose: «Nous recommandons de réaliser une biopsie en cas de suspicion de mycosis fongoïde/syndrome de Sézary, notamment en présence d’une DA d’apparition tardive sans antécédents personnels d’atopie et de signes cliniques atypiques.»
Comme l’a expliqué le Pr Dr Patrick Brunner (New York) lors d’un précédent congrès de l’EADV, plusieurs cas de CTCL ont été rapportés chez des patient·es atteint·es de DA traité·es par dupilumab.14,15 Cependant, selon le Pr Dr P. Brunner, cette association doit être interprétée avec prudence: «De nombreux·ses patient·es traité·es par dupilumab – ou n’ayant pas répondu à ce traitement et chez qui un lymphome cutané à cellules T a ensuite été diagnostiqué – n’ont pas nécessairement développé le lymphome pendant le traitement.» Le Pr Dr P. Brunner suppose que, dans plusieurs cas, un diagnostic initial erroné de DA a été posé en raison des similitudes cliniques, conduisant à un traitement par dupilumab, avant qu’un CTCL ne soit correctement diagnostiqué ultérieurement.16 Dans sa présentation «AD/CTCL: How to tell the two apart?», le Pr Dr P. Brunner a abordé en détail cette problématique.17 «Il est recommandé de réaliser une biopsie avec analyse de la clonalité des lymphocytes T en cas d’apparition de lésions atypiques ou de modifications des lésions cutanées sous traitement par dupilumab», a déclaré la Pre D. Staumont-Sallé.
Résumé
En conclusion, la Pre D. Staumont-Sallé a souligné que la DA est une maladie systémique: «Le défi consiste à identifier précocement les comorbidités atopiques et non atopiques chez les patient·es, selon une approche multidisciplinaire, car elles augmentent la sévérité et donc la charge de morbidité. Les comorbidités constituent en outre un facteur clé pour la caractérisation du phénotype. Elles doivent être prises en compte dans le choix thérapeutique, certaines comorbidités influençant notamment l’utilisation des small molecules», a-t-elle précisé. Il est donc nécessaire de définir des stratégies de dépistage des comorbidités afin d’identifier, à l’aide de biomarqueurs, les patient·es atteint·es de DA présentant un risque accru. Par ailleurs, des études supplémentaires sont attendues concernant l’influence des comorbidités sur la progression de la DA et leur prise en charge dans la perspective de thérapies «disease modifying».
Source:
Session «Atopic dermatitis»; présentation «Comorbidities» par la Pre Delphine Staumont-Sallé, Lille (France); Congrès EADV, 18 septembre 2025
Littérature:
1 Sigg N et al.: French guidelines for the management of atopic dermatitis. J Eur Acad Dermatol Venereol 2025; doi: 10.1111/jdv.20782 2 Thyssen JP et al.: Comorbidities of atopic dermatitis-what does the evidence say? J Allergy Clin Immunol 2023; 151: 1155-62 3 Pailler AS et al.: Attentiveness and mental health in adolescents with moderate-to-severe atopic dermatitis without ADHD. Arch Dermatol Res 2024; 316: 497 4 Van der Gang LF et al.: Infection risk in atopic dermatitis patients treated with biologics and JAK inhibitors: BioDay results. J Eur Acad Dermatol Venereol 2025; 00: 1-13 5 Jagielska D et al.: Follow-up study of the first genome-wide association scan in alopecia areata: IL13 and KIAA0350 as susceptibility loci supported with genome-wide significance. J Invest Dermatol 2012; 132(9): 2192-7 6 Guttman-Yassky E et al.: Phase 2a randomized clinical trial of dupilumab (anti-IL-4Rα) for alopecia areata patients. Allergy 2022; 77: 897-906 7 Ren H et al.: Vitiligo induced by dupilumab treatment: a case series. J Eur Acad Dermatol Venereol 2023; 37(11): 2259 8 Wang H et al.: Atopic dermatitis and risk of autoimmune diseases: a systematic review and meta-analysis. Front Immunol 2025; 16: 1539997 9 Davies DMR et al.: American Academy of Dermatology Guidelines: Awareness of comorbidities associated with atopic dermatitis in adults. J Am Acad Dermatol 2022; 86: 1335-6 10 Silverwood RJ et al.: Severe and predominantly active atopic eczema in adulthood and long term risk of cardiovascular disease: population based cohort study. BMJ 2018; 361: k1786 11 European Medicines Agency: EMA recommends measures to minimise risk of serious side effects with Janus kinase inhibitors for chronic inflammatory disorders. https://www.ema.europa.eu/en/news/ema-recommends-measures-minimise-risk-serious-side-effects-janus-kinase-inhibitors-chronic ; dernier accès le 24.9.2025 12 Chen TL et al.: Association of risk of incident venous thromboembolism with atopic dermatitis and treatment with Janus kinase inhibitors: a systematic review and meta-analysis. JAMA Dermatol 2022; 158: 1254-61 13 Droitcourt C et al.: Venous thromboembolic events in patients treated with Janus kinase inhibitors for atopic dermatitis. J Eur Acad Dermatol Venereol 2025; 39(9):e803-e806 14 Brunner P: Understanding endotypes. EADV Congress 2025, Vortrag am 18.9.2025 15 Hasan I et al.: Dupilumab therapy for atopic dermatitis is associated with increased risk of T cell lymphoma: a retrospective cohort study. J Am Acad Dermatol 2024; 91(2): 255-8 16 Neubauer ZJK et al.: Decoupling the association of dupilumab with cutaneous T-cell lymphoma. J Am Acad Dermatol 2024; 91(6): 1296-8 17 Brunner P: AD/CTCL: How to tell the two apart? EADV Congress 2025, Vortrag am 20.9.2025
Das könnte Sie auch interessieren:
Thérapie biologique: pipeline et clinique
Les médicaments biologiques offrent la possibilité d’intervenir de manière ciblée dans les processus immunitaires à l’origine de la dermatite atopique. Cette voie a d’abord été empruntée ...
Aspects centraux de la dermatite atopique
Au-delà du traitement médicamenteux, la prise en compte des facteurs environnementaux, l’assurance de l’adhérence et l’adaptation du traitement aux comorbidités ou aux changements de ...
Le lambeau SCIP microvasculaire libre pour la couverture du défaut de prélèvement radial
Le lambeau radial libre constitue un standard éprouvé pour la reconstruction, en particulier en chirurgie tête et cou. Malgré ses avantages, la prise en charge du site de prélèvement au ...