Der Infektstein als therapeutische Herausforderung
Autoren:
Priv.-Doz. Dr. Roman Herout
Priv.-Doz. Dr. Sven Oehlschläger
Klinik und Poliklinik für Urologie Universitätsklinikum Carl Gustav Carus
TU Dresden
E-Mail: roman.herout@ukdd.de
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Rund 10% aller Harnsteine sind sogenannte Infektsteine. Die therapeutische Herausforderung besteht im schnellen Steinwachstum, in der Rezidivneigung und einer Obstruktion der Harnwege. Besprochen werden insbesonders die 3 Säulen der Infektsteintherapie.
Keypoints
-
Der Infektstein macht rund 10% aller Harnsteine aus.
-
Eine Harnwegsinfektion mit einem ureasebildenden Bakterium und einer basischen Urinübersättigung (pH >7,2) ist in der Genese obligat.
-
Mineralogisch unterscheidet man Struvit (Magnesiumammoniumphosphat, mit erhöhter Kristallisationsneigung ab pH >7,2) und Carbonatapatit (Calciumphosphat, mit erhöhter Kristallisationsneigung ab pH >6,8).
-
3-Säulen-Therapie: 1. vollständige Entfernung aller Steinfragmente unter antibiotischer Infekttherapie2. antibiotische und nichtantibiotische Infektprophylaxe mit Stärkung des Mikrobioms3. Wiederherstellung eines undulierenden Urin-pH-Wertverlaufs mit temporärer Absenkung des Urin-pH-Wertes < 5,8–6,2 zur Metaphylaxe von Kalziumphosphatsteinen
Entstehung von Infektsteinen
Die Entstehung von Harnsteinen ist ein komplexer Vorgang, der durch verschiedene Faktoren beeinflusst wird.1 Der obligate Harnwegsinfekt mit Bakterien, die das Enzym Urease produzieren, ist das Alleinstellungsmerkmal für die Genese der Infektsteine, nach Heinrich von Struve, einem deutschen Diplomaten und Mineralogen, auch Struvitsteine genannt.2 Proteus, Morganella und Providencia spp. sind die am häufigsten vorkommenden Bakterienspezies, die dieses Enzym exprimieren. Diese Bakterien werden gehäuft bei komplizierten Harnwegsinfektionen sowie aus Biofilmen, die im Rahmen einer chronischen Harnableitung entstehen, isoliert.
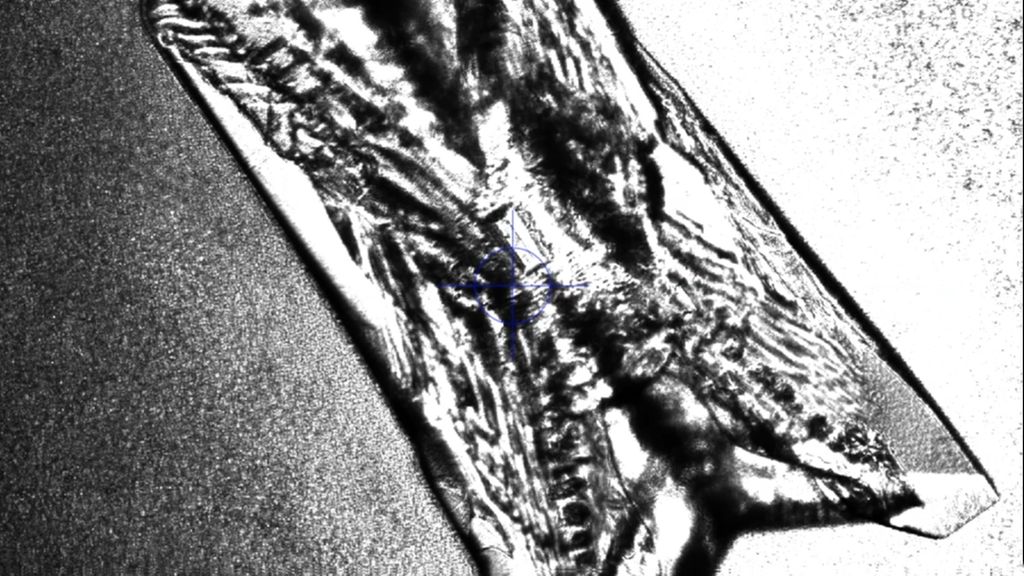
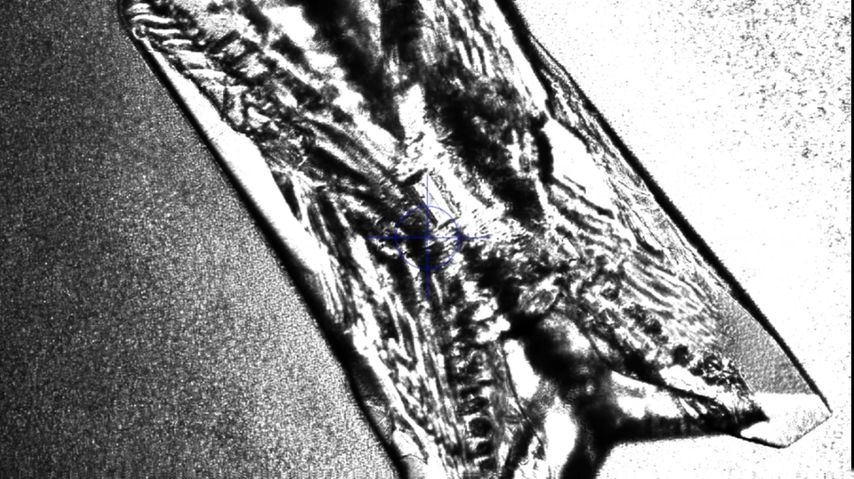
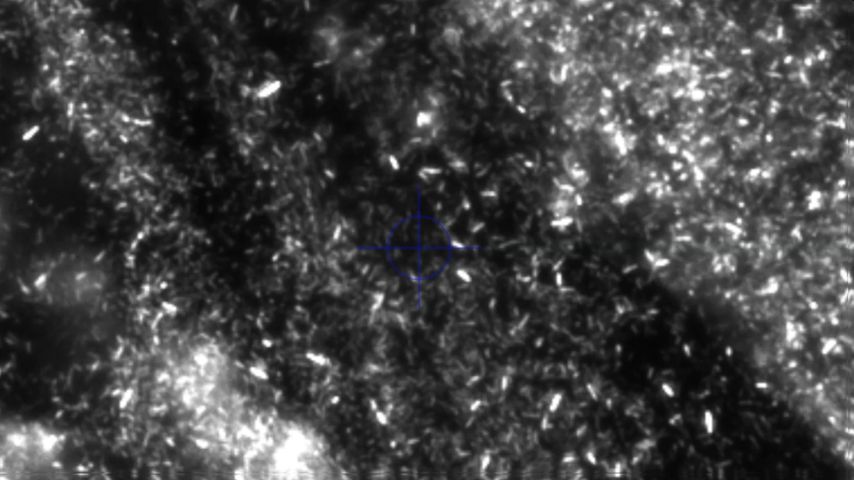
In Gegenwart von Urease produzierenden Bakterien wird Harnstoff im Urin zu Ammoniak und Kohlendioxid gespalten. Durch die Ammoniak- und CO2-Produktion und die darauffolgende Reaktion von CO2 mit H2O, die zu hohen Bicarbonatwerten führt, steigt der Urin-pH-Wert stetig an und pendelt sich schließlich bei 7,2–8,0 ein. Ammoniak wird dabei weiter hydrolysiert und bildet Ammoniumionen. Die basische Übersättigung des Urins führt bereits ab Urin-pH-Werten von 6,8 zu einer erhöhten Kristallisationsneigung von Kalziumphosphat zu Carbonatapatit. Zusätzlich kristallisiert im basisch übersättigten Urin ab einem Urin-pH-Wert >7,2 das basisch nur schwer lösliche Magnesium mit den Ammoniumionen zu Magnesiumammoniumphosphat (Struvit). Es bildet sich „Struvit-Apatit-Staub“ um die Urease produzierenden Bakterien. Sowohl in diesen Bakterien als auch in ihrer Umgebung kann es zur Kristallisation kommen. Die in den Bakterien gebildeten Mikrolithen können nach der Bakteriolyse den Grundstein für die Bildung von neuen Infektsteinen legen (Abb. 1 und 2).2,5
Abb. 1: Mikroskopische Darstellung eines Struvitkristalles durch Anzüchtung von Proteus mirabilis in artifiziellem Urin. Quelle: eigene Forschungsarbeit
Abb. 2: Mikroskopische Darstellung von Fluoreszenz-markiertem Proteus mirabilis in und um den Struvitkristall nach Anzüchtung in artifiziellem Urin. Quelle: eigene Forschungsarbeit
Die beschriebenen Vorgänge, die als Folge eines chronisch fixierten Urin-pH-Wertes >7,2 (basische Übersättigung) auftreten, erklären sowohl das schnelle Steinwachstum von Infektsteinen (bis zu 75% der Ausgusssteine bestehen aus Struvit und/oder Carbonatapatit) als auch die hohe Rezidivhäufigkeit bei verbleibenden, bakteriell kontaminierten Steinfragmenten nach operativen Eingriffen.6
Epidemiologie, Risikofaktoren
Frauen sind im Vergleich zu Männern ungefähr doppelt so häufig von Infektsteinen betroffen. Bekannte Risikofaktoren für die Bildung von Infektsteinen sind solche, die das Risiko aufsteigender Harnwegsinfektionen erhöhen, darunter anatomische Anomalien mit Harnwegsobstruktion, jegliche Form von einliegenden Kathetern in den Harnwegen (Biofilmbildung, Katheter-assoziierte Harnwegsinfekte), neurogene Blasenentleerungsstörungen, Immobilität und seltene Nierenerkrankungen wie die distale renal-tubuläre Azidose und die Markschwammniere.2,7
Therapie von Infektsteinen
Zur Therapie dieser Infektsteine sind eine komplette Entfernung aller Steinfragmente sowie eine resistenzgerechte Antibiose zur akuten Infektsanierung erforderlich. An die akute Therapie schließt sich die antibiotische und nichtantibiotische Rezidivprophylaxe mit der Stärkung des körpereigenen Mikrobioms an.
Antibiotische Therapie
Im ersten Schritt gilt es, den Harnwegsinfekt gezielt antibiotisch zu therapieren. Im Falle einer Obstruktion der Harnwege sollte eine Drainage des Hohlsystems mittels perkutaner Nephrostomie oder DJ-Ureterkatheter unter antibiotischer Abschirmung erfolgen.
Bei Vorliegen eines Infektsteins besteht naturgemäß ein erhöhtes Risiko, postoperativ Fieber und eine Sepsis zu entwickeln, daher ist die perioperative Gabe von Antibiotika ein integraler Bestandteil der Behandlung. Das hinsichtlich Dosierung und Anwendungsdauer optimale Antibiotikaschema muss jedoch noch definiert werden. Leider haben veröffentlichte Arbeiten gezeigt, dass selbst die wirksamsten Antibiotika eine Infektion bei vorhandenen Steinen nicht vollständig beseitigen können.7,8 Dies ist hauptsächlich auf den bereits erwähnten Mechanismus der Kompartimentierung in der von den Bakterien gebildeten Exopolysaccharidmatrix zurückzuführen sowie auf die Tatsache, dass die Bakterien vollständig vom Stein umgeben und geschützt sind.2 Letztendlich erreichen selbst die wirksamsten Antibiotika an diesen abgeschirmten Stellen keine ausreichenden Konzentrationen für eine bakteriostatische oder bakterizide Wirkung. Dies leitet nun über zur vollständigen Entfernung sämtlicher Infektsteinpartikel, was im weiteren Sinne einer mechanischen Keimeradikation entspricht.
Interventionelle Steintherapie
An den Beginn der antibiotischen Therapie schließt sich somit die interventionelle Steintherapie an. Der Goldstandard für die Behandlung von Struvitsteinen ist die perkutane Nephrolitholapaxie (PCNL). Mehrere prospektive Studien haben die Überlegenheit der PCNL gegenüber der extrakorporalen Stoßwellenlithotripsie (ESWL) hinsichtlich der Steinfreiheitsrate gezeigt.9 Die offene Steinoperation, die sogenannte anatrophische Nephrolithotomie, wird heutzutage aufgrund der rasanten Entwicklungen in der endoskopischen Steintherapie nur noch selten durchgeführt. Studien, die die PCNL mit der offenen Operation verglichen, zeigten sehr ähnliche Steinfreiheitsraten, jedoch höhere Komplikationsraten, längere Krankenhausaufenthalte und höhere Transfusionsraten nach offener Steintherapie.10
Die Ureterorenoskopie ist vor allem bei Nierensteinen mit geringerer bzw. bei über mehrere Kelche verteilter Steinlast indiziert und kann im Rahmen einer ECIRS („endoscopic combined intrarenal surgery“) das perkutane Verfahren ergänzen. Doch selbst mit den fortschrittlichsten endoskopischen Techniken ist es immer noch sehr schwierig, alle Fragmente vollständig zu entfernen. Dies ist jedoch im Fall von Struvitsteinen von entscheidender Bedeutung, da Bakterien im reifen Infektstein überleben können. Nachfolgend kann es zur erneuten Aussaat dieser Bakterien kommen, welche in Folge eine erneute Infektion mit Infektsteinbildung auslösen können. So kann dieser Circulus vitiosus unterhalten werden.
Infektprophylaxe mittels Antibiose
Nach vollständiger Entfernung aller Infektsteinpartikel aus dem Hohlsystem und antibiotischer Therapie des Harnwegsinfektes gilt es, Maßnahmen einzuleiten, welche das Risiko eines Steinrezidivs verringern. Die gezielte Infektprophylaxe zielt auf eine Verhinderung eines erneuten Harnwegsinfektes mit einem ureasebildenden Bakterium und der damit verbundenen basischen Übersättigung des Urins (Urin-pH-Werte >7,2) ab.2
Die Gabe eines Antibiotikums über einen längeren Zeitraum ist hier praktikabel und wird häufig angewandt.11 Allerdings ist die Datenlage hinsichtlich der Wahl des Antibiotikums, der Dosierung und der Dauer der Gabe nur unzureichend. Idealerweise liegt ein Antibiogramm vor, nach welchem das orale Antibiotikum für die Langzeitgabe ausgewählt werden kann. In der Praxis werden oftmals Nitrofurantoin oder Cotrimoxazol für 3 bis 6 Monate nach erfolgter Steintherapie verschrieben.
Infektpropylaxe mittels Stärkung des körpereigenen Mikrobioms
Neben der antibiotischen Rezidivprophylaxe ist es auch wichtig, Maßnahmen zu ergreifen, die der Stärkung des körpereigenen Mikrobioms dienen. Hier gilt es Dysbalancen im Zusammenspiel zwischen Immunsystem, körpereigenem Mikrobiom und Bakterien in den Harnwegen auszugleichen. Forschungsergebnisse zum menschlichen Mikrobiom legen nahe, dass es den vormals postulierten „sterilen“ Urin in dieser Form nicht gibt.12 Im Falle eines Infektes liegt oftmals eine Dysregulation im hochkomplexen menschlichen Mikrobiom vor, welche dann eine manifeste bakterielle Infektion mitbedingt.12 Gerade bei Frauen liegt erwiesenermaßen eine erhöhte Infektanfälligkeit vor, da es prämenopausal zu zyklusabhängigen Hormonschwankungen bzw. in der Menopause zu einem kompletten Abfall der Östrogene kommt.13
Infektpropylaxe mittels Urinansäuerung
Die in der Leitlinie empfohlene Ansäuerung des Urins, z.B. mit L-Methionin, kann ebenfalls das Risiko einer erneuten Harnwegsinfektion verringern, allerdings muss hier einschränkend darauf hingewiesen werden, dass eine dauerhafte Absenkung des Urin-pH-Wertes unter 6 nicht möglich ist.11 In diesem Zusammenhang sei erwähnt, dass die medikamentöse Ansäuerung des Urins mit Absenkung des Urin-pH-Wertes <5,8–6,2 bei einem ausgeglichenen Verhältnis lithogener und antilithogener Substanzen zur Auflösung von Kalziumphosphatkristallen führt und damit die Verhinderung erneuter Harnsteinrezidive aktiv unterstützt.
Fazit
Zusammengefasst stellt die Behandlung der Infektsteine aufgrund der oftmals hohen Komorbidität der Erkrankten, der komplexen Infektsituation mit hoher Steinmasse (Ausgusssteine) sowie der hohen Rezidivraten eine besondere Herausforderung im klinischen Alltag dar.
Literatur:
1 Khan SR et al.: Kidney stones. Nat Rev Dis Primers 2016; 2: 16008 2 Flannigan R et al.: Renal struvite stones--pathogenesis, microbiology, and management strategies. Nat Rev Urol 2014; 11(6): 333-41 3 Hesse A, Bach D: Harnsteine, Pathobiochemie und klinisch-chemische Diagnostik in Klinische Chemie in Einzeldarstellungen. Stuttgart 1982; 4 Talati VM et al.: Trends in urinary calculi composition from 2005 to 2015: a single tertiary center study. Urolithiasis 2019; 48(4): 305-11 5 Schwartz BF, Stoller ML: Nonsurgical management of infection-related renal calculi. Urol Clin North Am 1999; 26(4): 765-78 6 Sigel A et al.: [Classification of staghorn calculus disease of the kidney based on 105 personal cases and a review of the literature]. Urologe A 1986; 25(2): 101-8 7 Cohen TD, Preminger GM: Struvite calculi. Semin Nephrol 1996; 16(5): 425-34 8 Bichler K-H et al.: Urinary infection stones. Int J Antimicrob Agents 2002; 19(6): 488-98 9 Meretyk S et al.: Complete staghorn calculi: random prospective comparison between extracorporeal shock wave lithotripsy monotherapy and combined with percutaneous nephrostolithotomy. J Urol 1997; 157(3): 780-6 10 Al-Kohlany KM et al.: Treatment of complete staghorn stones: a prospective randomized comparison of open surgery versus percutaneous nephrolithotomy. J Urol 2005; 173(2): 469-73 11 Seitz C et al.: Aktualisierung der S2k-Leitlinie zur Diagnostik, Therapie und Metaphylaxe der Urolithiasis (AWMF Registernummer 043-025): Was ist neu? Urologe 2019; 58(11): 1304-12 12 Kim DS, Lee JW: Urinary Tract Infection and Microbiome. Diagnostics (Basel) 2023; 13(11): 192113 Neugent ML et al.: Recurrent urinary tract infection and estrogen shape the taxonomic ecology and function of the postmenopausal urogenital microbiome. Cell Rep Med 2022; 3(10): 100753
Das könnte Sie auch interessieren:
Erstes „Da Vinci Single Port“-OP-System in Österreich
Seit März 2025 werden an der Klinik Oberwart robotisch assistierte Eingriffe mit dem „Da Vinci Single Port“(SP)-Operationssystem durchgeführt. Prim. Dr. Gottfried Pfleger berichtet über ...
Heutiger Stellenwert der ESWL: Renaissance in Sicht?
Die ESWL (extrakorporale Stoßwellenlithotrypsie) ist eine Technik zur urologischen Steintherapie, die in den 80er-Jahren des vorigen Jahrhunderts in den klinischen Alltag Einzug gehalten ...
GLP-1-Therapien: Auswirkungen unter der Gürtellinie?
GLP-1-Rezeptoragonisten wie Semaglutid werden häufig zur Gewichtsreduktion eingesetzt. Mit der stark steigenden Anwendung rücken nun auch bislang wenig untersuchte Auswirkungen auf ...
.jpg)

