COPD – State of the Art: „Jede Exazerbation zählt!“
Bericht:
Mag. Andrea Fallent
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der GOLD-Report 2026 rückt die Prävention und das gezielte Management von Exazerbationen vermehrt in den Mittelpunkt, was zu Änderungen in der Klassifikation und den Behandlungsempfehlungen geführt hat. Bereits ab einer einzigen Exazerbation sollte über eine Therapieeskalation nachgedacht werden.
Im Fokus des GOLD-Reports 2026 stehendie frühe Identifikation von Risikopatient:innen, proaktives Exazerbationsmanagement, der erweiterte Therapiealgorithmus mit Biologika und eine breitere Impf- und Komorbiditätsstrategie.1 Prim. Ao. Univ.-Prof. Dr. Judith Löffler-Ragg, Landeskrankenhaus Hochzirl – Natters, präsentierte in ihrem State-of-the-Art-Vortrag beim 13. Pneumo Aktuell Ende Jänner 2026 die wichtigsten Erkenntnisse und Empfehlungen, garniert mit einem spannenden Fallbericht aus der Praxis.
Was ist bei der Diagnose zu beachten?
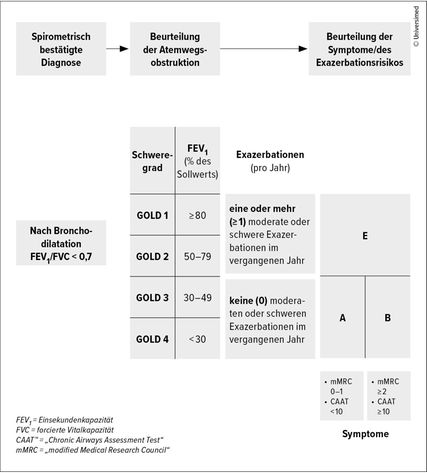
Bei Dyspnoe, chronischem Husten oder chronischer Schleimproduktion sowie einerAnamnese mit wiederkehrenden Atemwegsinfektionen oder einer Schadstoffexposition sollte auf COPD gescreent werden. Die Diagnose kann durch die spirometrische Atemflusslimitation in den meisten Fällen gesichert werden: „Der GOLD-Report 2026 weist darauf hin, dass eine präbronchodilatorische Spirometrie mit hoher Sicherheit COPD ausschließen kann, wenn die Ratio ≥0,7 ist“, so Löffler-Ragg. „Es gibt allerdings in seltenen Fällen Personen mit relevanter Exposition und Emphysem, die keine Obstruktion zeigen, in diesen Fällen sollte eine postbronchodilatorische Untersuchung ergänzend durchgeführt werden.“ Für eine frühzeitige Diagnose sollten die Definitionen von frühen COPD-Formen ohne manifeste Obstruktion wie Prä-COPD und PRISm berücksichtigt werden.1
Fallbericht: Ultima Ratio Lungentransplantation?
Bei manifester COPD liegt der Fokus vorrangig darauf, die Symptomatik und das Risiko für (weitere) Exazerbationen zu reduzieren sowie Komorbiditäten zu erkennen, weil diese Faktoren mit einer erhöhten Mortalität einhergehen. Wie das auch bei schweren Ausprägungen im Krankenhaus-Setting gelingen kann, zeigte Löffler-Ragg anhand eines Fallbeispiels.
Ein 65-jähriger Mann wurde mit der 7. krankenhauspflichtigen COPD-Exazerbation und der Anfrage um Listung für eine Lungentransplantation vorgestellt. Er war kachektisch (BMI 17) mit einer Raucherexposition von 70 „pack years“, wies eine hochgradige Atemwegsobstruktion, eine massive Diffusionsstörung (DLCO 21%) und ein panlobuläres Emphysem auf, er hustete 3- bis 4-mal täglich weißliches Sputum, eine koronare Herzkrankheit wurde ausgeschlossen. Als Biomarker wurden erhoben: FeNO 31ppb, Bluteosinophile 302 Zellen/μl, IgE 2000I.E./ml (ohne klinisch manifeste Allergie). Die Befunde sprachen für die COPD-Kategorisierung GOLD IV E mit Typ-2-Signatur. Die aktuelle Behandlung bestand aus einer inhalativen Tripletherapie mit LAMA/LABA/ICS, alle 7 Exazerbationen hatten auf die systemische Kortisontherapie angesprochen. Als letzte Option, nach Sicherung der Adhärenz und Inhalationstechnik, wurde eine additive Therapie mit dem Interleukin(IL)-4-Rezeptor-Antikörper Dupilumab begonnen. Die Behandlung zeitigte Wirkung: In den eineinhalb Jahren nach Therapiestart trat keine weitere krankenhauspflichtige Exazerbation auf. Löffler-Ragg: „Mit dem Biologikum wurde Krankheitsstabilität erreicht, der 6-Minuten-Gehtest besserte sich bei diesem ‚End stage‘-Patienten von 311 Meter auf 537 Meter.“
Prognoserelevanz von Eosinophilen und Exazerbationen
Wie sieht der weitere Krankheitsverlauf von Patient:innen in der niedergelassenen Praxis aus, die bei der ersten moderaten Exazerbation üblicherweise über drei Tage ein Antibiotikum oder ein systemisches Kortikosteroid erhalten? Diese Fragestellung wurde in einer großen britischen Kohorte mit rund 80000 Patient:innen mit COPD-Neudiagnose genauer untersucht.2
Konkret wurde die Häufigkeit moderater (d.h. mit Antibiotika und/oder systemischen Kortikosteroiden behandelter) und schwerer (d.h. mit Krankenhausaufenthalt verbundener) Exazerbationen im Jahr nach der Erstdiagnose bewertet – anhand der Vorgeschichte von Exazerbationen vor der Diagnose, der Eosinophilenzahl im Blut (BEC) und der Frage, ob eine Erhaltungstherapie begonnen wurde. Löffler-Ragg: „Es wurden die ersten zwölf Monate vor der Diagnose angeschaut und man hat gesehen, dass bereits eine moderate Exazerbation in diesem Zeitraum mit einer relevanten Erhöhung des Risikos für weitere Exazerbationen von 71% im Folgejahr verknüpft ist. Die Exazerbationshistorie gab in dieser Studie also prognostische Information – im Gegensatz zu den Eosinophilenwerten.“ Eine einzige moderate Exazerbation vor der Diagnose ist also ein starker Prädiktor für das zukünftige Risiko weiterer Exazerbationen, was auch eine Metaanalyse mit 2,7 Millionen Patient:innen untermauert.3 Diese Ergebnisse unterstreichen die Bedeutung einer genauen Anamnese bezüglich Exazerbationen – noch vor einer formellen Diagnose – für den weiteren Krankheitsverlauf.
GOLD-Report 2026: „Die wichtigste Änderung“
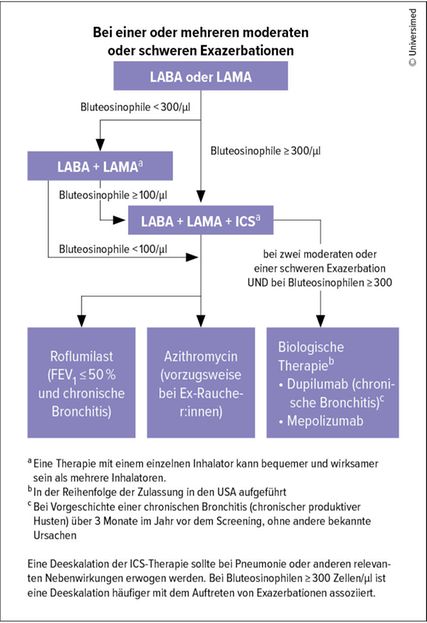
Abb. 2: Adaptierter Behandlungsalgorithmus für die Gruppe E im Behandlungsverlauf bei Persistenz von Exazerbationen (modifiziert nach GOLD-Report 2026)1
„Diese Daten dürften wohl zu der wichtigsten Änderung des GOLD-Reports 2026 geführt haben“, so Löffler-Ragg. Denn nun genügt eine einzige moderate oder schwere Exazerbation, um COPD-Patient:innen bei Diagnose bereits in die Gruppe E einzustufen und die Entscheidung über eine Intensivierung der Therapie zu treffen (Abb.1). Für die Praxis bedeutet das laut Löffler-Ragg: „Alle COPD-Patient:innten, die drei Tage ein Steroid oder ein Antibiotikum erhalten haben, sind Risikopatient:innen und werden als E klassifiziert.“ Diese neue Einteilung hat in der Folge zu entsprechenden Anpassungen in den Therapiealgorithmen und zu Updates im Kapitel „Management of Exacerbations“ (Management von Exazerbationen) geführt. Im Behandlungsalgorithmus für diese Gruppe E wird zwar primär die inhalative LAMA/LABA-Therapie empfohlen, aber auch darauf verwiesen, dass bei erhöhter BEC (≥300/μl) auf eine Tripletherapie mit ICS umgestellt werden sollte (Abb.2).1
Löffler-Ragg: „Wenn trotz Tripletherapie und optimiertem Inhalationsmanagement keine zufriedenstellende Einstellung erreicht werden kann und Exazerbationen weiterhin auftreten, werden Add-on-Biologika empfohlen – konkret ab zwei moderaten Exazerbationen oder einer schweren und ab 300 Bluteosinophilen.“ Die Biologikaoption Dupilumab wurde in den GOLD-Emfehlungen um Mepolizumab erweitert. Die formelle EU-Zulassungserweiterung für den Anti-IL-5-Antikörper in der Indikation unkontrollierte COPD mit eosinophilem Phänotyp4 erfolgte Anfang Februar. Im GOLD-Report sind die Studienergebnisse zu Dupilumab und Mepolizumab hinsichtlich Exazerbationsrate, Verbesserung der Lungenfunktion und Lebensqualität in einer Übersicht angeführt.1
Einsatz von ICS und ganzheitliches Management
Der GOLD-Report 2026 bekräftigt die Empfehlung („favours use“) für den ICS-Einsatz auch ab 100 Bluteosinophilen/μl und/oder einer moderaten Exazerbation, was an der Farbänderung von „Gelb“ zu „Hellgrün“ im Sinn eines Ampelsystems ersichtlich ist.1 „Zudem hat man die Ganzheitlichkeit des Managements neu aufgegriffen“, erklärte Löffler-Ragg. „Wir werden jetzt gefordert, nach dem 4-M-Prinzip vorzugehen, also nicht nur die Themen Medikation und Komorbiditäten, sondern auch die Mobilität und die mentale Gesundheit der Patient:innen mit zu beachten und hier gegebenenfalls zu intervenieren.“5
Die Bedeutung des kardiovaskulären Risikos
Ein zentrales Thema bei COPD bleibt das kardiovaskuläre Risiko. Die Wahrscheinlichkeit eines akuten kardiovaskulären Ereignisses steigt während einer Exazerbation an und bleibt in den ersten Wochen nach Entlassung bis zu 12 Monate lang erhöht,6 wie Löffler-Ragg betonte: „Insgesamt sterben vier von zehn COPD-Patient:innen an kardiovaskulären Ereignissen.“
Praxistipp
Eine präbronchodilatorische Spirometrie kann COPD mit hoher Sicherheit ausschließen, wenn die Ratio ≥ 0,7 ist. In seltenen Fällen zeigen Patient:innen mit relevanter Exposition und Emphysem keine Obstruktion, hier ist eine postbronchodilatorische Untersuchung indiziert.Ein neuer Aspekt in diesem Zusammenhang betrifft speziell die Diagnose eines sogenannten „kleinen linken Ventrikels“, was in der deutschen COSYCONET-Studie im Detail untersucht wurde (Infobox): Bei formell normaler Pumpfunktion sind bei einer COPD sowohl das Vorliegen einer Herzinsuffizienz mit erhaltener Ejektionsfraktion (HFpEF) als auch ein kleiner Ventrikel bei mechanisch vermindertem Lungenvenenrückfluss durch die Überblähung der Lunge von prognostischer Bedeutung.7 Die Studie unterstreicht die Notwendigkeit, bei COPD-Patient:innen routinemäßig auch das Herz zu untersuchen, da das gezielte Management kardialer Komorbiditäten die Prognose verbessert.
Quelle:
„State of the Art COPD & Asthma“; Vortrag von Prim. Ao. Univ.-Prof. Dr. Judith Löffler-Ragg, Natters, im Rahmen des 13. Pneumo Aktuell am 24.1.2026
Literatur:
1 GOLD Report 2026: https://goldcopd.org/2026-gold-report-and-pocket-guide/ ; zuletzt aufgerufen am 4.2. 2026 2 Halpin et al.: Exacerbation history and blood eosinophil count prior to diagnosis of COPD and risk of subsequent exacerbations. Eur Respir J 2024; 64(4): 2302240 3 Rhodes et al.: Future exacerbations and mortality rates among patients experiencing COPD exacerbations: a meta-analysis of results from the EXACOS/AVOIDEX programme. BMJ Open 2025; 15: e097006 4 Sciurba FC et al.: Mepolizumab to prevent exacerbations of COPD with an eosinophilic phenotype. N Engl J Med 2025; 392: 1710-20 5 Celli BR et al.: A person-centred clinical approach to the multimorbid patient with COPD. Eur J Intern Med 2025; 12: 106424 6 Graul EL et al.: Temporal risk of nonfatal cardiovascular events after chronic obstructive pulmonary disease exacerbation: a population-based study. Am J Respir Crit Care Med 2024; 209(8): 960-97 7 Abdo M et al.: Characterization and mortality risk of impaired left ventricular filling in chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2025; 211: 477-85
Das könnte Sie auch interessieren:
Asthma bronchiale: Herausforderungen bei Kindern und Jugendlichen
Asthma bronchiale ist eine chronische Krankheit, die im Kindesalter andere Herausforderungen mit sich bringt als bei Erwachsenen. Die physikalische Untersuchung sowie die Therapie sind ...
Etablierung einer interdisziplinären Dysphagiediagnostik
Die Betreuung von Menschen mit Schluckstörungen erfordert eine rasche, fundierte Diagnostik und ein Behandlungsteam aus Expert:innen unterschiedlicher Fachrichtungen. Das Kepler ...