Der „Sashimi-Flap“ – eine Modifikation des bekannten Stirnlappens
Autoren:
Ass. Prof. Dr. Dirk Hellekes, M.A.1,2
Dr. Helga Primas1
1Abteilung für Plastische Chirurgie
Klinik Landstraße, Wien
E-Mail: Dirk.Hellekes@gesundheitsverbund.at
2SFU (Sigmund Freud Privatuniversität)
Fakultät Medizin, Wien
E-Mail: dirk.hellekes@med.sfu.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Basaliome, Plattenepithelkarzinome und Melanome gehören zu den häufigsten Hauttumoren im Bereich der Nase. Je nach Ausdehnung zur Seite und in die Tiefe reichen häufig einfache Maßnahmen wie lokale Lappenplastiken zur Defektdeckung nicht aus. Sind komplette ästhetische Untereinheiten betroffen, kommt meist ein Stirnlappen zum Defektverschluss zum Einsatz. Handelt es sich um allschichtige Defekte, kann auf den hier beschriebenen „Sashimi-Lappen“ zurückgegriffen werden.
Keypoints
-
Durch Modifikation des bekannten paramedianen Stirnlappens ist die Deckung allschichtiger Nasendefekte in einer Operationssitzung möglich.
-
Die beschriebene Lappenplastik ist als einfach anzuwenden und komplikationsarm zu bezeichnen.
-
Nach unseren Erfahrungen empfehlen wir, bei ausgedehnten Nasendefekten eine Wartezeit von mehreren Monaten zwischen primärer Tumorresektion und Rekonstruktion einzuhalten.
Patientenaufkommen und Tumorentitäten
In den letzten Jahren sehen wir immer häufiger Patienten, die ein ausgeprägtes Wachstum von Hauttumoren mit Ulzerationen, Blutungen und Infiltration von benachbarten Geweben zeigen, bis sie zu uns in Behandlung kommen. Vielfach handelt sich um verschiedene Entitäten an sonnenexponierten Arealen. So sind oft oberflächlich wachsende Hauttumoren wie z.B. Basaliome und Plattenepithelkarzinome im Bereich des Schädels derart im Wachstum fortgeschritten, dass der Knochen durchbrochen ist und die Tumoren in das Neurocranium infiltriert sind. Der Versuch einer R0-Resektion ist hier zumeist frustran. Neben dieser Art von Tumoren mit Lokalisation am Kopf, vorwiegend zentral, parietal oder okzipital, finden sich neben Tumorlokalisationen an der Ohrmuschel auch besonders häufig Tumoren im Bereich der Nase.
Warum so viele Patienten erst sehr spät den Weg zum Arzt beschreiten, kann nur vermutet werden. Scham, Angst und Negieren des Tumorgeschehens spielen sicher eine zentrale Rolle. In den letzten 2 Jahren muss leider auch davon ausgegangen werden, dass viele Betroffene Sorge hatten, sich beim Arztbesuch in den Ordinationen und Spitalsambulanzen mit Covid-19 zu infizieren. Dies hat dazu geführt, dass vom Zeitpunkt der Diagnosestellung bis zu notwendigen Operation wertvolle Zeit vergeht und sich dadurch der operative Aufwand und das Resektionsausmaß zur Entfernung der Hauttumoren erhöhen. Aufgrund der geringen Gewebedicken sind bei Tumoren der Nase rasch auch tiefer gelegene Schichten, wie etwa der Nasenknorpel, betroffen. Die Folge sind ausgedehnte, allschichtige Tumorresektionen, die bis ins Cavum nasi reichen.
Indikationsstellung
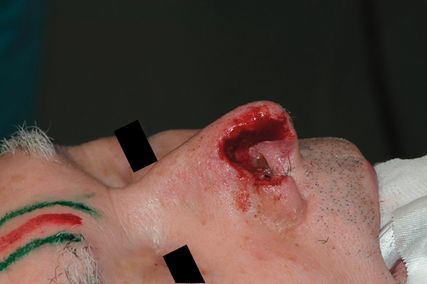
Die Option, einen Defekt an der Nase nach Tumorresektion mittels Stirnlappen zu decken, ergibt sich, wenn ein Ausgranulieren der Wunde, eine Hautverpflanzung oder eine direkte Nahlappenplastik das Problem nicht suffizient lösen können. In der Regel sind dies Fälle, bei denen bestimmte Defektgrößen überschritten sind oder Knorpelstrukturen frei liegen. Größere Hautdefekte oder nur partiell frei liegende Knorpelanteile lassen sich meist problemlos mit einem Standard-Stirnlappen behandeln (Abb. 7). Sind die Defekte jedoch transmural und reichen sie durch alle Schichten in die Nasenhöhle hinein, ergibt sich die Indikation für den hier vorgestellten modifizierten Stirnlappen – den „Sashimi flap“. Ein Ziel bei Anwendung eines Stirnlappens ist die Bedeckung aller frei liegenden Knorpelstrukturen mit einem primär durchbluteten Gewebe. Dieses soll vom Colormatch zur resezierten Nasenhaut passen, also aus der Umgebung stammen, sowie möglichst der Silhouette der Nase in der Profilansicht folgen und so, wenn möglich, das Aussehen der Nase wie vor der Operation wiederherstellen.
Sind einer oder beide Flügelknorpel im Zuge der Tumorresektion mit und ohne die endonasale Schleimhaut entfernt, sollten diese Strukturen mittels eines Knorpeltransplantats wiederhergestellt werden. Hier kommen häufig Transplantate aus dem Conchabereich der Ohren zum Einsatz, da diese leicht und ohne Veränderung der Ohrmuschelstabilität gehoben werden können. Diese Transplantate sind auch deshalb als ideal anzusehen, da sie von Natur aus konvex gebogen sind und so die anatomischen Gegebenheiten perfekt imitieren. Knorpeltransplantate aus dem Nasenseptumbereich sind von Natur aus gerade und lassen sich meist nicht gut in eine gebogene Form bringen, wenn sie in den Defekt eingenäht werden. Dies führt dazu, dass die Nasenlöcher verzogen und im schlimmsten Fall eingeengt sind, was wiederum zu Atmungsbeschwerden führen kann. Zusätliche Probleme ergeben sich, wenn die Schleimhaut in Richtung Nasenhaupthöhle ebenfalls reseziert werden muss und der Defekt somit allschichtig ist. Benutzt man hierfür einen konventionellen Stirnlappen, sind die rekonstruierten Flügelknorpel nur von dorsal suffizient mit Gewebe bedeckt. Eine ventrale Bedeckung der Flügelknorpel wäre so primär nicht ausreichend möglich und so bietet sich eine Angriffsfläche für Bakterien oder der Knorpel trocknet im schlimmsten Fall aus, was in kurzer Zeit zum Verlust führen könnte. Eine weitere Komplikation stellt unter diesen Umständen ein Gewebefibrose dar, die bis zu einer Okklusion der Atemwege der betroffenen Seite führen kann. Um diese Komplikationen zu vermeiden, ist es zwingend notwendig, auch die Innenauskleidung der Nasenhöhle, also das sogenannte „inner lining“, zu rekonstruieren. Dies kann z.B. durch endonasale Schleimhautlappen erfolgen, gestaltet sich aber häufig schwierig.
Anatomie und operative Schnittführung
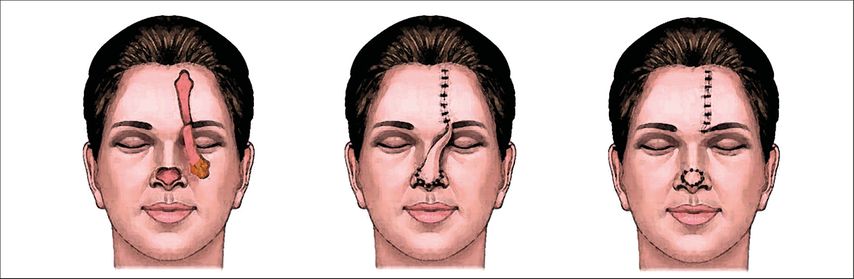
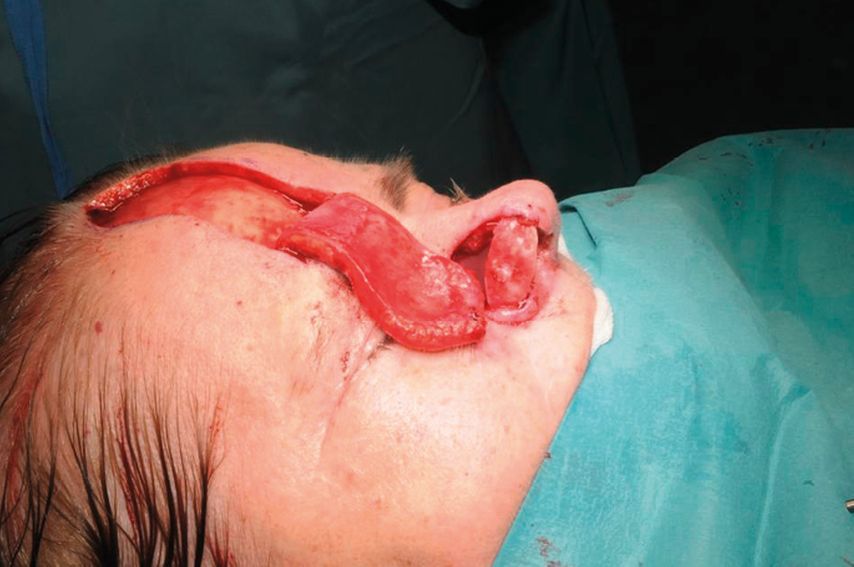
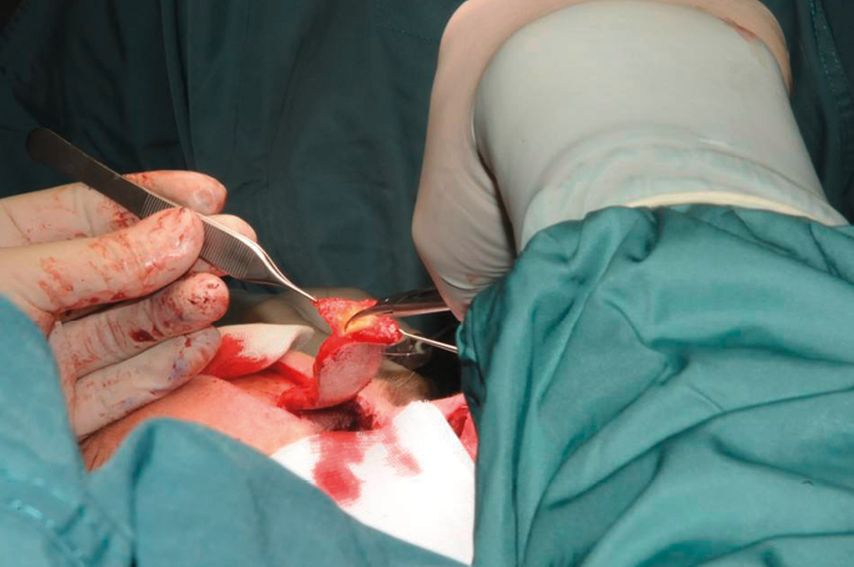
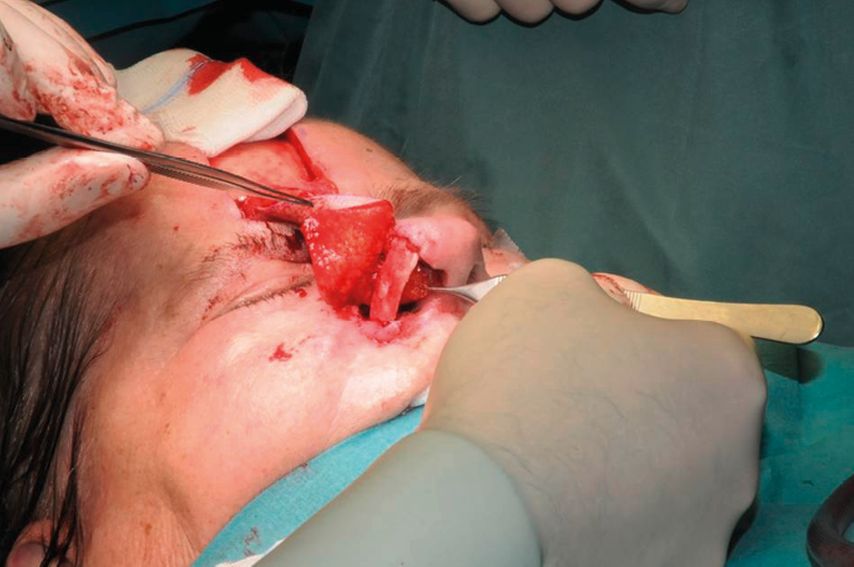
Die Transplantation des Stirnlappens gehört zu den axialen Lappenplastiken und er kann median oder paramedian gehoben werden. Seine Gefäßversorgung bezieht er hauptsächlich aus der A. supratrochlearis, wobei auch die A. supraorbitalis das versorgende Gefäß sein kann. Äste aus der A. angularis spielen eine eher untergeordnete Rolle. In Vorbereitung der Operation hat es sich bewährt, die infrage kommenden Gefäße mittels Handdoppler zu identifizieren, ihren Verlauf von der Augenbrauenregion nach distal in Richtung Stirn zu verfolgen und an der Haut zu markieren (Abb. 1). Für die intraoperative Planung des genauen Lappendesigns ist es daher ratsam, die Gefäßidentifikation mit entsprechender Markierung auf beiden Stirnseiten vorzunehmen. Zusätzlich ist es hilfreich, je eine parallele Linie rechts und links ca. 0,5cm neben dem Gefäßverlauf anzuzeichnen, damit man bei der späteren Präparation seitlich nicht zu nahe an den Gefäßstiel gelangt. Im nächsten Schritt der Operation werden die Wundränder angefrischt und wenn notwendig wird eine Knorpelrekonstruktion vorgenommen, bis nur noch die häutige Defektdeckung ausständig ist. Hierbei erfolgt ggf. noch eine Symmetrierung des ursprünglichen Defekts, was ihn gelegentlich noch leicht vergrößert. Hierbei sind die ästhetischen Untereinheiten der Nase (Nasenrücken, -spitze, -abhang, Flügelknorpelregion und Columellabereich) unbedingt zu berücksichtigen. Nach Abschluss der vorbereitenden Operationsschritte gilt es nun, die genaue Dimensionierung des zu hebenden Lappens zu planen. Dabei hat es sich bewährt, auf einen ausgeschnittenen Handschuh zurückzugreifen. Das Material hat eine gewisse Verformbarkeit und eine Transluzenz, die es erlaubt, die Wundränder durch das Latexmaterial zu erahnen und dann mittels Markierstift auf den Kunststoff zu übertragen. Sind Nasenflügel- und Columellaregion betroffen, resultiert am Ende eine dreilappige, kreuzförmige Schnittfigur. Verlängert man diese nun axial in die andere Richtung, kann die Länge vom distalsten Lappenpunkt (meist Columella) bis zum Lappendrehpunkt (Pivot-Point) an der Augenbraue bestimmt werden. Durch 180°-Drehung der Schablone kann nun die Schnittführung durch Umfahrung der Latexform mittels Markierstift auf die Stirnhaut übertragen werden. Hierbei kann noch simuliert werden, ob die Lappenhebung eher von der rechten oder der linken Stirnseite erfolgen sollte. Es sind neben der ipsilateralen auch kontralaterale Entnahmen möglich, je nachdem, wo die Troquierung des Lappenstiels weniger problematisch erscheint. Nun erfolgt die Lappenhebung von distal der Anzeichnung nach proximal auf den Pivot-Point zu. Bei einem Standard-Stirnlappen, der im distalen Bereich, also in der späteren Columella- oder Nasenspitzenregion, möglichst dünn sein sollte, hebt man diesen Bereich sehr dünn, in der Regel auf Hautniveau. Bei unserer Modifikation wird dieser Anteil jedoch in voller Dicke gehoben, wobei darauf zu achten ist, dass eine dünne Verschiebeschicht (Galea) auf dem Knochen verbleibt. Die weitere Präparation erfolgt wie üblich. Man nimmt den M. frontalis teilweise mit und geht ca. 1–1,5cm oberhalb der Augenbraue nach subperiostal, wobei die o.g. seitlichen Hautmarkierungen seitlich vom Gefäßstiel respektiert werden sollten. Danach sollte sich der Lappen leicht in den Defekt einrotieren lassen (Abb. 2). Nun erfolgt der zweite entscheidende Modifikationsschnitt des bekannten Stirnlappens. Es wird hierzu eine fischmaulartige Einkerbung des Lappens von distal nach proximal vorgenommen, sodass zwei Lappenanteile entstehen (Abb. 3). Auch die Keilexzision eines Gewebeblocks ist möglich, um noch eine weitere Ausdünnung zu erreichen. Ist zuvor eine Flügelknorpelrekonstruktion erfolgt, kann nun der untere Lappenanteil unter dem Knorpel durch in die Nasenhöhle nach distal gezogen werden (Abb. 4).
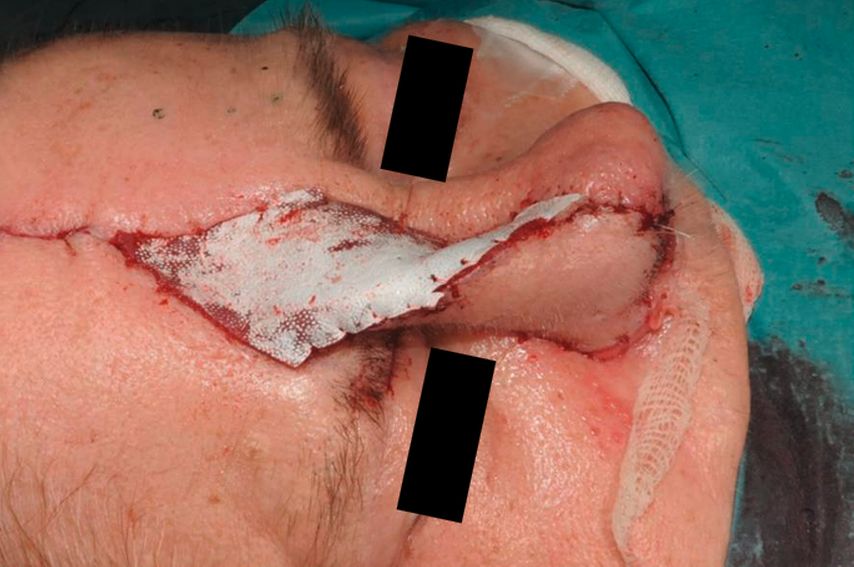
Der obere, häutige Anteil wird danach über den Knorpel gelegt. Beide Lappenanteile können nun im Bereich des Nasenflügelrandes wieder miteinander vernäht werden. So erreicht man, dass der Knorpel allseitig von Weichgewebe umhüllt ist und das „inner lining“ von der galealen Unterfläche des Lappens gebildet wird. Diese Zone epithelisiert in den nächsten Wochen so gut, dass die dort sekundär entstehende Schleimhaut für originäre Schleimhaut gehalten werden kann, wenn die Patienten endoskopisch nachuntersucht werden. Neben der Fischmaulinzision sind auch andere Inzisionen distal möglich, sodass die galeale Lappenzone auch als Ersatz der Nasenschleimhaut im Septumbereich dienen kann. Im weiteren Operationsverlauf wird nun die Haut des Lappens in den Wunddefekt eingenäht, etwaige Unregelmäßigkeiten können hierbei korrigiert werden. Um den Lappen vor Infektionen und dem Austrocken zu schützen, wird auf die frei liegenden Anteile des Lappen eine Kunsthaut (Epigard©) aufgenäht und mittels Einzelknopfnähten fixiert (Abb. 5). Zum Abschluss der Operation erfolgt der Verschluss des Hebedefektes an der Stirn. Dies ist in den meisten Fällen primär möglich. Restdefekte können temporär ebenfalls mit Epigard© verschlossen oder in derselben Op-Sitzung gleich mit Voll- oder Spalthaut bedeckt werden. Der Vorteil der temporären Deckung besteht in der Möglichkeit, dass sich bis zur Lappentrennung noch Granulationsgewebe bildet und der Defekt sich so nivellieren lässt. Eine weitere Möglichkeit, den Primärverschluss des Hebeareals an der Stirn zu erleichtern, ist die vorgehende Implantation von Expandern, um die Haut vorzudehnen.
Erste postoperative Phase und Lappenstieldurchtrennung
Am Ende einer operativen Defektdeckung mittels Stirnlappen erscheint dieser im Allgemeinen meist leicht livide. Dies gibt sich jedoch bereits einige Stunden nach der Operation. Will man die Durchblutung verbessern, kann ein Plasmaexpander in einer Dosierung von 500ml über 24 Stunden für 1–3 Tage infundiert werden. Weiter versorgen wir unsere Patienten mit leichten Nasentamponaden, die mit Baneocin©-Salbe benetzt werden. Wenn die Tamponaden entfernt werden, leiten wir die Patienten dazu an, diese Salbe weiterhin mehrmals täglich in die Nasenlöcher einzubringen. Unterstützend sollte auch eine Antibiotikatherapie für einige Tage erfolgen.
Nach Ablauf von 2 Wochen beginnen wir mit einem Lappentraining. Hierbei wird der Lappen im Stielbereich mittels Gummilaschen für einige Minuten möglichst mehrmals in der Woche stranguliert und somit „trainiert“. So fördern wir die Autonomisierung der Lappendurchblutung und das Einwachsen von neuen Gefäßen aus der Umgebung in den Lappen. Ca. 3–4 Wochen nach der Lappenanlage erfolgt dann die operative Stieldurchtrennung. Die Lappenplastik wird dann weiter eingepasst, Anteile des Stiels werden in den Stirnbereich zurückgelegt und Korrekturen im Hebeareal vorgenommen, soweit notwendig. Anfangs erscheint die Lappenplastik noch prominent. Dies ändert sich jedoch in den folgenden Wochen und Monaten durch abschwellende Effekte deutlich. Nach Ablauf dieser Phase wird entschieden, ob eine Ausdünnung des Lappens erforderlich ist.
Eigenes Patientenkollektiv
In der Zeit von 2016 bis 2021 wurden an der Abteilung für plastische Chirurgie, Klinik Landstraße, Wien, 9 Patienten (davon 6 Frauen) nach der beschriebenen Technik operiert. Der Altersdurchschnitt lag bei 73 Jahren. Es wurden 3 Fälle von Plattenepithelkarzinomen, 5 Fälle von Basaliomen und ein Patient mit einem malignen Melanom behandelt. Zunächst erfolgten die Tumorresektion und der histologische Nachweis der Tumorfreiheit. Die operative Defektdeckung wurde anschließend mit unserer modifizierten Stirnlappenplastik vorgenommen. Die Lappenplastiken heilten in fast allen Fällen primär komplikationslos ein. Bei einer Patientin zeigte sich eine Lappenteilnekrose, die auf den intensiven Nikotinabusus bereits in der direkten postoperativen Phase zurückgeführt werden muss. Im nachfolgenden Beobachtungszeitraum zeigte sich leider in 3 Fällen ein Rezidiv, was zur Teil- bzw. Totalentfernung der befallenen Gewebeanteile führte. Eine der hiervon betroffenen Patientinnen erhielt eine immunsuppressive Therapie aufgrund einer M.-Crohn-Erkrankung. In einigen Fällen wurde von den Betroffenen ein störendes Haarwachstum auf den distalen Lappenanteilen moniert. Dieses lässt sich jedoch durch Rasur oder Epilation einfach beheben.
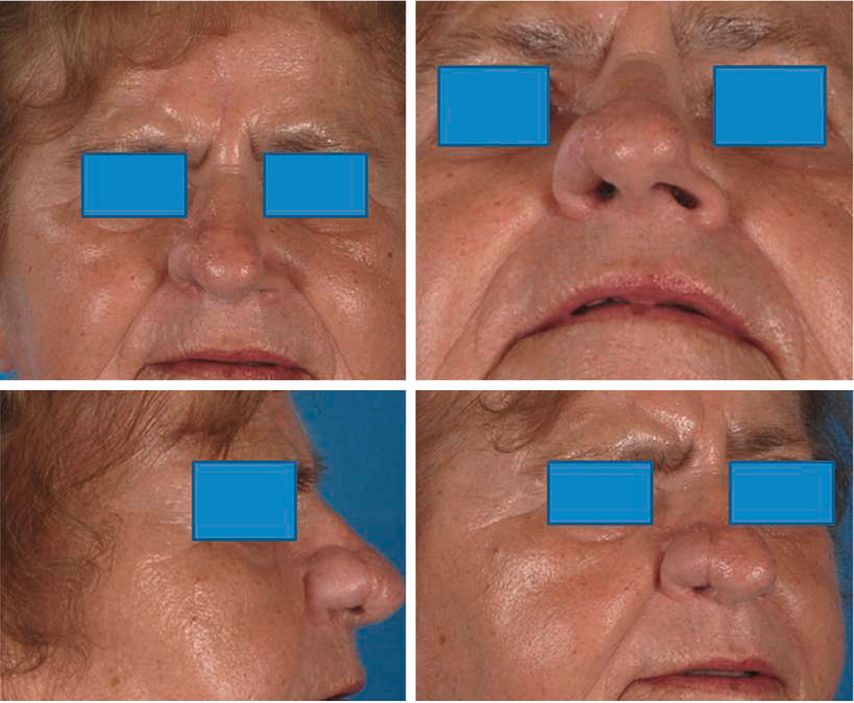
Die Narbe im Stirnbereich empfanden die meisten Patienten als nicht oder nur wenig störend, sie wurde für eine suffiziente Nasenrekonstruktion gerne in Kauf genommen. Auch hier sind sekundäre kosmetisch korrigierende Maßnahmen möglich. Ein Ergebnis 1,5 Jahre post Rekonstruktion ist in Abbildung 6 zu sehen. Eine Korrektur der Gegenseite wäre hier zu empfehlen, wenn man eine Symmetrie erreichen will.
Abb. 6: 1,5 Jahre nach Rekonstruktion, keine weiteren Eingriffe bisher (Korrektur des gegenseitigen Nasenfügels möglich und empohlen)
Zusammenfassung
Bei allschichtigen Defekten nach Tumorresektion an der Nase stellt der hier vorgestellte modifizierte Stirnlappen eine gute Möglichkeit dar, in einer Sitzung häutige Defekte zu decken, stützende und formgebende Knorpelstrukturen zu rekonstruieren und ein ausreichendes „inner lining“ zu schaffen. Nach unserer Erfahrung ist es jedoch ratsam, zwischen Tumorresektion und Rekonstruktion mindestens 6 Monate, besser noch 1 Jahr vergehen zu lassen, um möglichst Rezidivfreiheit zu garantieren, bevor aufwendige rekonstruktive Maßnahmen begonnen werden. Bedingt durch die komplizierte dreidimensionale Strukturrekonstruktion der Nase ist es möglich, dass sich in schwer einsehbaren Bereichen der Nase versteckt Rezidive bilden, deren Diagnose erst spät erfolgt und zur Resektion befallener Lappenanteile führen kann. Um die oben empfohlene Wartezeit von der Tumorresektion bis zur Defektdeckung zu überbrücken, kann eine Epithese angepasst werden. Dies bedeutet für die Patienten eine „Normalisierung“ des Aussehens und damit verbunden eine Verbesserung der Psyche. Weiters ist die Kontrolle auf Tumorrezidive deutlich einfacher möglich.
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
„Ich habe den schönsten Beruf der Welt“
Mit dem diesjährigen Jahreskongress der Österreichischen Gesellschaft für Plastische, Ästhetische und Rekonstruktive Chirurgie (ÖGPÄRC) in Salzburg hat Prim. Univ.-Doz. Dr. Rupert Koller ...
Die Trichterbrust – Diagnostik, Symptomatik und moderne Therapieansätze
Die Trichterbrust führt je nach Ausprägung zu psychischen, aber auch zu organischen Problemen, die mit einer körperlichen Leistungseinschränkung einhergehen. Die immer wieder geäußerte ...
Moderne Faceliftchirurgie
Das Facelift, eine klassische Operation der plastischen Chirurgie, erfährt in den letzten Jahren ein Revival. Die gestiegene Nachfrage der Patienten ist einerseits auf bessere Ergebnisse ...