Diagnostik und Planung knöcherner Eingriffe bei Patellainstabilität
Autor:
Dr. Georg Riedl
Abteilung für Orthopädie und Traumatologie
Unfallkrankenhaus Klagenfurt am Wörthersee
E-Mail: georg.riedl@auva.at
Die Patellainstabilität war in den vergangenen Jahren einem gewissen Wandel in der Diagnostik, Behandlung und Herangehensweise zur operativen Stabilisierung unterzogen. Insbesondere die guten Erfolge mittels Rekonstruktion des medialen patellofemoralen Ligaments (MPFL) haben die operative Stabilisierung bei rezidivierenden Luxationen als zuverlässige Methode bestätigt.1–3 Dennoch bleibt die Patellainstabilität multifaktoriell bedingt – die knöcherne Führung, Beinrotation, Beinachse sowie der Patellahochstand sind Faktoren, die eine alleinige MPFL-Rekonstruktion scheitern lassen können. Die im Folgenden erläuterte Vorgehensweise hat sich in den vergangenen Jahren an unserer Abteilung etabliert.
Keypoints
-
Die Patellainstabilität beruht auf drei Instabilitätsgraden: 1)0–30° passive Stabilisatoren (MPFL), 2)0–60° passive und statische Stabilisatoren (MPFL, Trochlea-Alignment), 3)0–90° hochgradige Alignmentfehlstellung + passive und statische Stabilisatoren.
-
Gerade Stabilitätsprobleme ab 30° stellen immer wieder Probleme in der Diagnostik und Behandlung dar.
Diagnostik und Entscheidungsfindung
Eine genaue klinische und radiologische Abklärung der Patellainstabilität bleibt unerlässlich, um eine mögliche Fehleinschätzung zu vermeiden. Informationen bzgl. Erstluxation, Luxationsvorgang, Anzahl der Luxationen sowie mögliche Voroperationen und Therapien sind Teil der Entscheidungshilfe. Als Differenzialdiagnose muss immer die vordere Kreuzbandruptur ausgeschlossen werden, gelegentlich kommt es auch zu Kombinationsverletzungen.
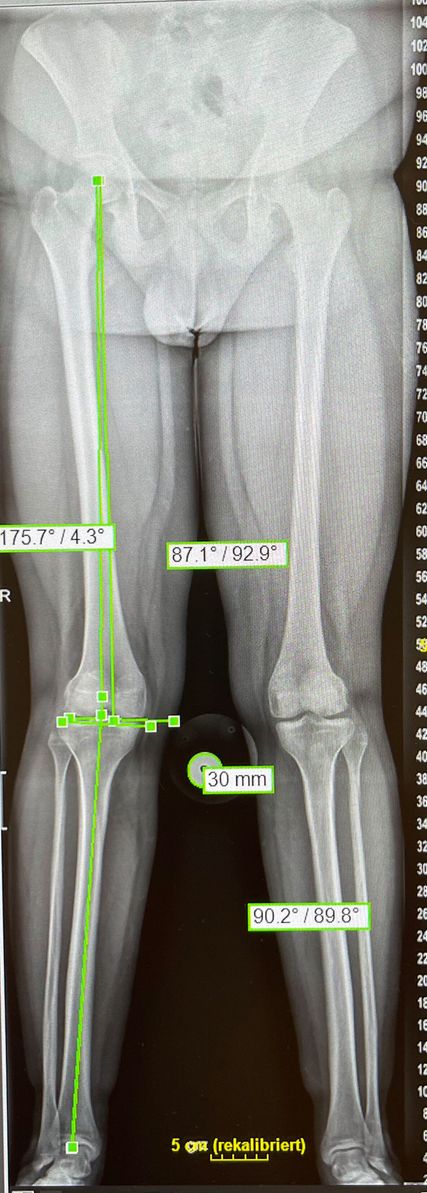
Zur klinischen Untersuchung gehören die allgemeine Überprüfung der Bandstabiliät und spezielle Untersuchungen der Patellainstabilität. Dazu gehören der Apprehension-Test, das J-Sign, die Kontrolle der Beinrotation in Bauchlage und die Bestimmung der klinischen Beinachse sowie die Feststellung des Grads der Instabilität, wobei insbesondere der Grad der Instabilität in Kombination mit der radiologischen Untersuchung ausschlaggebend für das weitere Prozedere ist.
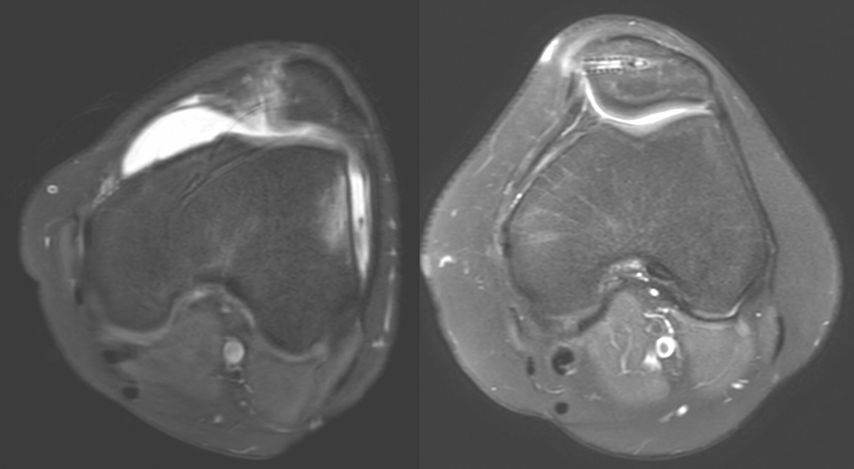
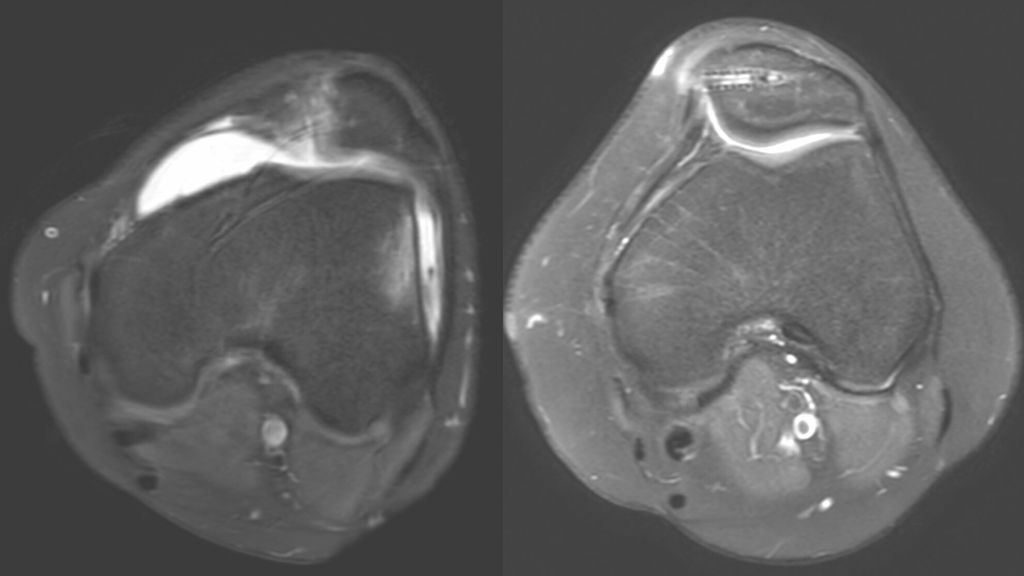
Standardmäßig werden an unserer Abteilung ein Röntgen des Kniegelenks in zwei Ebenen, ein Beinachsenröntgen und eine MRT-Untersuchung durchgeführt. Bei klinischem Verdacht auf eine vermehrte Innenrotation des Femurs wird ein Rotations-MRT ergänzt.4
Behandlungsalgorithmus
Abb. 3: Eine vermehrte Innenrotation von Femur/Tibia sowie eine valgische Beinachse können Faktoren für eine Patellainstabilität sein
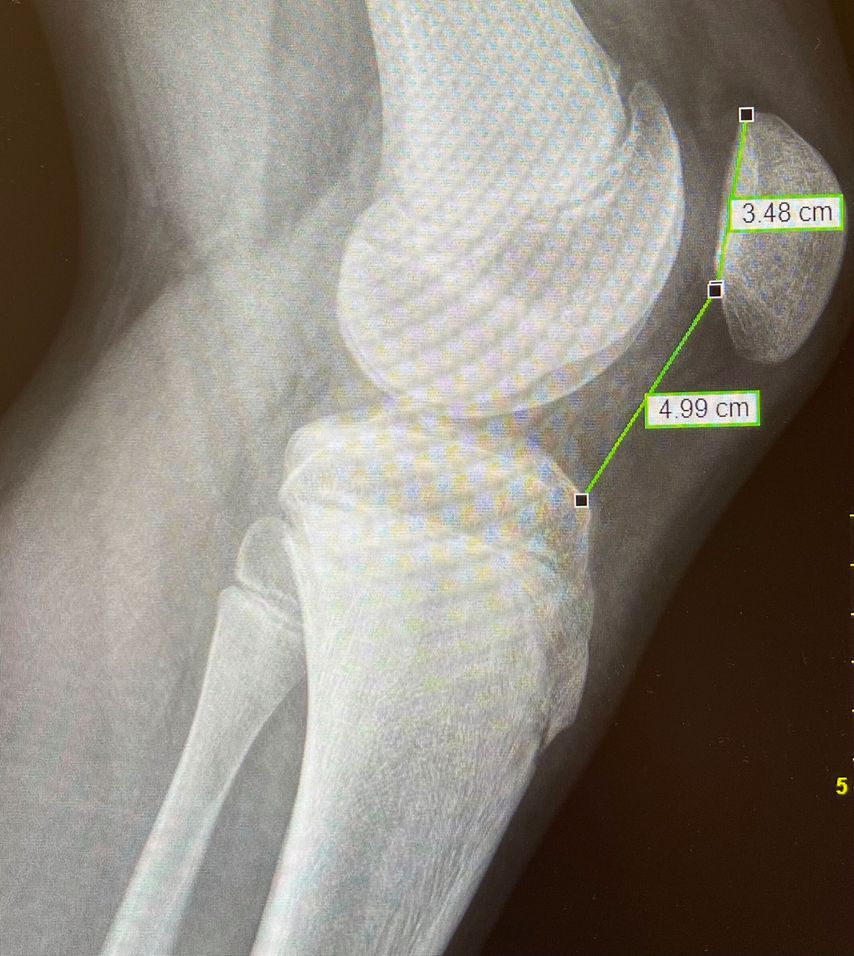
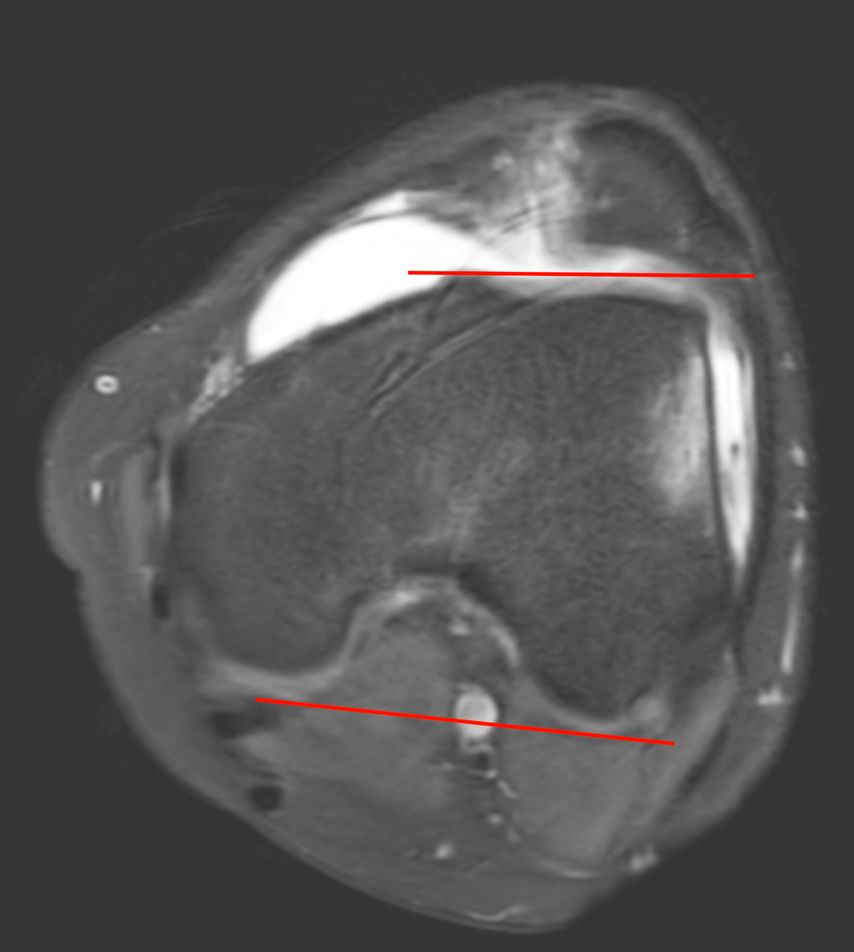
Eine Instabilität bis circa 30° ohne weitere Auffälligkeiten in der radiologischen Untersuchung wird mittels alleiniger MPFL-Rekonstruktion stabil. Ab circa 0–60° Instabilität gibt es zumeist Probleme mit der knöchernen Führung. Dies kann aufgrund eines zu späten Eingleitens der Patella – einer Patella alta – und/oder des Fehlens einer knöchernen Führung (Trochleadysplasie) auftreten. Unserer Meinung nach bedarf es einer Korrektur der Patella alta ab einem Caton-Deschamp-Index >1,2 (Abb.1) und/oder einer LTI (laterale Trochleainklination) von <17° (Abb. 2). Ab 60° ist zusätzlich ein Problem im Bereich des Alignments wahrscheinlich. Bei einer vermehrten Innenrotation des Femurs und der Tibia bei ca. 35° und/oder valgischer Beinachse ab ca. 5° wird eine Korrektur in Erwägung gezogen (Abb.3). Prinzipiell sind wir bei einer Alignmentkorrektur eher zurückhaltend (von manchen Autoren wird bereits eine Korrektur ab 20° Innenrotation empfohlen).5 Ein vermehrter TTPCL-Abstand (lateraler Kraftvektor der Patella) ab circa 24mm kann die Luxation ebenfalls begünstigen und bei einer Patella alta mitkorrigiert werden. Sollte eine knöcherne Stabilisierung notwendig sein, ist bei der Trochleaplastik eine arthroskopische oder offene Technik möglich.
Trochleaplastik
Bei der Trochleaplastik wird der Knorpel mit einem schmalen Anteil des Knochens abpräpariert. Im darunterliegenden spongiösen Knochen wird eine neue Gleitrinne geschaffen und der Knorpel wieder fixiert. Seit einigen Jahren wird auch die arthroskopische Technik, wie von Lars Blønd6,7 beschrieben, durchgeführt. Ziel dieser Technik sind ein geringeres Weichteil- und Knorpeltrauma sowie eine frühere Remobilisierung bei zumindest gleich guten radiologischen und klinischen Ergebnissen.
Die offene Trochleaplastik wird an unserer Abteilung nur mehr durchgeführt, wenn zusätzliche Korrekturen des Alignments notwendig sind.
Ablauf der arthroskopischen Trochleaplastik
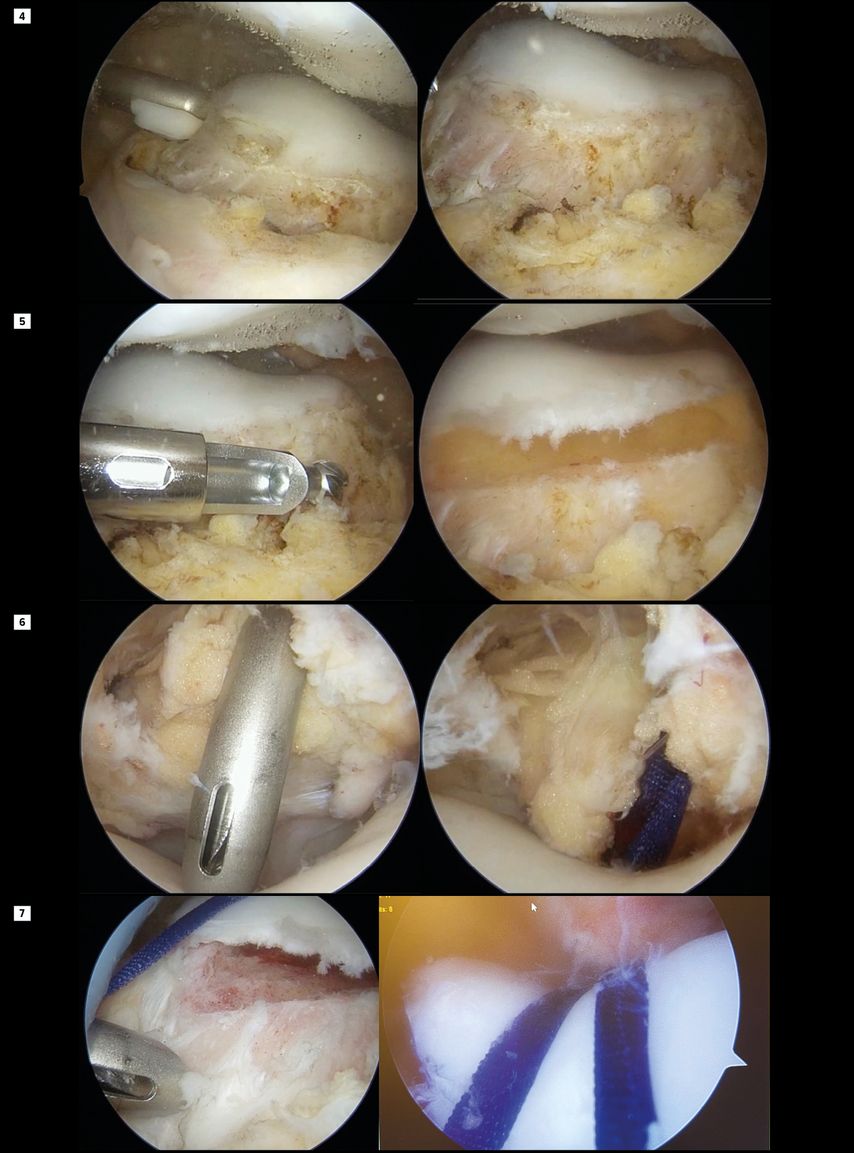
Der Patient befindet sich in Rückenlage. Begonnen wird die Operation ohne Blutsperre. Wichtig ist ein gutes Zusammenspiel mit der Anästhesie. Der Blutdruck sollte nicht über 90mmHg systolisch steigen (junge Patienten ohne wesentliche Vorerkrankungen tolerieren diesen Blutdruck meist ohne Probleme). Zusätzlich zu den Standardportalen benötigt man ein proximal-laterales Arbeitsportal und ein proximal-mediales Portal für das Arthroskop. Mittels HF-Instrument wird das Fettgewebe gelöst (Abb. 4) und der subchondrale Knochen mit einer 4-mm-Fräse entfernt (Abb. 5). Um das Knorpelknochenschild biegbar zu machen, wird der Knochen noch mit einem „PowerRasp“ ausgedünnt. Die Knochenbrücken am lateralen und medialen Rand müssen noch mit dem Meißel gelöst werden. Über das anteromediale oder anterolaterale Portal bringt man den Push-Lock-Anker mit einem Vicryl-Tape und einem Vicryl-Sicherungsfaden (Abb. 6) ein, dieses wird nach proximal und lateral mit zumindest zwei weiteren Push-Lock-Ankern aufgespannt (Abb. 7). Nach jeder Trochleaplastik wird eine MPFL-Plastik durchgeführt. Eine Distalisierung der Patella kann auch ohne Probleme nach einer arthroskopischen Trochleaplastik durchgeführt werden. Lediglich Derotationen oder Achskorrekturen profitieren unserer Meinung nach derzeit nicht von einem arthroskopischen Vorgehen. Von 2014 bis 2020 wurden 82 Trochleaplastiken an unserer Abteilung durchgeführt, ungefähr die Hälfte davon arthroskopisch. Unsere Nachuntersuchungen konnten keinen wesentlichen Unterschied zwischen den radiologischen und klinischen Ergebnissen zeigen (Abb. 8). Jedoch geht klar hervor, dass die Patienten schneller mobilisiert und aus dem Krankenhaus entlassen werden konnten. Auch die geringere Narbenbildung darf besonders bei einer jungen Patientenklientel nicht außer Acht gelassen werden. Nach einer etwas längeren Lernkurve nähert sich die Operationszeit der offenen Technik an. Kontraindikationen für eine Trochleaplastik sind Arthrosegrade ab Grad III und fehlende Bereitschaft für die doch teils langwierige Nachbehandlung. Bei jüngeren Patienten wurde auch bei Knorpeldefekten die Operation zur Stabilisierung als „salvage procedure“ mit Knorpeltransplantationsangeboten durchgeführt. Es konnten zwar kurzfristig die Schmerzen reduziert werden, auf längere Sicht zeigte sich jedoch – bis auf die Stabilisierung der Patella – keine wesentliche Verbesserung. Besonders bei jungen Patienten sollte die Trochleaplastik in Erwägung gezogen werden, um eine Versorgung mittels Teilendoprothese im jungen Alter zu vermeiden.
Distalisierung der Patella
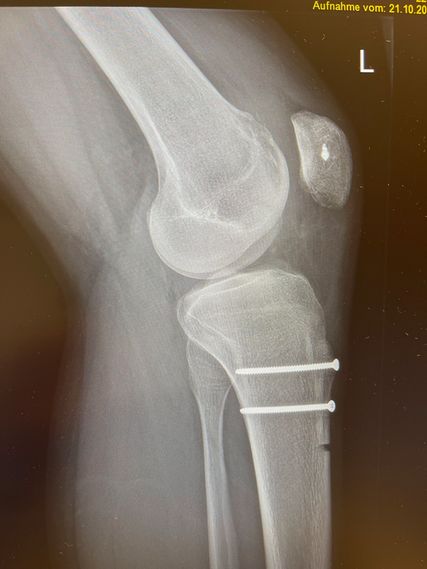
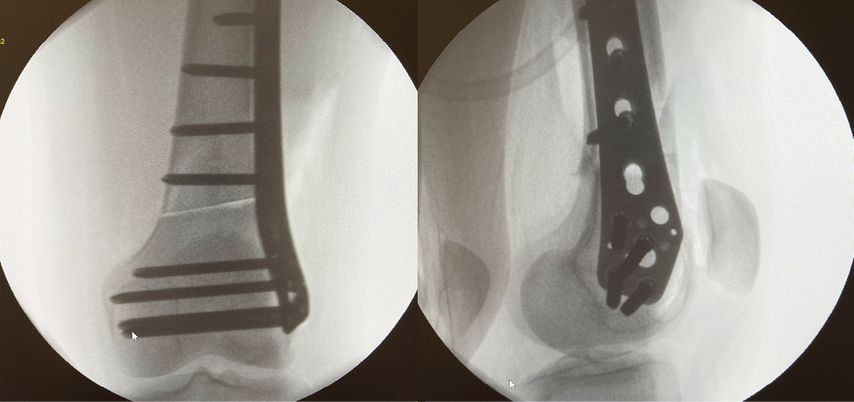
Bei der Patella alta wird der Ansatz knöchern etwas nach distal versetzt. Die Schnittführung ist lateral parallel zur Tuberositas, die Osteotomie erfolgt tangential unter Schonung der Patellasehne. Als Führung können 2 Kirschnerdrähte parallel entlang der Schnittführung eingebracht werden. Vor der Operation wird als Anhaltspunkt die gewünschte Distalisierung errechnet. Es empfiehlt sich jedoch, intraoperativ den Patellastand mittels Bildwandler zu kontrollieren (Ziel ist ein Caton-Deschamp-Index unter 1). Die endgültige Fixierung erfolgt mit zwei 3,5-mm-Schrauben (Abb. 9).8
Derotation des Femurs
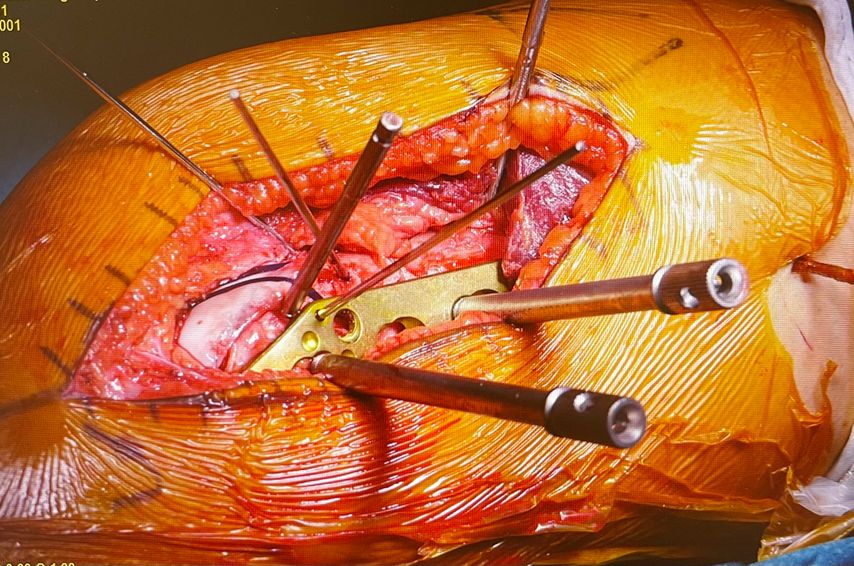
Wie bereits erwähnt, wird eine Derotation des Femurs ab einer vermehrten Innentorsion von ca. 35° empfohlen. OP-Zugang ist ein distaler lateraler Femurzugang. Wir empfehlen eine biplanare Schnittführung, um ungewünschte Achsabweichungen zu vermeiden. Wichtig ist, vor der Osteotomie die gewünschte Korrektur mittels Kirschnerdrähten zu markieren (Abb. 10). Die Osteotomie muss im Unterschied zur Achskorrektur komplett durchgeführt werden, um das Verdrehen des Oberschenkelknochens zu ermöglichen. Zum Schutz der Arterie empfiehlt es sich, einen röntgendurchlässigen Hohmann zu benützen. Nach der Korrektur erfolgt die Fixierung mittels winkelstabiler Platte (Abb. 11).
Die MPFL-Plastik erfolgt nach jeder knöchernen Stabilisierung – bei der offenen Technik zumeist mittels Quadrizepssehnen9 und bei geschlossener mittels Gracilissehnen.1,2
Nachbehandlung
In den letzten Jahren wurde die Nachbehandlung deutlich offensiver durchgeführt. Patienten werden bis zu einer Beweglichkeit von 0–0–70° stationär behandelt und physiotherapeutisch betreut. Im Schnitt verbleiben Patienten nach einer Trochleaplastik sechs Tage, wobei Patienten nach arthroskopischer Technik circa zwei Tage früher entlassen werden können. Bis zur Nahtentfernung werden die Patienten abrollend mobilisiert. Danach wird die Belastung zunehmend gesteigert, um bis zur 3. Woche die Vollbelastung zu erreichen (Patienten mit Alignmentkorrektur werden für circa sechs Wochen abrollend mobilisiert). Auch nach erfolgreicher Operation ist das Vertrauen in das Kniegelenk – nach oft jahrelanger Instabilität – meist nicht gegeben. Hier bedarf es einer gezielten Therapie und Kontrolle. Gemeinsam mit den Patienten versuchen wir durch spezielle Übungen und Testbatterien (ähnlich wie nach einer vorderen Kreuzbandplastik) das Vertrauen in das Kniegelenk zu verbessern und die Funktionsfähigkeit objektiv zu bestätigen.
Literatur:
1 Schottle PB et al.: Technical note: anatomical reconstruction of the medial patellofemoral ligament using a free gracilis autograft. Arch Orthop Trauma Surg 2008; 128(5): 479-84 2 Schottle P et al.: Anatomical reconstruction of the medial patellofemoral ligament using a free gracilis autograft. Arch Orthop Trauma Surg 2009; 129(3): 305-9 3 Pautasso A et al.: Anatomic medial patellofemoral ligament (MPFL) reconstruction with and without tibial tuberosity osteotomy for objective patellar instability. Musculoskelet Surg 2021; doi: 10.1007/s12306-021-00721-y 4 Tomczak RJ et al.: MR imaging measurement of the femoral antetorsional angle as a new technique: comparison with CT in children and adults. AJR Am J Roentgenol 1997; 168(3): 791-4 5 Kaiser P et al.: Isolated medial patellofemoral ligament reconstruction for patella instability is insufficient for higher degrees of internal femoral torsion. Knee Surg Sports Traumatol Arthrosc 2019; 27(3): 758-65 6 Blond L, Schottle PB: The arthroscopic deepening trochleoplasty. Knee Surg Sports Traumatol Arthrosc 2010; 18(4): 480-5 7 Blønd L: Arthroscopic deepening trochleoplasty for chronic anterior knee pain after previous failed conservative and arthroscopic treatment. Report of two cases. Int J Surg Case Rep 2017; 40: 63-8 8 Magnussen RA et al.: Treatment of patella alta in patients with episodic patellar dislocation: a systematic review. Knee Surg Sports Traumatol Arthrosc 2014; 22(10): 2545-50 9 Goyal D: Medial patellofemoral ligament reconstruction: the superficial quad technique. Am J Sports Med 2013; 41(5): 1022-9
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...