Was gibt es Neues aus dem Bereich der Mammachirurgie?
Autorin:
Dr. Stephanie Kacerovsky-Strobl
Fachärztin für Allgemeinchirurgie
Medizinische Universität Wien
Universitätsklinik für Chirurgie
Klinische Abteilung für Allgemeinchirurgie
AKH Wien
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Das jährlich stattfindende San Antonio Breast Cancer Symposium (SABCS) ist wohl mit eines der wichtigsten Meetings aus dem Bereich der Mammaonkologie. Wie so viele andere Kongresse auch wurde das SABCS im vergangenen Jahr lediglich virtuell abgehalten, was jedoch weder der Qualität noch der Aktualität der präsentierten Daten schadete.
Keypoints
-
Es bleibt spannend im Bereich der Axillachirurgie, und die kommenden Daten werden uns zeigen, ob eine weitere Deeskalation der chirurgischen Therapie möglich ist und was dies auf längere Sicht für unsere Patientinnen bedeuten wird.
In diesem Artikel werde ich einige der wichtigsten Daten zur Chirurgie beleuchten und Ihnen die Ergebnisse näherbringen. Auffallend war, dass sich mehrere Beiträge neuerlich mit dem chirurgischen Management der Axilla auseinandergesetzt haben. Dies ist nach wie vor ein Teil der Brustchirurgie, welcher seit nunmehr über einem Jahrzehnt einem steten Wandel unterzogen ist. Eine in diesem Zusammenhang viel zitierte Arbeit stellt die ACOZOG-Z0011-Studie dar,1 die letztlich einen Paradigmenwechsel in der Axillachirurgie mit sich brachte und deren 10-Jahres-Follow-up-Daten das initiale Studienergebnis bestätigen konnten.2
Welche Daten wurden am SABCS2020 präsentiert?
Sinodar One Trial – Axilladissektion ja oder nein?
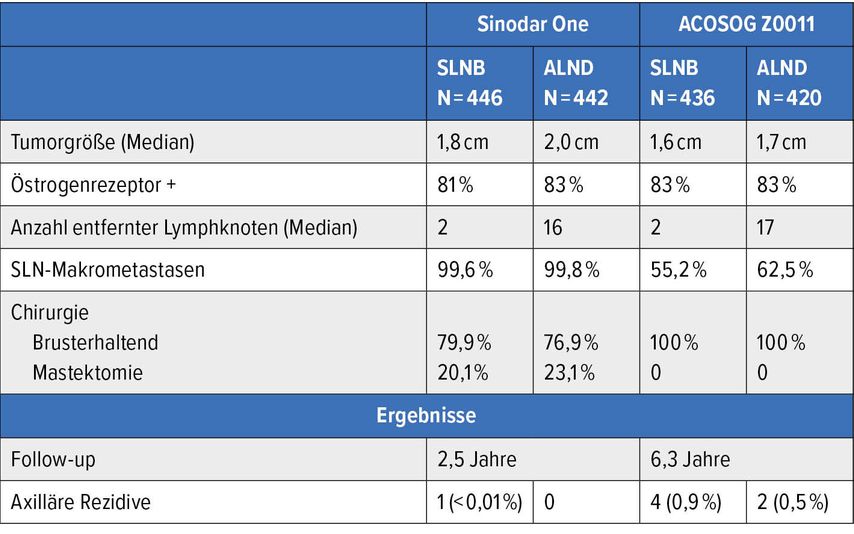
Die erste Studie, welche sich mit diesem Thema befasst, ist der Sinodar One Trial, eine laufende Multicenterstudie. Dies ist eine randomisierte zweiarmige Studie, die die Sentinellymphknotenbiopsie (SLNB) alleine versus Axilladissektion (ALND) bei Patientinnen mit klinisch negativer Axilla, jedoch 1–2 Makrometastasen im Sentinellymphknoten vergleicht. Inkludiert wurden Patientinnen zwischen 40 und 75 Jahren mit Tumoren T1–T2, welche entweder eine brusterhaltende Operation oder Mastektomie erhielten. Die Endpunkte waren primär das Gesamtüberleben (OS) und sekundär das krankheitsfreie Überleben (DFS), die Fernmetastasierung und das lokoregionale Rezidiv. Die beiden Arme waren gut ausgeglichen mit 446 Patientinnen im SLNB-Arm und 442 Patientinnen im SNB+ALND-Arm, auch die Raten von brusterhaltenden Therapien (BET) mit 79,9% im SLNB-Arm und 76,9% im SLNB+ALND-Arm waren sehr ausgewogen.
Die Ergebnisse nach einer relativ kurzen Follow-up-Periode von lediglich 30 Monaten bestätigen letztendlich mit einem (<0,01%) axillären Rezidiv in der SLNB-Gruppe die schon gut bekannten Ergebnisse der ACOZOG-Z0011-Studie (Tab. 1). Die kumulative 5-Jahres-Inzidenz für ein Rezidiv jeglicher Art lag bei 4,9% im SLNB-Arm und bei 6,5% im ALND-Arm.
Axillachirurgie bei der älteren Patientin
Eine interessante Fragestellung, die wohl noch für viel Diskussionsstoff sorgen wird, beschäftigt sich mit der im fortgeschrittenen Alter an Brustkrebs erkrankten Frau. Im Speziellen mit Frauen über 70 Jahre, mit einem hormonrezeptorpositiven, HER2/neu-negativen, invasiven Brustkrebs im Frühstadium und der Frage, ob hier überhaupt bei klinisch negativem Lymphknotenstatus eine Sentinellymphknotenbiopsie durchgeführt werden soll.
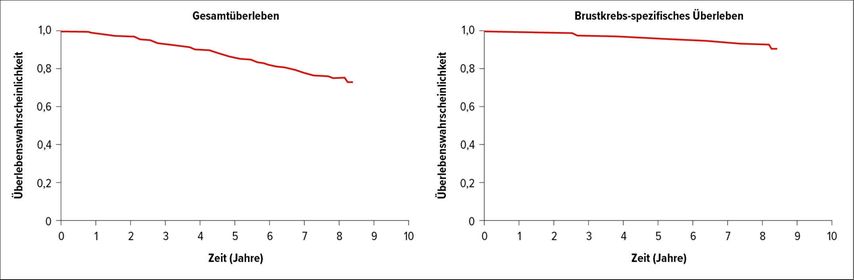
Diese kanadische Studie untersuchte eine Kohorte mit insgesamt 2662 eingeschlossenen Frauen, wovon 1999 einen negativen Sentinellymphknoten aufwiesen. Die Ergebnisse zeigten, dass unter einer endokrinen Therapie das Brustkrebs-spezifische Überleben im Beobachtungszeitraum von knapp fünf Jahren gleich war, egal ob der Sentinellymphknoten positiv oder negativ war (Abb. 1).
Abb. 1: Sentinellymphknotenbiopsie bei älteren Patientinnen: Die Rate des 5-Jahres-Überlebens betrug 86% und die Rate des Brustkrebs-spezifischen Überlebens 96%, unabhängig davon, ob eine Biopsie durchgeführt wurde oder nicht. Mediane Follow-up-Zeit: 4,33 Jahre
Hierbei drängen sich folgende Fragen auf: Soll die Sentinellymphknotenbiopsie der älteren Patientin vorenthalten werden? Und warum? Denn in erfahrenen Händen stellt die Sentinellymphknotenbiopsie ein Verfahren mit geringer Morbidität dar. Andererseits stellt sich die Frage, was das für die postoperative Radiotherapie bedeutet. Ist es sinnvoll, die chirurgische Deeskalation voranzutreiben, um eine strahlentherapeutische „Eskalation“ hierdurch eventuell zu provozieren?
Trotz all der offenen Punkte, handelt es sich hier um eine interessante Überlegung und die Zeit wird uns zeigen, ob dies ein Weg sein wird, den wir mit manchen unserer Patientinnen beschreiten werden.
RISAS Trial – Sentinel nach neoadjuvanter Chemotherapie
Die Frage nach dem chirurgischen Vorgehen nach neoadjuvanter Therapie war, wie nicht anders zu erwarten, auch Gegenstand einiger Arbeiten. Hier möchte ich im Speziellen eine Studie hervorheben, die sich mit der Sentinellymphknotenbiopsie nach neoadjuvanter Chemotherapie beschäftigt.3,4
Das Thema der „targeted axilla dissection“ ist eines, welches derzeit in unterschiedlichen Studien beleuchtet wird, und auch der RISAS Trial befasst sich mit diesem Themenbereich. Es handelt sich hier um eine prospektive Multicenterstudie, deren erste Ergebnisse am letztjährigen SABCS präsentiert wurden.5
Ziel der Studie war es, mithilfe eines radioaktiven Seeds, welcher vor Beginn der neoadjuvanten Therapie in den klinisch positiven Lymphknoten eingebracht wurde, diesen Lymphknoten nach Abschluss der neoadjuvanten Therapie sicher wiederzufinden und so gezielt im Rahmen der Sentinellymphknotenbiopsie entfernen zu können. Besonderes Augenmerk wurde auf die Identifikationsrate, die Falsch-negativ-Rate und den negativen Vorhersagewert (NPV) gelegt. Die Ergebnisse sprechen für sich: Im Rahmen einer konventionellen Sentinellymphknotenbiopsie erzielen wir im Allgemeinen eine Identifikationsrate von 89%, eine Falsch-negativ-Rate von 17% und einen NPV von immerhin 57–86%. Der MARI Trial, welcher ein bereits etabliertes Verfahren darstellt6,7 und zum Vergleich herangezogen wurde, erreichte eine Identifikationsrate von 97%, eine Falsch-negativ-Rate von 7% und einen NPV von 83,3%. Dies bedeutet jedoch, dass einer von sechs als ypN0 gewerteter Lymphknoten letztendlich ypN+ war. Die RISAS-Ergebnisse weisen eine Identifikationsrate von 98%, eine Falsch-negativ-Rate von lediglich 3,5% und einen NPV von 93,6% auf, was bedeutet, dass nur einer von 16 als ypN0 gewerteter Lymphknoten wirklich positiv war. Dies veranschaulicht auf eindrucksvolle Art und Weise, von welcher immensen Bedeutung die suffiziente Markierung des klinisch positiven Lymphknotens vor Beginn der neoadjuvanten Chemotherapie ist.
Literatur:
1 Giuliano AE et al.: Axillary dissection vs no axillary dissection in women with invasive breast cancer and sentinel node metastasis: a randomized clinical trial. JAMA 2011; 305(6): 569-75 2 Giuliano AE et al.: Effect of axillary dissection vs no axillary dissection on 10-year overall survival among women with invasive breast cancer and sentinel node metastasis: the ACOSOG Z0011 (alliance) randomized clinical trial. JAMA 2017; 318(10): 918-26 3 Simons JM et al.: Diagnostic accuracy of different surgical procedures for axillary staging after neoadjuvant systemic therapy in node-positive breast cancer: a systematic review and meta-analysis. Ann Surg 2019; 269 (3): 432-42 4 Boughey JC et al.: Sentinel lymph node surgery after neoadjuvant chemotherapy inpatients with node-positive breast cancer: the ACOSOG Z1071 (alliance) clinical trial.JAMA 2013; 310(4): 1455-61 5 van Nijnatten TJA et al.: Anovel less-invasive approach for axillary staging afterneoadjuvant chemotherapy in patients with axillary node-positive breast cancer by combining radioactive iodine seed localization in the axilla with the sentinel node procedure (RISAS): a dutch prospective multicenter validation study. Clin Breast Cancer 2017; 17(5): 399-402 6 Koolen BB et al.: Combined PET-CT and axillary lymph node marking with radioactive iodine seeds (MARI procedure) for tailored axillary treatment in nodepositive breast cancer after neoadjuvant therapy. Br J Surg 2017; 104(9): 1188-96 7 Donker M et al.: Marking axillary lymph nodes with radioactive iodine seeds for axillary staging after neoadjuvant systemic treatment in breast cancer patients: the MARI procedure. Ann Surg 2015; 261(2): 378-82
Das könnte Sie auch interessieren:
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
ASH 2020 – Highlights zu den aggressiven Lymphomen
Highlight-Themen der virtuellen ASH-Jahrestagung im Dezember 2020 waren an erster Stelle die Immunonkologika in all ihren Variationen, aber auch Beispiele für innovative Sequenztherapien ...
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...