Pneumonitis unter Immuntherapie bei Mammakarzinom
Autor:innen:
Assoc. Prof. Priv.-Doz. Dr. Ruth Exner, F.E.B.S.
Universitätsklinik für Allgemeinchirurgie
Klinische Abteilung für Viszeralchirurgie
Medizinische Universität Wien
PD Dr. PhD Maximilian Marhold
Assoc. Prof. PD Dr. Rupert Bartsch
Universitätsklinik für Innere Medizin 1
Klinische Abteilung für Onkologie
Medizinische Universität Wien
PD Dr. Paola Clauser, PhD
Dr. Alexander Stiglbauer-Tscholakoff
Universitätsklinik für Radiologie und Nuklearmedizin
Medizinische Universität Wien
Korrespondierende Autorin:
Assoc. Prof. Priv.-Doz. Dr. Ruth Exner
E-Mail: ruth.exner@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Zunehmend komplexe Immuntherapien können zu relevanten Nebenwirkungen führen. So ist etwa die Lymphopenie eine häufige Nebenwirkung sowohl von Olaparib als auch von Pembrolizumab. Außerdem ist unter beiden Substanzen die Pneumonitis eine häufige Nebenwirkung, wie der folgende Fallbericht zeigt.
Onkologische Anamnese
Eine 33-jährige Patientin stellte sich im September 2024 mit einem ausgedehnten Mammakarzinom rechts in der Brustambulanz des AKH Wien vor. Die bildgebende und histologische Abklärung ergab ein Mammakarzinom invasiv NST G3, triplenegativ, Ki67 70%, cT2 (46mm) cN2, mindestens 10 Lymphknoten (LKN) bis Level 2 betroffen. Das übrige Staging war unauffällig.
Die prämenopausale Patientin hat eine positive Familienanmnese. Großmutter und Urgroßmutter mütterlicherseits hatten ein Ovarialkarzinom. Eine genetische Beratung und Testung ergab eine BRCA1-Mutation.
Therapieverlauf
Analog zur Studie KEYNOTE 5221 erhielt die Patientin eine neoadjuvante Chemotherapie (12x PCb wöchentlich, 4x EC) plus Pembrolizumab.
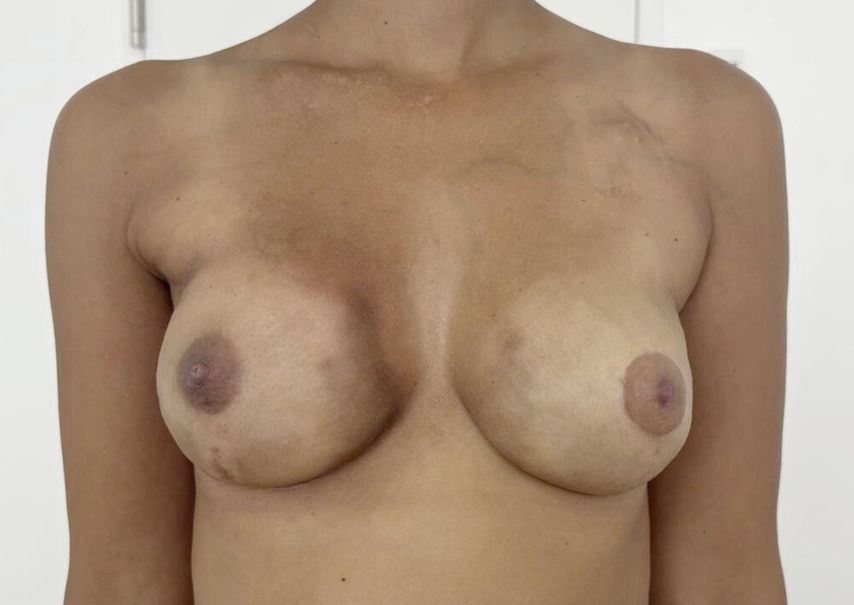
Am 30. April 2025 erfolgten wie geplant eine Nipple-Sparing-Mastektomie beidseits, Axilladissektion rechts und Sofortrekonstruktion mit präpektoralen Prothesen beidseits. Der histologische Befund ergab in der rechten Brust drei kleine Resttumorherde ympT1b, N0 (0/10), L0, V0, in der rechten Axilla fanden sich 10 tumorfreie LKN. Die linke Brust war tumorfrei.
Adjuvant erfolgte eine Ganzbrustbestrahlung inklusive Lymphabfluss (Einzeldosis von 2,67Gy bis zu einer Gesamtdosis von 40Gy in 15 Fraktionen) (Abb. 1). Zudem wurde eine adjuvante systemische Therapie mit 9x Pembrolizumab und Olaprarib über ein Jahr geplant.
Pneumonitis unter der adjuvantenImmuntherapie
-
21. Juli: Start mit Olaparib 300mg
-
4. August: Die Patientin berichtete über Fatigue CT II, mit höhergradiger Beeinträchtigung, sodass eine Dosisreduktion auf 250mg erfolgte.
Der Laborbefund vom 25. August zeigte eine Lymphopenie (absolut 0,4 [1,0 –4,0G/l], relativ 10,1 (25–40%]), die jedoch unbemerkt blieb.
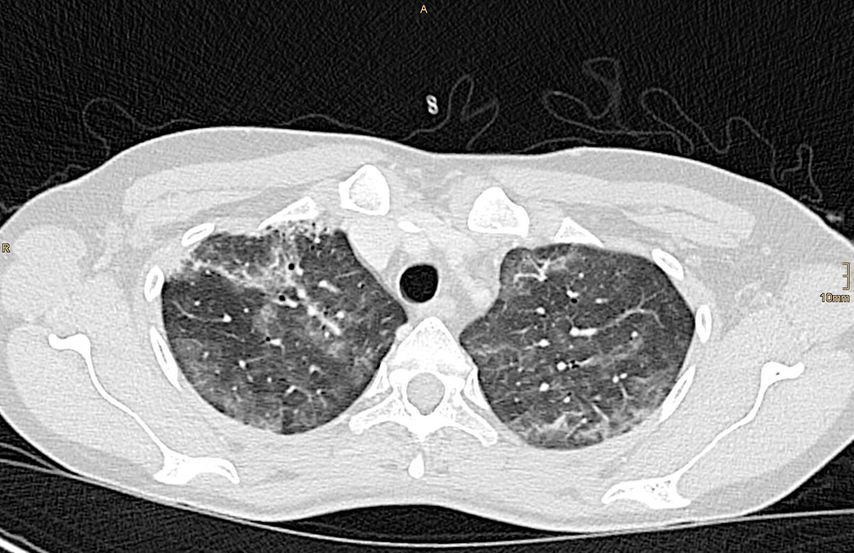
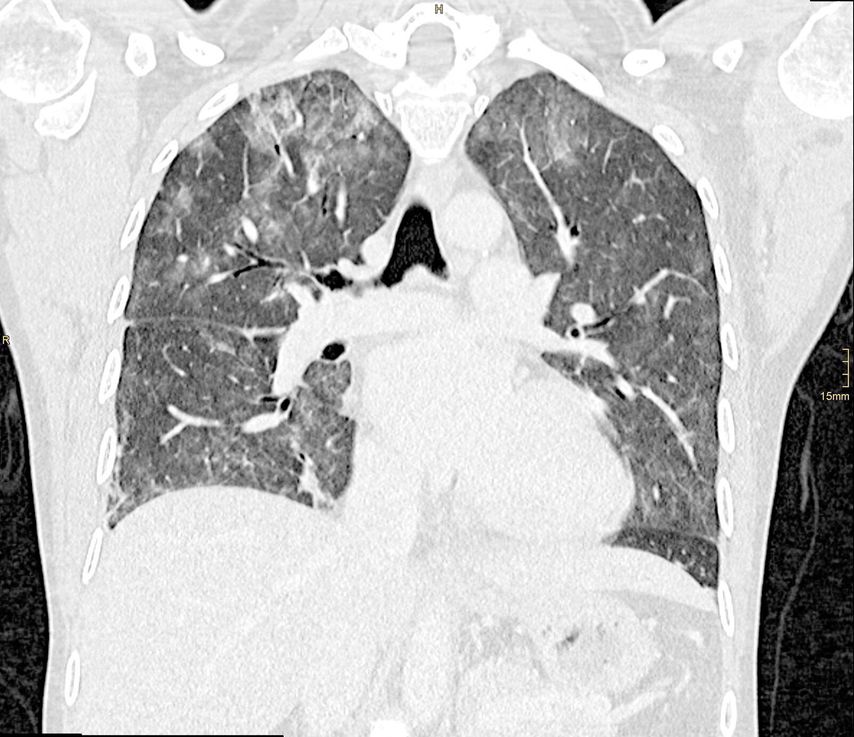
Am 10. September ging es der Patientin subjektiv schlecht. Sie war seit zwei Wochen subfebril, klagte über trockenen Reizhusten und diffuse Gelenksbeschwerden (Lymphopenie abs. 0,3 G/l, rel. 10%). Im Thorax-CT zeigten sich flaue Milchglasverdichtungen und „soft tissue nodules“ bipulmonal (Abb. 2, 3), die am ehesten im Rahmen einer Pneumonitis gefunden werden.
Pembrolizumab wurde beendet, Aprednisolon 100mg bei milder Symptomatik rezeptiert, Olaparib pausiert. Ein weiterer Laborbefund zeigte weiterhin eine Lymphopenie (abs. 0,3G/l, rel. 3,9%), die jedoch unbemerkt blieb.
-
23. September: bei gebesserter Symptomatik Olaparib reinduziert (2x25mg).
-
7. Oktober: Lymphopenie (abs. 0,11G/l, rel. 1,5%), weiter unbemerkt
-
16. Oktober: Vorstellung über die Notfallaufnahme; seit einigen Tagen Fieber >38 °C, Allgemeinzustand verschlechtert, Leukozyten normal, CRP 5,7. Es wurde mit Augmentin ex juvantibus therapiert und Olaparib pausiert.
-
21. Oktober: Die Patientin hatte weiterhin Fieber bis 39,7°C, weshalb zusätzlich Azithromycin verordnet, Cortison getapert und AmoxiClav gesteigert wurde.
-
22. Oktober: stationäre Aufnahme im KH Hollabrunn mit Pneumonie, Pneumonitis, Sepsis. Im CT zeigten sich zum Teil fleckig konfluierende Infiltrate bzw. teils Konsolidierungen mit erhaltenem Aerobronchogramm, primär pneumonischer Genese, sowie beidseits auch geringe Pleuraergüsse mit assoziierten Teilatelektasen bzw. Minderbelüftungen.
-
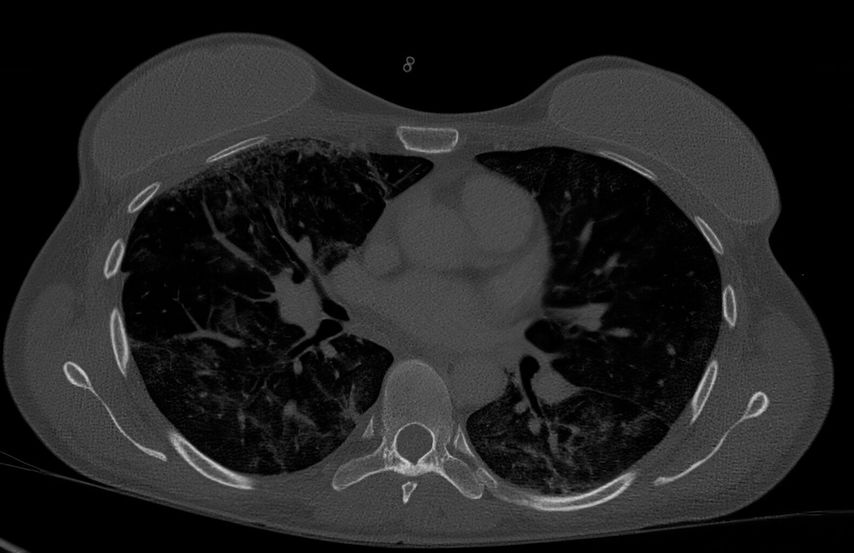
26. Oktober: Die Patientin wurde ins AKH übernommen. Abbildung 4 zeigt den Thorax-CT-Befund vom 27. Oktober. Die antimikrobielle Therapie mit Ceftriaxon wurde wegen V.a. Pneumocystis carinii um Rokiprim erweitert, zusätzlich wurde Aprednislon reeskaliert. Blutkulturen und Multiplex-PCR-Panel des Nasopharynx ergaben kein Wachstum, im Serum war β-D-Glucan positiv (>500.000pg/ml). Die am 29. Oktober vorgenommene Bronchoskopie + BAL zeigte makroskopisch keinen Hinweis auf ein akutes inflammatorisches Geschehen und mikrobiologisch kein Wachstum.
Ab 28. Oktober kam es zu einer deutlichen Besserung, inkl der Lymphopenie (abs. 0,38G/l, rel. 7,9%). Die Patientin konnte am 30. Oktober in gutem Allgemeinzustand unter Aprednisolon 25mg und Lidaprim entlassen werden.
Als Arbeitshypothese bleibt ein „flare up“ einer Pneumonitis oder eine bakterielle Superinfektion.
Fazit
Zunehmend komplexe Immuntherapien können zu relevanten Nebenwirkungen führen. Die Lymphopenie ist eine häufige Nebenwirkung sowohl von Olaparib als auch von Pembrolizumab. Unter Immunsupression ist eine Pneumonie durch Pneumocystis carinii oder Pilze möglich.
Andererseits ist sowohl unter Pembrolizumab als auch unter Olaparib die Pneumonitis eine häufige Nebenwirkung. In einer Metaanalyse von 16 Studien mit insgesamt 5771 Patient:innen zeigte sich unter PARPi ein signifikanter Anstieg von Pneumonitiden (OR 2,68 [95% CI 1,31–5,47], p=0,007), Inzidenz 0,79% (28/3551). Beschrieben wurden 84 Fälle mit PARPi-Pneumonitis mit einer Mortalitätsrate von 16% (13/79). Die mittlere Therapiezeit bis zum Auftreten betrug 81 (27–131) Tage, 87% der Nebenwirkungen wurden während der ersten sechs Monate beobachtet.2
Literatur:
1 Schmid P et al.: Pembrolizumab for early triple-negative breast cancer. N Engl J Med 2020; 382(9): 810-21 2 Ma Z et al.: Risk of pneumonitis in cancer patients treated with PARP inhibitors: A meta-analysis of randomized controlled trials and a pharmacovigilance study of the FAERS database. Gynecol Oncol 2021; 162(2): 496-505
Das könnte Sie auch interessieren:
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
ASH 2020 – Highlights zu den aggressiven Lymphomen
Highlight-Themen der virtuellen ASH-Jahrestagung im Dezember 2020 waren an erster Stelle die Immunonkologika in all ihren Variationen, aber auch Beispiele für innovative Sequenztherapien ...
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...